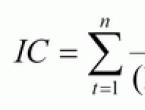Пересадка сердца в россии и мире. Операция по пересадке сердца
П ервой успешной пересадкой органа, которую провел Барнард, была трансплантация почки в октябре 1967 года. Окрыленный успешным результатом и абсолютно уверенный в благополучном исходе и более серьезных трансплантаций, Барнард ищет пациента, согласного на пересадку сердца.
Долго ждать не пришлось - 54-летний обреченный на неизбежную смерть польский эмигрант Луис Вашкански с радостью принимает предложение профессора войти в историю и стать первым пациентом с пересаженным сердцем.
Фото:
Барнард и Вашкански
Д ругих шансов выжить у него не было - настолько тяжело была поражена его сердечная мышца. Оставалось только ждать донорского сердца, и его Вашкански получил от 25-летней девушки Дэнис Энн Дэрвал, погибшей во время тяжелой автокатастрофы. Убитый горем отец (потерявший в этой катастрофе и супругу) дал согласие на пересадку.
И вот - полвторого ночи третьего декабря 1967 года, обе операционные бригады синхронно начинают работу. Сначала в первом операционном зале было удалено больное сердце Вашкански, вслед за этим Барнард за две минуты удаляет сердце донора и переносит его в соседний зал. Еще три часа кропотливой работы по вживлению нового сердца, и в полшестого пересаженное сердце начало биться!
А на следующее утро Барнард проснулся знаменитым - передовые газеты всего мира хором сообщали о подвиге южнофариканского хирурга. Но не это интересовало его, а то, как организм пациента поведет себя по отношению к пусть и жизненно важному для него, но все же абсолютно чужому органу. Ведь реакция отторжения, которой в человеческом организме подвергаются все инородные тела, как искусственные, так и биологические, очень часто сводит на нет работу даже самого искусного хирурга. К счастью, организм Вашкански оказался вполне «лояльным», и пересаженное сердце продолжало работать. Причем настолько хорошо, что уже через несколько дней после операции ему разрешили вставать с кровати и даже фотографироваться.

Фото:
Барнард, 5 декабря 1967 года
К сожалению, беда пришла с совершенно другой стороны - мощные дозы иммунодепрессантов настолько ослабили иммунитет пациента, что спустя несколько дней после операции он подхватил тяжелейшее воспаление легких, от которого так и не смог оправиться. 18 дней - ровно столько билось первое в истории пересаженной человеческое сердце.
Барнард продолжал работать, несмотря на критику и неудачи. И уже вторая пересадка сердца увенчалась несомненным успехом - пациент прожил с новым сердцем 19 месяцев!..

Фото:
Барнард с Грейс Келли. 8 августа 1968 г.
Б арнард всю свою жизнь считал Советского хирурга Владимира Демихова (1916-1998) своим учителем. Профессор Владимир Оноприев в книге воспоминаний «Жить по уму и совести» пишет:
«Я узнал, каким благодарным учеником оказался Кристиан Бернард. Накануне той первой в мире операции по пересадке сердца он звонит Демихову через пол земного шара. Прилетев (уже после знаменитой операции) в очередной раз в Москву, оглядев ряды встречающих чиновников и воскликнул:
«Простите, но я не вижу здесь моего учителя, господина Демихова. Где он?»
Встречающие чиновники недоуменно переглянулись: а кто это? Слава Богу, кто-то вспомнил, пришлось выкручиваться: господин Демихов не приехал из-за чрезвычайной занятости в Институте скорой помощи им. Склифосовского. Гость тут же изъявил желание немедленно оправиться к нему. Пришлось вести. В полутемном холодном подвале, где размещалась лаборатория первого в СССР отдела трансплантологии органов, и нашёл Бернард своего учителя…»

Случай из жизни Барнарда:
К ристиан Барнард читал цикл популярных лекций в ряде городов Южной Африки. Его шофер, смышлёный и достаточно образованный парень, сидя в зале, всегда очень внимательно слушал своего патрона - всё, что тот говорил на лекциях, знал наизусть. Заметив это, Барнард как-то решил пошутить и попросил шофёра прочитать очередную лекцию вместо него.
В этот вечер профессор, облачённый в форменную одежду шофёра, сидел в зале среди слушателей, а его шофёр делал доклад и отвечал на разнообразные вопросы слушателей. Но нашлась всё-таки одна слушательница, которая задала ему весьма каверзный вопрос, на который докладчик затруднился ответить. Однако находчивый "лектор" не растерялся. - Прошу меня извинить, мадам, - ответил он, - я сегодня уже очень устал. А ответить на Ваш вопрос я попрошу своего шофёра...
Хотя показаний к трансплантации достаточно много, но ее проведение сопровождается трудностью подбора подходящего донора, совместимого по основным параметрам – группа крови, вес и рост, отсутствие опухолевых или инфекционных болезней. Поэтому операций проводится недостаточно, а для пациентов с тяжелой степенью декомпенсации кровообращения она является последней надеждой на спасение жизни.
Выживаемость после пересадки сердца приближается к 85 процентам, достичь полного восстановления трудоспособности удается у половины больных.
Читайте в этой статье
История трансплантации
Самый первый опыт пересадки сердца человеку от обезьяны осуществил Д. Харди в 1964 году, пациент прожил немного более часа. Основоположником сердечных трансплантаций считается К. Барнард. В 1967 году сердце 25 летней девушки, умершей после автокатастрофы, пересажено Л. Вашканскому. Хотя сама операция была очень удачной, но 55-летний больной прожил около 2 недель, его смерть связана с тяжелой пневмонией.
До этого, в 50-х годах, советский ученый Демихов провел несколько удачных экспериментов с пересадкой легких и сердца, головы, печени собакам, но по политическим мотивам ему не дали возможности продолжить работу.
Первой успешной трансплантацией в Советском Союзе стала операция Шумакова в 1987 году. Пациентка страдала дилатационной миокардиопатией, ее жизнь удалость продлить, но из-за погрешности в приеме таблеток началась реакция отторжения, закончившаяся смертью. Рекордная продолжительность жизни после трансплантации у американца Хьюсмана, он жил с пересаженным сердцем около 30 лет и умер от рака кожных покровов.
В мире за год проводится около 4000 операций, по частоте они сопоставимы с пересадкой почек. Миллиардер Д. Рокфеллер за свою жизнь перенес 7 трансплантаций сердца, последняя была в 100-летнем возрасте. В 2009 году было пересажено сердце, которое вырастили из собственных стволовых клеток.
Когда нужна пересадка сердца
Половина всех операций проводится из-за последней стадии , немного меньшую долю занимает , и значительно реже таким образом спасают пациентов с и другими заболеваниями.
Разработаны очень строгие параметры отбора для больных-реципиентов:
- недостаточность кровообращения 4 стадии,
- предполагаемая длительность жизни не более полугода,
- возрастные градации – с рождения до 60 (иногда 65 лет),
- состояние легких, печеночных и почечных функций в норме или есть обратимые нарушения,
- психическая стабильность,
- сосуды в легочной ткани имеют нормальный тонус или поддаются лечению,
- отсутствуют симптомы инфекционного или онкологического заболевания, тромбоэмболии,
- возможности всех других методов лечения исчерпаны.
Кому не проводится операция
Пациента могут исключить из очереди на трансплантацию, если обнаруживают такие противопоказания:
- отсутствие желания проходить длительную реабилитацию и выполнять все рекомендации врачей;
- необратимое сужение легочных сосудов;
- сахарный диабет при склонности к кетоацидозу, выявленной , ретинопатии и нефропатии, гликированный гемоглобин превышает 7,5%;
- системный , аутоиммунные и неврологические болезни;
- туберкулез, ВИЧ, сифилис;
- недостаточность почек;
- бронхиальная астма или обструктивный бронхит с тяжелой дыхательной недостаточностью;
- перенесенный инсульт или транзиторные ишемические атаки;
- нарушения свертывающей системы крови, не компенсирующиеся медикаментами;
- избыток массы тела, индекс свыше 35 кг/м 2 ;
- зависимость от наркотиков или алкоголя;
- болезни психики, социальная нестабильность;
- опухоли.
Как отбирают доноров
У человека, который может быть донором сердца, должна быть установлена смерть головного мозга. При этом работу сердца до пересадки нужно поддерживать препаратами и иметь возможность для быстрой транспортировки в операционную. Критериями отбора служат:
- возраст до 60 лет,
- одинаковая группа крови,
- нормальная и ,
- размер донорского сердца в пределах 30 — 50% от реципиента.
Делают ли операции в России, Украине, Беларуси
Из всех постсоветских славянских государств ситуация с трансплантологией на сегодняшней день лучше всего в Беларуси. Именно там проводится большинство операций, это связано с тем, что при констатации смерти головного мозга все умершие могут быть признаны донорами органов.
В России и Украине для этого обязательным является согласие родственников. Поэтому, несмотря на довольно высокую стоимость (70 тысяч долларов), белорусские врачи успешно справляются с пересадками не только для соотечественников, но и для иностранных граждан.
Очереди на пересадку сердца ожидают около 1000 человек в Украине и до 4000 пациентов в России. За 16 лет украинские врачи смогли провести совсем немного операций, причиной этому послужил также громкий скандал вокруг врачей-трасплантологов, которых обвинили в незаконных пересадках органов. Они были оправданы, но опасения во врачебной среде не исчезли.
В России существует всего восемь центров, где может быть осуществлена пересадка сердца, из них четыре – московских. Для сравнения в Германии их 25, а в Америке – 130. Очереди нужно ждать от 200 до 270 дней, поэтому многие пациенты умирают из-за отсутствия подходящего донора.
Обследования до пересадки
Для того чтобы убедиться в отсутствии наиболее значимых противопоказаний для пересадки сердца, пациенты должны пройти такие исследования:
- анализ крови с обязательным показателем тромбоцитов и лейкоцитарной формулы;
- коагулограмма;
- анализ мочи;
- биохимические показатели билирубина, ферментативной активности и липидного спектра, содержание сахара и азотистых оснований;
- группа крови, иммунологические исследования;
- перекрестный тест на совместимость тканей донора и реципиента;
- анализ на гепатит, ВИЧ, вирус герпеса, цитомегаловирусную инфекцию, туберкулез, грибковые болезни;
- онкомаркеры;
- маммография у женщин и заключение гинеколога;
- осмотр у уролога для мужчин;
- коронарография;
- ЭхоКГ – при фракции выброса ниже 25 — 27% прогноз на выживание пессимистичный;
- рентгенография грудной клетки;
- УЗИ почек и печени, сосудов головного мозга.
Данные всех исследований должны быть в пределах физиологических показателей или до операции нужно достичь стойкой компенсации нарушений.
Как проводится пересадка сердца
Вначале проводится разрез грудной клетки по середине грудины и через полые вены подсоединяют пациентов к аппарату искусственного кровообращения. В дальнейшем процесс операции может иметь различные этапы в зависимости от выбранного варианта.
Если сердце донора устанавливается на место, где было сердце пациента, то такой способ назван ортотопическим и может быть выполнен подшиванием правого предсердия донорского к правому предсердию собственного сердца больного.
Гетеротопическая трансплантация предполагает размещение нового сердца рядом с прежним. Создается соединение между такими парными зонами:
- левые предсердия обоих сердец,
- обе аорты,
- верхние полые вены,
- легочные артерии.
Последняя методика предпочтительнее для пациентов с признаками легочной гипертензии, несоразмерности сердец.
Восстановление после
Самым тяжелым этапом после операции являются первые недели, так как организм должен приспособиться к новым условиям кровообращения и чужим антигенам. Чаще всего успешность лечения зависит от прогрессирования недостаточности правого желудочка. Почти у всех пациентов отмечают нарушения ритма и слабость синусового узла. Неблагоприятным признаком также считается комбинированная лево- и правожелудочковая декомпенсация гемодинамики.
Если донорское сердце было травмировано, в нем отмечались обменные нарушения, длительный период гипоксии, то требуются большие дозы кардиотонических препаратов. Прогноз в таких случаях чаще неблагоприятный.
Восстановление работы сердца начинается только к 3 дню. После того, как стабилизируется сердечный выброс, пациента из отделения реанимации переводят в обычную палату, а большинство медикаментов разрешается принимать в виде таблеток.
Особенностями клинических проявлений трансплантированного сердца являются:
- нет боли даже при выраженной ишемии;
- высокая частота пульса в покое, он не меняется в фазы дыхательного цикла, смене положения тела;
- парадоксальная реакция на медикаменты;
- на ЭКГ имеются 2 зубца Р.
 Циклоспорин после трансплантации сердца
Циклоспорин после трансплантации сердца
Большинству пациентов показана тройная схема цитостатиков и гормонов с применением Циклоспорина, Метилпреднизолона и Азатиоприна. При значительном понижении иммунитета присоединяются бактериальные инфекции, что требует включения в схему антибиотиков.
Самым грозным осложнением является реакция отторжения трансплантата. Она может начинаться в различные сроки, поэтому пациенты должны быть постоянно под наблюдением врачей после выписки из стационара, проходить полное обследование, включая биопсию.
Как жить ребенку с новым сердцем
Если проводится пересадка сердца грудному ребенку, то основное правило для хорошего восстановления – это спокойная обстановка, ребенок не должен сильно плакать, перенапрягаться при кормлении. Важно его оберегать от контакта с посторонними лицами для того, чтобы максимально снизить риск инфицирования.
Обязательны прогулки на свежем воздухе и полноценное питание. Визиты к кардиологу рекомендуются не реже 1 раза в месяц после выписки, а затем их частота может быть меньшей. Дети школьного возраста обычно с трудом переносят ограничения двигательного режима и общения со сверстниками. Но для того, чтобы расширить режим активности, нужно получить на это разрешение от лечащего врача.
Постепенно, по мере восстановления работы сердца, проводится увеличение физических нагрузок в виде лечебной физкультуры.
Имеющиеся результаты успешных операций доказывают, что при правильном лечении и соблюдении рекомендаций пересаженное сердце не является препятствием для нормальной жизни и даже занятий спортом.
Сколько живут после операции
Согласно накопленным данным по пересадке сердца во всех мировых клиниках, годовой показатель выживаемости после операции составляет 85%, а иногда он даже выше. Чаще всего прогноз для жизни определяется первыми неделями и месяцами. В дальнейшем опасность представляет лечение цитостатиками (понижение иммунитета, влияние на печень), отторжение сердца и развитие ангиопатии венечных сосудов.
Десятилетняя продолжительность жизни с пересаженным сердцем отмечена у половины больных. Она ниже при таких факторах риска:
- пожилой возраст донора и/или реципиента;
- донорское сердце длительно находилось в состоянии ишемии;
- высокий уровень билирубина и креатинфосфата у больного;
- инфекционное заболевание, возникшее до пересадки или в 1 год после нее;
- нарушение мозгового кровотока;
- сахарный диабет, особенно 1 типа.
Примерно половине пациентов удается вернуться к трудовой деятельности, отмечены случаи довольно высокой продолжительности жизни. В США проживают более 20 тысяч людей с донорским сердцем, основные параметры их жизнедеятельности не слишком отличаются от здоровых людей.
Пересадка сердца является единственным шансом на жизнь для больных с терминальной стадией сердечной недостаточности при ишемии миокарда или декомпенсированной кардиомиопатии. Существуют строгие критерии отбора доноров и реципиентов. Проблема осложняется в странах, где донор может быть только близкий родственник, а для получения разрешения на пересадку органов умершего человека требуется письменное согласие родственников.
После успешной операции необходимо длительно принимать медикаменты, соблюдать рекомендации по питанию и физической активности, регулярно проходить обследование. Самым тяжелым осложнением является реакция отторжения донорского сердца.
Читайте также
Патология дилатационная кардиомиопатия - опасное заболевание, которое может спровоцировать внезапную смерть. Как проводится диагностика и лечение, какие могут возникнуть осложнения при застойной дилатационной кардиомиопатии?


Чуть более 100 лет назад ведущий хирург мира Теодор Бильрот предсказывал, что любой врач, рискнувший произвести операцию на человеческом сердце, сразу же потеряет уважение своих коллег.. .
Тем не менее, ещё в конце 19 века появились первые сообщения об успешных попытках операций на сердце, а в 1925 впервые удалось расширить пораженный сердечный клапан.
В самых тяжелых случаях требуется замена всего сердца, для чего проводят его пересадку –трансплантацию.. . Привлекательность этой операции, широко разрекламированной в конце 1960-х годов, значительно померкла, когда выяснилось, что она сопряжена с почти непреодолимыми проблемами, которые создает отторжение чужеродных тканей…
Шестидесятые годы. Мировая сенсация: Бернард в далеком Кейптауне пересадил человеку донорское сердце — в ночь со 2 на 3 декабря 1967 года. Кристиан Барнард – легендарный кардиохирург из ЮАР, которого коллеги сравнивали… с Гагариным. «От Юрия Гагарина меня отличает лишь то, что во время его первого полета рисковал сам космонавт, а во время первой трансплантации сердца рисковал пациент» , – говорил много лет спустя Кристиан Барнард.

Он не раз признавался журналистам, что, решившись на пересадку сердца, он вовсе не относился к этой операции как к прорыву в медицине. Кристиан Барнард не снимал ее на фотокамеру, не оповещал о ней представителей СМИ. Мало того, о ней не знал даже главврач клиники, в которой работал профессор Барнард. Почему? Потому, что предугадать ее исход было невозможно. Луис Вашханский – первый пациент с пересаженным сердцем, помимо кардиологических проблем, которые сами по себе грозили летальным исходом, страдал диабетом и целым букетом сопутствующих заболеваний. И хотя ему было всего 53 года, он был обречен на медленную и мучительную смерть. С новым сердцем Вашханский прожил 18 дней. Но это был прорыв в трансплантологии!
В СССР «белого расиста из фашистского государства» сразу обвинили в плагиате и в присвоении новейших методик. Кстати, десятилетия спустя Бернард, признанный всем миром, на весь мир объявил, что учился пересадке у русского ученого Демихова, у того, чьи лекции слушал Шумаков. Кстати, именно Демихов впервые в мире выполнил в 1937 г. операцию с искусственным сердцем (в эксперименте) Конечно, обидно, что американцы нас, первооткрывателей, обошли.
официальные органы, ведавшие тогда всем и вся, не снимают свое табу с операций по пересадке сердца — спасибо, что хоть почку разрешили пересаживать.
Потому в 1967 году тайком от медицинского начальства не в Москве, а в Ленинграде в военно-медицинской академии имени Кирова выдающийся хирург, москвич, академик Александр Александрович Вишневский проводит операцию по пересадке донорского сердца, взятого у попавшей под трамвай и скончавшейся женщины. Операцию пытались замолчать.
В России первую успешную операцию по пересадке сердца провел Валерий Шумаков, директор НИИ трансплантологии и искусственных органов.

По его словам, Кристиан Барнард в точности повторил технику операции, разработанную американцами Лоуэром и Шамвеем.
– Они проводили подобные операции на животных, но никак не могли решиться оперировать человека. А Барнард решился, – сказал Валерий Шумаков. – И не считал это каким-то особым достижением.. .
Кристиан Барнард скончался в 2001 году от инфаркта. Пересадить ему новое сердце никто не взялся.
28 января 2008 года от острой сердечной недостаточности остановилось сердце Валерия Ивановича Шумакова — врача, спасавшего сердца других…
otvet.mail.ru
Тема5
1,какими юридическими документами регулируется трансплантация в России СТР 74
Для обеспечения правовой базы клинической трансплантологии в большинстве стран мира на основе гуманистических принципов, провозглашённых мировым сообществом, приняты соответствующие законы о трансплантации органов и тканей. В этих законах оговариваются права доноров и реципиентов, ограничения при пересадке органов и ответственность учреждений здравоохранения и медицинского персонала. Основные положения ныне действующих законов о трансплантации органов сводятся к следующему:
1. Трансплантация органов может быть применена только в случае, если другие средства не могут гарантировать жизнь реципиенту.
2. Органы человека не могут быть предметом купли-продажи. Указанные действия или их реклама влекут за собой уголовную ответственность.
3. Изъятие органов не допускается, если они принадлежат лицу, страдающему болезнью, представляющей опасность для жизни реципиента.
4. Изъятие органов у живого донора допускается только в том случае, если донор старше 18 лет и находится в генетической связи с реципиентом.
5. Забор органов человека допускается только в государственных учреждениях здравоохранения. Сотрудникам этих учреждений запрещено разглашать сведения о доноре и реципиенте.
6. Изъятие органов у трупа не допускается, если учреждение здравоохранения на момент изъятия поставлено в известность, что при жизни данное лицо, либо его близкие родственники, либо его законный представитель заявили о своём несогласии на изъятие его органов после смерти для трансплантации другому человеку.
7. Заключение о смерти человека даётся на основании смерти мозга. Правовое и этическое регулирование механизмов трансплантации органов и тканей человека является одним из важнейших направлений современной биоэтики, способствующее принятию международных и национальных правовых актов и документов. В 2001 г. Совет Европы принял документ, известный как Дополнительный протокол к Конвенции о правах человека и биомедицине относительно трансплантации органов и тканей человека. Согласно этому документу необходимым условием для трансплантации органа от живого донора является наличие близких отношений между реципиентом и донором. Определение того, какие именно отношения следует считать «близкими», находится при этом в компетенции национального законодательства.
Согласно действующему Закону Республики Беларусь «О трансплантации органов и тканей человека» (1997), в качестве живого донора может выступать только человек, находящийся в генетическом родстве с реципиентом. Кроме того, донором не может быть человек, не достигший совершеннолетия.
В готовящейся новой редакции Закона (статьи 8-9) вводится переход к любому виду связи между живым донором и реципиентом, не только генетической. При новом широком подходе есть опасность, что орган живого донора достанется любому реципиенту, возможно, даже не из Листа ожидания. Особенно много споров возникает относительно того, как должно устанавливаться согласие потенциального донора либо его родственников на изъятие органов для пересадки.
разных странах существуют различные процедуры установления согласия. Одна из них основывается на так называемой презумпции несогласия. В этом случае необходимым условием для использования органов умершего считается явно выраженное предварительное согласие человека на то, чтобы после смерти его органы и ткани могли использоваться для трансплантации. Такое согласие фиксируется либо в водительском удостоверении человека, либо в специальном документе - карточке донора. Кроме того, соответствующее разрешение можно получить от родственников умершего.
Во втором случае решение об изъятии органов умершего опирается на презумпцию согласия. Если человек в явной форме не возражал против посмертного изъятия его органов и если таких возражений не высказывают его родственники, то эти условия принимаются в качестве основания для того, чтобы считать человека и его родственников согласными на донорство органов. Именно такая норма действует в отечественном законодательстве (статья 10 Закона о трансплантации).
В целом, как показывает опыт, в странах, где принята презумпция согласия, получение донорских органов облегчено по сравнению со странами, опирающимся на презумпцию несогласия. Однако недостаток системы, базирующейся на презумпции согласия, заключается в том, что люди, неосведомленные о существовании такой нормы, автоматически попадают в разряд согласных.
обы избежать этого, в некоторых странах отказ выступать в качестве донора фиксируется в особом документе - «карточке недонора», которую человек должен постоянно иметь при себе. В Беларуси подобные механизмы не предусмотрены. Неопределенность возникающей в связи с этим ситуации состоит в следующем. С одной стороны, поскольку законодательство не обязывает медиков устанавливать контакт с родственниками умершего и выяснять их мнение относительно изъятия органов (хотя Закон и наделяет их таким правом), то фактически родственникам не предоставляется возможность принять участие в решении вопроса. С другой стороны, и сами медики оказываются в уязвимом положении: ведь родственники, узнавшие об изъятии органов умершего уже после того, как оно произошло, вполне могут обратиться в суд. Из-за собственной незащищенности медики зачастую не склонны заниматься достаточно сложными процедурами, необходимыми для изъятия органов, рассуждая примерно так: зачем брать на себя какие-то дополнительные обязанности, если можно навлечь на себя серьезные неприятности?
По мнению многих врачей, оптимальным выступает введение системы испрошенного согласия, что позволит создать банк данных о потенциальных донорах, облегчит возможность более раннего получения сведений для оптимального подбора пар «донор - реципиент». Кроме того, введение такой системы облегчит интеграцию отечественной трансплантационной службы в международные организации по обмену информацией, органами и тканями, что повысит вероятность получения трансплантата, отвечающему медицинским показателям.
Как отмечает специалист по этике И.Силуянова, доктор философских наук, профессор Российского государственного медицинского университета, «действие врача - или на основании предполагаемого («неиспрошенного») согласия, или на основе принятия в качестве руководящих и все оправдывающих идей такой идеи, как «смерть служит продлению жизни», «здоровье - любой ценой», не могут быть оценены как этичные. Без добровольного прижизненного согласия донора идея «смерть служит продлению жизни» оказывается всего лишь демагогическим суждением. Продлению жизни человека служит осознанная, а не предполагаемая воля другого человека спасти человеческую жизнь.
Признаком развитого, прежде всего в нравственном отношении, общества является готовность людей к жертвенному спасению жизни, способность человека к осознанному,ьинформированному и свободному согласию на донорство, которое именно в этой форме становится «проявлением любви, простирающейся и по ту сторону смерти». Пренебрежение свободным согласием, спасение жизни одного человека любой ценой, - как правило, ценой жизни другого человека, в том числе через отказ от жизнеподдерживающих процедур, - этически неприемлемо».
Православная церковь в «Основах социальной концепции Русской православной церкви», принятых на архиерейском соборе Русской православной церкви 15 августа 2000 г., изложила свою однозначную позицию: «Добровольное прижизненное согласие донора является условием правомерности и нравственной приемлемости эксплантации.
случае если волеизъявление потенциального донора неизвестно врачам, они должны выяснить волю умирающего или умершего человека, обратившись при необходимости к его родственникам. Так называемую презумпцию согласия потенциального донора на изъятие органов и тканей, закрепленную в законодательстве ряда стран, церковь считает недопустимым нарушением свободы человека».
ассмотрим для сравнения некоторые концепции законодательства о трансплантации органов и тканей в странах СНГ и дальнего зарубежья. Федеральный Закон Российской Федерации «О трансплантации органов и тканей человека», принятый 1992 году, закрепил «презумпцию согласия» или концепцию неиспрошенного согласия. Принимается во внимание лишь явно выраженное при жизни нежелание трансплантации органов и тканей.
В Российской Федерации с 1990 г. по данным на 2005 год выполнено 5000 трансплантаций почки, 108 - сердца, 148 - печени. В настоящее время в России действуют 45 центров по трансплантации, из них в 38 производится пересадка почки, в 7 - пересадка печени, в 6 - сердца, в 5 - легкого, в 4 - поджелудочной железы, в 3 - эндокринной железы, в 2 - мультиорганная пересадка. В Российской Федерации потребность населения в трансплантации почки составляет около 5000 пересадок в год, а осуществляется только 500 трансплантаций.
Вопрос 2. Кем была осуществлена первая в мире удачная пересадка сердца человеку?
3 декабря 1967 года мир облетела сенсационная новость – впервые в истории человечества совершена успешная пересадка сердца человеку! Обладателем сердца молодой женщины Дениз Дарваль, погибшей в автомобильной катастрофе, стал житель южноафриканского города Кейптаун Луи Вашканский. Замечательную операцию совершил хирург профессор Клод Бернар. Люди всей планеты с волнением следили за исходом смелого, драматического, рискованного эксперимента. Со страниц газет не сходили сообщения о состоянии здоровья мужчины, в груди которого билось чужое сердце, сердце женщины. 17 дней и ночей врачи кейптаунской больницы "Хроте Схюр" бережно и настойчиво поддерживали это биение. Всем страстно хотелось поверить в то, что чудо свершилось! Но чудес, увы, не бывает – Вашканский умер. И это было, конечно, и неожиданностью, и неизбежностью. Л. Вашканский был тяжело больной человек. Помимо далеко зашедшей болезни сердца, он страдал и сахарным диабетом, который всегда осложняет любое оперативное вмешательство. Саму сложную и тяжелую операцию Вашканский перенёс хорошо. Но надо было предотвратить отторжение чужого сердца, и больной получал большие дозы иммунодепрессивных средств: иммурана, преднизолона, кроме того, его ещё облучали кобальтом. Ослабленный организм оказался перенасыщен средствами, подавляющими иммунитет, его сопротивляемость к инфекциям резко уменьшилась. Вспыхнуло двухстороннее воспаление лёгких, "развивавшееся на фоне деструктивных изменений костного мозга и диабета". А тут ещё появились первые признаки реакции отторжения. Вашканского не стало. Профессор Бернар трезво оценил обстановку, понял, что смерть не была вызвана его ошибками или техническими погрешностями, и уже 2 января 1968 года произвёл вторую трансплантацию сердца, на сей раз больному Блайбергу. Вторая трансплантация была боле удачной: почти два года билось в груди Ф. Блайберга чужое сердце, пересаженное ему умелыми руками хирурга.
В современной трансплантологии пересадка сердца - рутинная операция, пациенты живут более 10 лет. Мировой рекорд по продолжительности жизни с пересаженным сердцем держит Тони Хьюзман - он прожил с пересаженным сердцем более 30 лет и умер от рака кожи. Основная проблема для этих пациентов - отторжение пересаженного органа иммунной системой. Пересадка искусственного сердца или сердца животных не столь удачна, как пересадка человеческого сердца.
studopedia.ru
При тяжелых заболеваниях сердца, когда другие операции невозможны или крайне рискованы, а ожидаемая продолжительность жизни без операции невелика, прибегают к пересадке сердца. У этой, ныне обычной, операции долгая и волнующая история…
1. В 1937 году третьекурсник Московского университета Владимир Демихов сконструировал искусственное сердце и вживил его собаке. Собака прожила с этим сердцем два часа. Потом Владимир Петрович много лет экспериментировал и писал книги, изданные в Нью-Йорке, Берлине Мадриде. Замечательного ученого Демихова знают во всем мире. Только не в нашей стране – в СССР опыты по пересадке сердца признали несовместимыми с коммунистической моралью.
2. Самым первым в мире пересадку сердца сделал советский ученый Николай Петрович Синицын в победном 1945 году. Он успешно пересадил сердце лягушки другой лягушке. Это был тот необходимый первый шаг, с которого началась длинная дорога к пересадкам человеческого сердца.

3. В 1964 году в клинику Университета штата Миссисипи в США привезли 68-летнего пациента в критическом состоянии. Заведующий отделением хирургии Джеймс Харди решился на отчаянный шаг – пересадку сердца. Но донорского сердца в спешке не нашли и пересадили больному сердце шимпанзе по кличке Бино. Операция прошла блестяще, но новое сердце не справилось – оно оказалось слишком мало, чтобы снабжать кровью тело человека. Через полтора часа это сердце остановилось.
4. 3 декабря 1967 года в больнице Грооте-Схур в Кейптауне профессор Кристиан Барнард успешно пересадил 55-летнему коммерсанту Луи Вашканскому сердце женщины, смертельно раненой в автомобильной катастрофе.
5. После операции профессору Барнарду задали вопрос: «Разве может двигатель джипа гудеть так же, как двигатель Фольксвагена Жука?» Аналогия с автомобилями казалась уместной: несмотря на диабет и вредные привычки Луи Вашкански был человеком крепкого телосложения, погибшая Деннис Дерваль – хрупкой двадцатипятилетней девушкой.
6. Но проблема оказалась не в мощности: после операции Вашканский прожил восемнадцать дней и скончался от воспаления легких. Организм не справился с инфекцией, потому что иммунитет сознательно ослабляли специальными лекарствами – иммунодепресантами. Иначе нельзя – начинаются реакции отторжения.
7. Второй пациент Барнарда прожил с пересаженным сердцем девятнадцать месяцев. Теперь с пересаженными сердцами не только долго и счастливо живут, но и бегают марафонские дистанции, как это сделал англичанин Брайен Прайс в 1985 году.
8. Мировой рекорд по продолжительности жизни с пересаженным сердцем держит американец Тони Хьюзман: он прожил с пересаженным сердцем 32 года и скончался от заболевания, не связанного с сердечно-сосудистой системой.
9. Хирурга Кристиана Барнарда постигла настоящая слава. Он был так популярен в ЮАР, что в восьмидесятых годах прошлого века там даже начали продавать бронзовый сувенир – копию его золотых рук. По злой иронии судьбы кардиохирург скончался от сердечного приступа. И до самой смерти считал своим учителем русского ученого Демихова.
10. Американский ученый Д. Гайдушек называет трансплантацию органов цивилизованным способом каннибализма.
scientificrussia.ru
Историческая справка
Первая пересадка сердца произведена в 1964 году Джеймсом Харди. Больному досталось сердце шимпанзе. После этого удалось поддерживать жизнь пациента только полтора часа.
Значимой вехой в успешной трансплантологии считается пересадка человеческого сердца донора, проведенная в ЮАР в 1967 году Кристианом Бернардом. Донором была погибшая в ДТП молодая женщина 25 лет. А реципиентом - больной мужчина 55 лет, не имеющий шансов в дальнейшем лечении. Несмотря на мастерство хирурга, пациент скончался от двусторонней пневмонии спустя 18 суток.
Что представляет собой искусственное сердце?
Совместными усилиями кардиохирургов и инженеров разработаны механизмы, получившие название «искусственное сердце». Они делятся на 2 группы:
- гемооксигенаторы - обеспечивающие насыщение кислородом во время работы специального насоса для перекачивания крови из венозной системы в артериальную, их называют аппаратами для искусственного кровообращения и широко используют для операций на открытом сердце;
- кардиопротезы - технические механизмы для имплантации и замены работы сердечной мышцы, они должны соответствовать параметрам деятельности, обеспечивающей достаточное качество жизни человека.
Эра разработки искусственного сердца началась в 1937 году с работ советского ученого В. Демихова. Он провел опыт с подключением кровообращения собаки к пластиковому насосу собственной разработки. Она прожила 2,5 часа. Кристиан Бернард считал В. Демихова своим учителем.
Через 20 лет американские ученые В. Кольф и Т. Акутсу разработали первый аппарат из полихлорвинила с четырьмя клапанами.
В 1969 году проведена первая двухэтапная операция: сначала пациента 64 часа поддерживали аппаратом для искусственного кровообращения, затем пересадили донорское сердце. До настоящего времени основным применением искусственного сердца остается временная замена естественного кровообращения.
Работа над полными аналогами осложняется большой массой аппарата, необходимостью частой подзарядки, высокой стоимостью подобной операции.
Кому показана пересадка?
Кандидатами на пересадку сердца являются больные с патологией, не позволяющей прогнозировать более года жизни при использовании других методов лечения. К ним относятся больные с:
- выраженными признаками сердечной недостаточности при малейших движениях, в покое, если фракция выброса при ультразвуковом исследовании ниже 20%;
- дилатационной и ишемической кардиомиопатией;
- злокачественными аритмиями;
- врожденными сердечными пороками.
Существовавшие ранее ограничения по возрасту (до 65 лет) в настоящее время не считаются определяющими. Для ребенка срок операции определяется наиболее оптимальной подготовкой, способностью обеспечить полноценную иммунную защиту.
Противопоказания к проведению операции
В медицинских учреждениях, где проводится пересадка сердца, всех кандидатов вносят в «Лист ожидания». Отказывают больным при наличии:
- легочной гипертензии;
- системных болезней (коллагенозы, васкулиты);
- хронических инфекционных заболеваний (туберкулез, вирусный гепатит, бруцеллез);
- ВИЧ-инфицирования;
- злокачественного образования;
- алкоголизма, зависимости от табака, наркотиков;
- нестабильного психического состояния.
Какое обследование проводится перед операцией?
В программу подготовки входит перечень клинических видов обследования. Часть из них имеет инвазивный характер, подразумевает введение катетера внутрь сердца и крупных сосудов. Поэтому они проводятся в стационарных условиях.
- Стандартные лабораторные анализы, позволяющие контролировать функцию почек, печени, исключить воспаление.
- Обязательные обследования на инфекционные болезни (туберкулез, ВИЧ, вирусы, грибы).
- Исследования на скрытые онкологические заболевания (маркеры ПСА на опухоль простаты, цитология мазка шейки матки и маммография у женщин).
Инструментальные виды исследования определяются врачом, к ним относятся:
- эхокардиография,
- коронароангиография,
- рентгенография,
- определение функций дыхания;
- показатель максимального потребления кислорода позволяет установить уровень сердечной недостаточности, степень тканевой гипоксии, спрогнозировать выживаемость после операции;
- эндомиокардиальная биопсия клеток миокарда назначается при подозрении на системное заболевание.
Специальным исследованием с помощью введения катетера в полость правого предсердия и желудочка устанавливают возможность сосудистых изменений, измеряют сопротивление в легочных сосудах.
Учет показателя проводится в единицах Вуда:
- при более 4 - пересадка сердца противопоказана, изменения в легких носят необратимый характер;
- при значении 2–4 - назначают дополнительные пробы с вазодилататорами и кардиотониками для выяснения обратимости повышенного сопротивления сосудов, если изменения подтверждают обратимый характер, то остается высоким риск осложнений.
Со всеми выясненными рисками знакомят пациента перед получением письменного согласия на операцию.
Ход и техника операции
Под общим наркозом больному рассекают грудину, вскрывают полость перикарда, подключают к искусственному кровообращению.
Опыт показал, что «доработки» требует донорское сердце:
- осматривают отверстие между предсердиями и желудочками, при его неполном открытии проводят ушивание;
- укрепляют кольцом трехстворчатые клапаны для снижения риска обострения легочной гипертензии, перегрузки правых отделов сердца и предупреждения возникновения недостаточности (через 5 лет после пересадки возникает у половины пациентов).
Удаляют желудочки сердца реципиента, предсердия и крупные сосуды остаются на месте.
Используют 2 метода расположения трансплантанта:
- Гетеротопический - его называют «двойным сердцем», действительно, оно у больного не удаляется, а трансплантат помещают рядом, выбирается положение, позволяющее соединить камеры с сосудами. В случае отторжения сердце донора может быть удалено. Негативные последствия метода - сдавление легких и нового сердца, создание благоприятных условий для образования пристеночных тромбов.
- Ортотопический - донорское сердце полностью замещает удаленный больной орган.
Трансплантированный орган может начать работу самостоятельно при подключении к кровотоку. В некоторых случаях для запуска применяется электрошок.
Грудину закрепляют специальными скобами (срастется спустя 1,5 месяца), а на кожу накладывают швы.
Разные клиники применяют видоизмененные техники операции. Их цель – снизить травматизацию органов и сосудов, предотвратить повышение давления в легких и тромбозы.
Что делают после пересадки сердца?
Пациент переводится в отделение реанимации или интенсивной терапии. Здесь к нему подключают кардиомонитор для контроля за ритмом.
Искусственное дыхание поддерживается до полного восстановления самостоятельного.
- Контролируется артериальное давление, отток мочи.
- Для обезболивания показаны наркотические аналгетики.
- С целью профилактики застойной пневмонии больному необходимы форсированные дыхательные движения, назначаются антибиотики.
- Для предупреждения тромбообразования показаны антикоагулянты.
- В зависимости от электролитного состава крови назначаются препараты калия, магния.
- С помощью щелочного раствора поддерживается нормальный кислотно-щелочной баланс.
Какие осложнения могут последовать после пересадки?
Наиболее известные осложнения хорошо изучены клиницистами, поэтому распознаются на ранних этапах. К ним относятся:
- присоединение инфекции;
- реакция отторжения к тканям пересаженного сердца;
- сужение коронарных артерий, признаки ишемии;
- застойные явления в легких и нижнедолевая пневмония;
- образование тромбов;
- аритмии;
- послеоперационное кровотечение;
- нарушение функций мозга;
- за счет временной ишемии возможно повреждение разных органов (почек, печени).
Как проводится реабилитация послеоперационного больного?
Реабилитация начинается с восстановления вентиляции легких.
- Пациенту рекомендуют заниматься дыхательными упражнениями по нескольку раз в день, надувать воздушный шар.
- Для предупреждения тромбоза вен ног проводят массаж и пассивные движения в голеностопах, сгибание поочередное коленей.
- Наиболее полный комплекс реабилитационных мероприятий больной может получить в специальном центре или санатории. Вопрос о направлении следует обсудить с врачом.
- Не рекомендуется быстро увеличивать нагрузку на сердце.
- Исключаются горячие ванны. Для мытья можно использовать теплый душ.
Все препараты, назначаемые врачом, необходимо принимать в нужной дозировке.
Какие обследования назначают в послеоперационном периоде?
Функция нового сердца оценивается на основании электрокардиографии. В данном случае имеет место автоматизм в чистом виде, не зависящий от действия нервных стволов реципиента.
Врач назначает эндомиокардиальную биопсию сначала каждые 2 недели, затем реже. Этим способом:
- проверяется приживаемость чужого органа;
- выявляют развитие реакции отторжения;
- подбирают дозировку препаратов.
Индивидуально решается вопрос о необходимости коронарографии.
Прогноз
Провести точный анализ, выяснить, сколько живут прооперированные больные, пока сложно из-за сравнительно небольшого периода с момента внедрения в практику пересадки сердца.
Согласно средним показателям:
- в течение года остаются живыми 88%;
- через 5 лет - 72%;
- через 10 лет - 50%;
- 20 лет живы 16% прооперированных.
Рекордсменом считается американец Тони Хьюзман, проживший более 30 лет и умерший от рака.
Оперативное лечение болезней сердца методикой трансплантации ограничивается поиском доноров, непопулярностью среди лиц молодого возраста оформления прижизненного разрешения на трансплантацию своих органов. Возможно создание сердца из искусственных материалов, выращивание его из стволовых клеток позволят решить множество субъективных проблем и расширить использование метода.
50 лет назад кардиохирург Кристиан Барнард провел первую в мире пересадку сердца от одного человека к другому. Операция прошла в Кейптауне, столице ЮАР, в больнице Гроот Шур. За плечами Барнарда было уже более полутора тысяч операций на сердце, а в последние годы перед трансплантацией он экспериментировал с пересадкой сердца у собак. Он провел 48 операций, но ни одно животное не прожило больше 10 дней.
Одним из пациентов больницы был Луис Вашкански, 54-летний уроженец Литвы. Он страдал от тяжелой застойной сердечной недостаточности после нескольких инфарктов миокарда на фоне тяжелого сахарного диабета и проблем с периферическими артериями. Впрочем, быть заядлым курильщиком ему это не мешало. Кроме того, из-за отеков врачи проводили ему периодические пункции подкожно-жировой клетчатки ног, что из-за проблем с сосудами привело к образованию инфицированной раны левой голени.
Врачи отводили ему всего несколько недель жизни. Предложение Барнарда о пересадке сердца он принял без колебаний.
2 декабря 1967 года жена Вашкански, Энн, навестила его в больнице и отправилась домой. На ее глазах 25-летнюю банковскую работницу Дениз Дарваль, которая переходила дорогу вместе с матерью, сбил пьяный водитель. Тело девушки от удара отлетело в сторону, головой она ударилась о припаркованную машину, проломив череп. Ее мать погибла на месте.
Дарваль была быстро доставлена в больницу и подключена к системе искусственного жизнеобеспечения. Однако травма головы была несовместима с жизнью.
Отец Дениз подписал согласие на трансплантацию.
«Если вы не можете спасти мою дочь, вы обязаны попытаться спасти этого мужчину»,
— сказал он.
Операция состоялась 3 декабря 1967 года. Она началась около часа ночи и закончилась только в 8:30 утра. Для ее проведения понадобилось более 20 врачей и медсестер.
Вашкански лежал в операционной со вскрытой грудной клеткой и уже удаленным сердцем. «Я заглянула в эту пустую грудь, человек лежал без сердца, и лишь система искусственного жизнеобеспечения поддерживала в нем жизнь. Это было очень страшно», — вспоминала медсестра Дин Фридман, которая ассистировала во время операции.
Дениз Дарваль находилась в соседнем помещении, подключенная к аппарату искусственной вентиляции легких. Барнард распорядился отключить аппарат. Ее сердце было изъято лишь спустя 12 минут после того, как оно остановилось — хирурги боялись обвинений в том, что они вырезали еще бьющееся сердце.
Когда, наконец, все сосуды были соединены, присутствующие замерли в ожидании.
«Сердце было неподвижно... Затем внезапно сократились предсердия, за ними — желудочки», — рассказывал потом Барнард.
Анестезиолог называл частоту пульса. 50 ударов в минуту, 70, 75... Через полчаса пульс достиг ста ударов в минуту. Новое сердце успешно справлялось со своей задачей.
«Настроение было необыкновенным. Мы знали, что все прошло хорошо. Барнард вдруг снял перчатки и попросил чашку чая», — вспоминал один из присутствовавших на операции интернов.
Барнард был так взволнован успехом операции, что сперва даже забыл сообщить о ней руководству больницы.
Хирурги не вели съемку и даже не сделали ни одной фотографии — все их мысли были сосредоточены на самой операции.
Информация об успешной пересадке сердца просочилась в прессу к часу дня. Журналисты были порядком удивлены, что такая операция прошла не в США, а в ЮАР. Репортеры осаждали больницу, внимательно следя за выздоровлением Вашкански, который шел на поправку удивительно быстро. На четвертый день после операции он даже дал интервью для радио. Вашкански стал известен как «мужчина с сердцем юной девушки».
Барнард получил множество писем от людей, узнавших об операции. Далеко не все они были настроены доброжелательно и разделяли его восторг.
«Были люди, которые писали профессору Барнарду очень критичные письма, ужасные письма. Они называли его мясником», — рассказывала Фридман.
В те годы сердце воспринималось не просто как орган — для многих оно было символом чего-то большего.
«Вам хватило наглости играть в Бога, дарующего жизнь», — упрекал Барнарда автор одного из писем.
На 12-е сутки состояние Вашкански ухудшилось. Рентген грудной клетки выявил инфильтраты в легких. Решив, что причина их появления — в сердечной недостаточности из-за отторжения донорского сердца, врачи увеличили дозу иммуноподавляющих препаратов. Это стоило Вашкански жизни. Он умер от тяжелой двусторонней пневмонии, из-за которой и появились инфильтраты, на 18-й день после операции. Вскрытие показало, что с сердцем все было в порядке.
На самом деле, операция могла состояться месяцем раньше — у хирургов было на примете подходящее донорское сердце. Но оно принадлежало чернокожему пациенту, а незадолго до этого в прессе разразился скандал из-за пересадки почки от черного мужчины белому, которую тоже провел Барнард. Спекулятивные публикации были крайне нежелательны для старта программы трансплантологии в стране, живущей в условиях расовой дискриминации.
Барнард вскоре начал подготовку ко второй пересадке, которая состоялась уже 2 января 1968 года. Второй пациент, Филипп Блайберг, прожил после операции 19 месяцев и даже успел написать книгу о своем опыте.
Успех Барнарда вызывал резкий всплеск интереса хирургов к трансплантологии, но многие из них принялись проводить операции без должной подготовки, что сопровождалось большим количеством летальных исходов. Это вызвало скептическое отношение к перспективам операций по пересадке сердца и заставило многих специалистов отказаться не только от проведения трансплантаций, но и от экспериментальной работы.
Барнард же продолжал работать в этой области. К 1974 году он провел 10 операций, и еще одну — по пересадке сердца и легких. Один из пациентов прожил после операции 24 года, другой — 13 лет. Двое — более 18 месяцев. Также Барнард разработал методику пересадки сердца, при которой сердце реципиента оставается на месте, а сердце донора «подсаживается» в грудную клетку. За следующие девять лет он провел 49 таких трансплантаций и доказал, что такой подход повышает годовую выживаемость пациентов до более чем 60%, а пятилетнюю — до 36%. При обычной пересадке эти показатели составляли 40% и 20% соответственно. Отточенная техника и более совершенные иммунодепрессанты способствовали заметному снижению смертности пациентов.
В наши дни проводится около 3500 операций по пересадке сердца в год, из них около 2000 — в США. Годовая выживаемость пациентов составляет 88%, пятилетняя — 75%. 56% пациентов проживают более 10 лет.
Пересадка сердца стала признанным методом лечения терминальной сердечной недостаточности. Кандидатами на пересадку сердца являются пациенты, консервативная терапия у которых неэффективна, а другие хирургические методы коррекции заболевания сердца не показаны вследствие недостаточности функции миокарда.
Ключевыми моментами при пересадке сердца являются оценка и отбор реципиентов, а также послеоперационное ведение и иммуносупрессия. Последовательное выполнение этих этапов в соответствии с протоколами пересадки сердца – залог успеха операции.
История пересадки сердца
Первая успешная пересадка человеческого сердца была выполнена Кристианом Барнаром в ЮАР в 1967 г. Ранние исследования в этой области проводили ученые в различных странах: Франк Манн, Маркус Вонг в США, В.П. Демихов в СССР. Успех ранних операций был ограничен несовершенством техники и оборудования для искусственного кровообращения, недостаточными знаниями в иммунологии.
Новая эра в трансплантологии началась в 1983 г. с началом клинического применения циклоспорина. Это позволило увеличить выживаемость, а пересадки сердца стали выполнять в различных центрах по всему миру. В Беларуси первая пересадка сердца была выполнена в 2009 г. Основным ограничением к проведению пересадки во всем мире является число донорских органов.
Пересадка сердца – это операция по замене сердца у пациента с терминальной сердечной недостаточностью на сердце от подходящего донора. Эта операция выполняется пациентам с прогнозом выживаемости менее одного года.
В США частота пересадок сердца у больных с сердечной недостаточностью ежегодно составляет около 1%.
Заболевания, при которых выполняются пересадки сердца:
- Дилатационная кардиомиопатия – 54%
- Ишемическая кардиомиопатия при ишемической болезни сердца - 45%
- Врожденная патология сердца и другие заболевания – 1%
Патофизиология пересадки сердца
Патофизиологические изменения в сердце у пациентов, которым требуется проведение пересадки сердца, зависит от причины заболевания. Хроническая ишемия вызывает повреждение кардиомиоцитов. При этом развивается прогрессирующее увеличение размеров кардиомиоцитов, их некроз и образование рубцов. На патофизиологический процесс ишемической болезни сердца можно повлиять подобранной терапией (кардиопротективной, антиагрегантной, гиполипидемической), выполнением аортокоронарного шунтирования и ангиопластики со стентированием. В этом случае можно добиться замедления прогрессирующей потери ткани сердечной мышцы. Встречаются также случаи поражения дистального коронарного русла; в этих случаях оперативное лечение неэффективно, функция сердечной мышцы постепенно снижается, а полости сердца расширяются.
Патологический процесс, лежащий в основе дилатационной кардиомиопатии, до настоящего времени не изучен. По-видимому, на ухудшение функции миокарда влияют механическое увеличение кардиомиоцитов, расширение полостей сердца и истощение запасов энергии.
Патофизиологические изменения в трансплантированном сердце имеют свои особенности. Денервация сердца при пересадке приводит к тому, что частота сокращений сердца регулируется только гуморальными факторами. В результате сниженной иннервации развивается некоторая гипертрофия миокарда. Функция правого сердца в послеоперационном периоде напрямую зависит от времени ишемии трансплантата (от пережатия аорты при заборе донорского сердца до реимплантации и реперфузии) и адекватности защиты (перфузии консервирующего раствора, температуры в контейнере). Правый желудочек очень чувствителен к повреждающим факторам и в раннем послеоперационном периоде может оставаться пассивным и не выполнять никакой работы. В течение нескольких дней его функция может восстановиться.
К патофизиологиеским изменением относятся процессы отторжения: клеточное и гуморальное отторжение. Клеточное отторжение характеризуется периваскулярной лимфоцитарной инфильтрацией и, в отсутствие лечения, последующим поражением миоцитов и некрозом. Гуморальное отторжение гораздо сложнее описать и диагностировать. Считается, что гуморальное отторжение опосредуется антителами, которые оседают в миокарде и вызывают нарушение функции сердца. Диагноз гуморального отторжения, главным образом, клинический, и является диагнозом исключения, поскольку эндомиокардиальная биопсия в этих случаях малоинформативна.
Поздним процессом, характерным для сердечных аллографтов, является атеросклероз коронарных артерий. Процесс характеризуется гиперплазией интимы и гладких мышц мелких и средних сосудов и носит диффузный характер. Причины этого явления зачастую остаются неизвестными, однако считается, что определенную роль могут играть цитомегаловирусная инфекция (ЦМВ-инфекция) и реакция отторжения. Считается, что этот процесс зависит от выделения фактора роста в аллографте циркулирующими лимфоцитами. В настоящее время лечения этого состояния нет, кроме повторной пересадки сердца.
Клиническая картина
Кандидаты на пересадку сердца – пациенты с сердечной недостаточностью классов III-IV по Нью-Йоркской классификации.
Для определения тактики и подбора лечения функциональная оценка сердечной недостаточности часто проводится по системе Нью-Йоркской ассоциации кардиологов (NYHA). Эта система учитывает симптомы в зависимости от уровня активности и качества жизни пациентов.
| Класс | Симптомы |
|---|---|
| I (легкая) | Ограничений физической активности практически нет. Обычная физическая активность не вызывает одышки, сердцебиений, приступов слабости |
| II (умеренная) | Легкое ограничение физической активности. Обычная физическая активность приводит к возникновению одышки, сердцебиений, слабости |
| III (выраженная) | Выраженное ограничение физической активности. Легкая физическая активность (ходьба на расстояние 20-100 м) приводит к возникновению одышки, сердцебиений, слабости |
| IV (тяжелая) | Невозможность никакой активности без симптомов. Симптомы сердечной недостаточности в покое. При любой физической активности нарастание дискомфорта |
Показания
Общее показание к пересадке сердца – это выраженное снижение функции сердца, при котором прогноз выживаемости в течение одного года неблагоприятен.
Специфические показания и условия пересадки сердца
- Дилатационная кардиомиопатия
- Ишемическая кардиомиопатия
- Врожденный порок сердца при неэффективности или отсутствии эффективного лечения (консервативного или хирургического)
- Фракция выброса менее 20%
- Некупируемая или злокачественные аритмии при неэффективности другой терапии
- Сопротивление легочных сосудов менее 2 единиц Вуда (рассчитывается как (ДЗЛА-ЦВД)/СВ, где ДЗЛА – давление заклинивания легочной артерии, мм рт.ст.; ЦВД – центральное венозное давление, мм рт.ст.; СВ – сердечный выброс, л/мин)
- Возраст менее 65 лет
- Желание и возможность следовать плану дальнейшего лечения и наблюдения
Противопоказания
- Возраст старше 65 лет; это относительное противопоказание, и пациенты старше 65 лет оцениваются индивидуально
- Устойчивая легочная гипертензия с сопротивлением легочных сосудов более 4 единиц Вуда
- Активная системная инфекция
- Активное системное заболевание, например, коллагеноз
- Активное злокачественное образование; кандидатами могут считаться пациенты с прогнозируемой выживаемостью более 3 или 5 лет; также следует учитывать тип опухоли
- Курение, злоупотребление алкоголем, наркотическими препаратами
- Психосоциальная нестабильность
- Нежелание или неспособность следовать плану дальнейших лечебных и диагностических мероприятий
Обследование
Лабораторные анализы
Выполняются общеклинические обследования: общий анализ крови с подсчетом формулы и тромбоцитов, общий анализ мочи, биохимический анализ крови (ферменты, билирубин, липидный спектр, показатели азотистого обмена), коагулограмма. Результаты исследований должны находиться в пределах нормы. Патологические изменения должны уточняться и, по возможности, корригироваться.
Определяется группа крови, панель реактивных антител, проводится тканевое типирование. Эти анализы составляют основу иммунологического соответствия донора и реципиента. Проводится также перекрестный тест с донорскими лимфоцитами и сывороткой реципиента (кросс-матч) (определение анти-HLA-антител).
Обследование на инфекционные заболевания
Обследование на гепатиты В, С. Носителям заболевания и пациентам с активным процессом, как правило, пересадка сердца не показана (это относительное противопоказание). В различных центрах по всему миру к гепатитам у реципиента относятся по-разному; до настоящего времени единого мнения по этому вопросу нет.
Обследование на ВИЧ
Положительный анализ на ВИЧ считается противопоказанием к пересадке сердца.
Вирусологический скрининг
Вирус Эпштейна-Барра, цитомегаловирус, вирус простого герпеса. Анализируется экспозиция к этим вирусам в прошлом (IgG) и наличие/отсутствие активного процесса (IgM). Инфицирование этими вирусами в анамнезе указывает на повышенный риск реактивации заболевания. После пересадки сердца таким пациентам требуется соответствующее профилактическое противовирусное лечение.
Следует отметить, что при подготовке пациента к пересадке сердца (т.е. во время наблюдения и включения в лист ожидания) следует лечить активные инфекционные заболевания. Пациентам с отрицательным анализом на цитомегаловирусную инфекцию, как правило, назначают цитомегаловирусный иммуноглобулин (Цитогам). В период наблюдения до пересадки в Америке рекомендуется иммунизовать пациентов с отрицательными анализами на IgG к другим вирусным агентам.
Кожная туберкулиновая проба
Пациенты с положительной пробой требуют дополнительной оценки и лечения до включения в лист ожидания пересадки сердца.
Серологические исследования на грибковые инфекции
Серологические исследования на грибковые инфекции также помогают предвидеть повышенный риск реактивации процесса после операции.
Скрининг на онкологические заболевания
Скрининг на онкологические заболевания проводится перед включением в лист ожидания.
Исследование простат-специфического антигена (ПСА)
Исследование простат-специфического антигена (ПСА). При положительном анализе требуется соответствующая оценка и лечение.
Маммография
У женщин следует выполнять маммографию. Условием включения в лист ожидания является отсутствие патологии на маммограмме. При наличии патологических образований перед включением в лист ожидания необходимо онкологическое обследование и, возможно, лечение.
Исследование мазка шейки матки
Условием включения в лист ожидания является отсутствие патологических изменений. При наличии патологии перед включением в лист ожидания необходимо онкологическое обследование и, возможно, лечение.
Инструментальные обследования
При кардиопатии выполняется коронароангиография. Это исследование позволяет отобрать пациентов, у которых возможно проведение аортокоронарного шунтирования (с коррекцией клапанной патологии), ангиопластики со стентированием.
Выполняется эхо-кардиография: определяется фракция выброса, проводится мониторинг функции сердца у пациентов в листе ожидания пересадки сердца. Фракция выброса менее 25% указывает на плохой прогноз долговременной выживаемости.
Для исключения другой патологии органов грудной клетки выполняется рентгенография органов грудной клетки, возможно, в двух проекциях.
Для оценки функции легких возможно обследование функции внешнего дыхания. Тяжелое некорригируемое хроническое заболевание легких является противопоказанием к пересадке сердца.
Для оценки глобальной функции сердца определяется максимальное потребление кислорода (MVO 2). Этот показатель является хорошим предиктором тяжести сердечной недостаточности и коррелирует с выживаемостью. MVO 2 ниже 15 указывает на неблагоприятный прогноз однолетней выживаемости.
Диагностические инвазивные процедуры
Острая реакция отторжения может манифестировать сразу же после восстановления кровотока, а также в течение первой недели после операции, несмотря на иммуносупрессивную терапию.
Основной проблемой в современной трансплантологии являются инфекционные осложнения. Для предотвращения инфекций принимаются специальные организационные и фармакологические меры. В раннем послеоперационном периоде чаще развиваются бактериальные инфекции. Частота грибковых инфекций увеличивается при наличии сахарного диабета или избыточной иммуносупрессии. Проводится профилактика пневмоцистной пневмонии, цитомегаловирусной инфекции.
Основной метод диагностики реакции отторжения – эндомиокардиальная биопсия. В зависимости от выраженности процесса, возможно усиление режима иммуносупрессии, повышение дозы стероидных гормонов, применение поликлональных или моноклональных антител.
Основной причиной смерти и дисфункции аллографта в отдаленном периоде является патология коронарных артерий. В артериях сердца происходит прогрессирующая концентрическая гиперплазия гладких мышц и интимы. Причина этого процесса неизвестна. Считается, что роль в этом процессе играют цитомегаловирусная инфекция и реакция отторжения. Исследования показывают, что при выраженном начальном ишемическом и реперфузионном повреждении донорского органа и повторных эпизодах отторжения риск поражения коронарных артерий повышается. лечение этого состояния – повторная пересадка сердца. В некоторых случаях уместно стентирование пораженной артерии.
Исход и прогноз
По американским оценкам, выживаемость после пересадки сердца в оценивается как 81,8%, 5-летняя выживаемость составляет 69,8%. Многие пациенты живут после пересадки 10 и более лет. Функциональное состояние реципиентов, как правило, хорошее.
Перспективы и проблемы пересадки сердца
Недостаток и невозможность длительного хранения донорских органов явился стимулом разработки альтернативных методик лечения терминальной сердечной недостаточности. Создаются различные системы вспомогательного кровообращения (искусственные желудочки сердца), проводится ресинхронизирующая терапия, исследуются новые лекарства, ведутся исследования в области генетической терапии, в области применения ксенографтов. Эти разработки, безусловно, позволили снизить необходимость пересадок сердца.
Насущной проблемой остается предотвращение и лечение сосудистой патологии трансплантата. Решение этой проблемы позволит еще больше увеличить выживаемость пациентов после пересадки сердца.
Остаются проблемными с медицинской и этической точек зрения вопросы отбора реципиентов и составления листа ожиданий. Приходится говорить также об экономических проблемах трансплантологии: высокой стоимости организационного обеспечения процесса, послеоперационной терапии и наблюдения пациентов.
Пересадка сердца в Беларуси - европейское качество за разумную цену