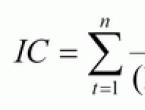Ожог заражение. Подробная информация о причинах воспаления после ожога
Владельцы патента RU 2455997:
Изобретение относится к медицине, а именно к комбустиологии, и может быть использовано для лечения инфицированных ожоговых ран IIIA степени. Для этого на раневую поверхность, очищенную от поврежденных тканей и серозно-гнойного отделяемого, на 2-4 дня накладывают повязку, представляющую конструкцию из кремнийорганического полимера, покрытого коллагеном типа I человека с тромбоцитарным фактором роста - PDGF-BB и пектином, для получения которой коллаген в виде тонкого слоя коллагеновой губки около 1-1,5 мм, полученного методом лиофилизации 1-2% раствора коллагена на перфорированной подложке из полисилаксан-поликарбонатной пленки, смачивают 2% раствором яблочного пектина и осуществляют повторную лиофилизацию. Способ позволяет повысить эффективность лечения за счет уменьшения численности и видового разнообразия микрофлоры без влияния на активность процесса пролиферации при одновременном ускорении заживления раны. 3 пр.
Изобретение относится к медицине, в частности к комбустиологии, и предназначено для лечения ожогов IIIA степени в отсроченный период после получения ожоговой травмы.
Ожоговая рана сразу после травмы практически стерильна, но в дальнейшем ее микробное обсеменение нарастает. Денатурация дермы в результате воздействия высоких температур сопровождается мощным выбросом протеолитических ферментов, продуктов деградации ткани, что способствует размножению бактерий и приводит к углублению раны, лечение которой в этот период возможно только с помощью пересадки кожи. Поэтому тактика врача заключается в использовании средств, способствующих регенерации дермы и уменьшающих микробную обсемененность раны.
В настоящее время для лечения ожогов IIIA степени используются раневые покрытия на основе коллагена типа I человека с тромбоцитарным фактором роста (PDGF), а также местное применение пектинов и бактериофагов [прототип - Состояние микрофлоры ожоговых ран при местном применении бактериофагов, пектинов и биологической повязки на основе коллагена. А.С.Ермолов, Е.Б.Лазарева, Т.Г.Спиридонова и др. // Хирург: ежемесячный научно-практический журнал. 2009. N 10. С.19-24], которые накладываются на раны, очищение от поврежденных тканей и серозно-гнойного отделяемого. При этом известно свойство пектинов оказывать влияние на микрофлору раны, а именно уменьшать численность и видовое разнообразие микрофлоры (там же).
Известно, что ожоговая травма вызывает подавление иммунитета у пациентов, поэтому они инфицируются госпитальной микрофлорой, устойчивой к антибиотикам и дезинфицирующим средствам. Кроме того, антибиотики часто являются ингибиторами клеточной пролиферации, что сказывается на скорости эпителизации ран.
В последние годы большую популярность при местном лечении, как поверхностных, так и глубоких ожогов, получили полисахариды растительного происхождения, к которым относится пектин, обладающий бактерицидным и репаративным действием [прототип - Лазарева Е.Б., Спиридонова Т.Г., Чернега Е.Н., Плеская Л.Г., Груненкова И.В., Смирнов С.В., Меньшиков Д.Д. Эффективность местного применения пектинов в лечении ожоговых ран // Антибиотики и химиотерапия. - 2002. - №9. - С.9-13]. Это обусловлено тем, что пектины способствуют уменьшению обсемененности ожоговых ран, сорбции бактериальных токсинов, усилению макрофагальной реакции и фагоцитарной активности макрофагов и нейтрофилов, значительно сокращается воспалительный этап. Формирование эпителия при ожогах IIIА степени происходит, как правило, без образования грубой рубцовой ткани. Раны, леченные пектинами, заживают на 2-4 дня быстрее, чем контрольные. Аналогичные результаты получены [Чумаков П.А., Быков А.Ю., Семенюк А.А., Ратковский И.В. Применение препарата пектина для местного лечения гнойных ран // Омский научный вестник. - 2005. - №4. - С.216-219] при лечении других контингентов больных с нагноившимися ранами мягких тканей с применением препарата пектина. Наблюдалось быстрое стихание воспалительных явлений, значительно снижалось количество гнойного отделяемого к 3-4 суткам, а к 4-5 суткам вся поверхность раны была покрыта грануляциями, по краям ран прослеживалось образование эпителия.
Более широко используемыми и давно известными препаратами для лечения ран являются коллаген и препараты на его основе. Коллаген в отличие от пектинов не обладает выраженной антибактериальной активностью. Однако он оказывает митогенное действий на фибробласты, стимулирует рост грануляционной ткани, способствует краевой и островковой эпителизации. Таким образом, коллаген приводит к ускорению заживления раны, однако не обладает выраженным антибактериальным эффектом, который необходим при лечении инфицированных ожоговых ран.
В настоящее время отсутствуют эффективные и хорошо зарекомендовавшие себя раневые покрытия для лечения инфицированных ожоговых ран IIIА степени, одновременно содержащие:
Компонент, с одной стороны направленный на уменьшение численности и видового разнообразия микрофлоры, а с другой - не влияющий на активность процесса пролиферации,
И компонент, направленный на ускорение заживления раны.
Поэтому очень важно создание нового комбинированного покрытия, состоящего из двух взаимодополняющих и усиливающих эффект биологически активных веществ: пектина - полисахарида растительного происхождения и коллагена - белка животного происхождения, которые влияют на разные механизмы иммунитета, репаративных процессов и антибактериальной активности. Их совместное применение и приобретение новых физико-химических свойств повышает эффективность лечения.
Достигаемый технический результат заключается в повышении эффективности лечения за счет сокращения сроков эпителизации ожоговых ран IIIА степени в отсроченный период после получения ожоговой травмы при инфицировании раны за счет одновременного воздействия на рану веществ, оказывающих влияние на репаративные процессы и имеющих антибактериальную активность, что обусловлено следующим:
Стимулирующего ранозаживляющего покрытия;
Пленки из кремнийорганического полимера, что обеспечивает газообмен, показатели которого аналогичны показателям здоровой кожи, и влажную среду, что очень важно для процесса эпителизации (в сухой ране неоэпителий не образуется). Эффективность использования при лечении ран кремнийорганического полимера, покрытого коллагеном типа I человека с тромбоцитарным фактором роста (PDGF-BB), обусловлена тем, что коллаген является межклеточным матриксом, а PDGF-BB привлекает в рану фибробласты и активизирует пролиферативные процессы в придатках кожи. В тканях человека коллаген тесно связан с гиалуроновой кислотой и другими макромолекулами. Применение коллагеновой повязки с тромбоцитарным фактором роста, обогащенной пектином, позволяет сократить сроки заживления ожоговых ран в 3 раза;
Тонкой коллагеновой губки, состоящей из нативного волокнистого коллагена, обеспечивающего правильную фиксацию клеток, участвующих в раневом процессе и их направленное движение в зону поражения, и долгосрочную диффузию ростового фактора, тромбоцитарного фактора роста - хемоаттрактанта и мощного митогена для фибробластов дермы, сохранившихся в неповрежденной коже;
В составе раневого покрытия яблочного пектина, который выступает в роли гиперосмолярного сорбирующего агента (тянет на себя раневой экссудат, содержащий токсины, и мешает проникновению бактерий в глубь раны), но не оказывающего влияние на активность процесса пролиферации клеток кожи.
Способ осуществляется следующим образом.
Раны, лишенные десквамированного эпителия и незначительными признаками нагноения, очищали от поврежденных тканей и серозно-гнойного отделяемого с помощью тампонов, смоченных антисептическими растворами (например, раствором хлоргексидина). На подготовленную таким образом раневую поверхность ожогов IIIA степени накладывали на 2-4 дня коллагеновые повязки с тромбоцитарным фактором роста, обогащенные пектином.
Повязка представляет двухслойную конструкцию из кремнийорганического полимера, покрытого коллагеном типа I человека с тромбоцитарным фактором роста (PDGF-BB) и биологическим полимером - пектином. В повязке использовали тонкий слой коллагеновой губки, около 1-1,5 мм, полученный методом лиофилизации 1-2% раствора коллагена на поверхности перфорированной, для отвода излишков раневого экссудата, подложки из полисилоксан-поликарбонатной пленки - «Карбоксил-П®» (изготовитель ООО «Пента-91» Москва). Пектин введен в состав повязки в качестве антибактериального агента. Лиофилизированную губку коллагена смачивали 2% раствором яблочного пектина (получен по промышленной технологии фирмой «Пектиновые продукты» РФ) и проводили повторную лиофилизацию. Приготовленную таким образом повязку герметично упаковывают и стерилизуют γ-лучами (2,5 кГр) (Приказ МЗ РФ №167 от 22 мая 2001 г.). Хранят при комнатной температуре.
Для подтверждения эффективности предлагаемого способа лечения инфицированных ожоговых ран IIIА степени был проведен сравнительный анализ результатов использования коллагеновой повязки с тромбоцитарным фактором роста, обогащенной пектином, и традиционного метода лечения ожоговых ран с помощью мазевых и влажно-высыхающих повязок с антисептическими растворами. На подготовленную раневую поверхность ожогов IIIA степени накладывали коллагеновые повязки (биологическая повязка) с тромбоцитарным фактором роста, обогащенные пектином, и фиксировали на теле влажно-высыхающими марлевыми повязками. Лечение контрольных ран этих же больных осуществлялось мазевыми повязками. Через 2-4 суток выполняли этапную перевязку. Биологическую повязку легко и безболезненно (в силу гидрофобной природы полимерной пленки) удаляли с поверхности ран, равномерно покрытых тонким слоем неоэпителия. Раны закрывали аэрозольной полимерной повязкой «Пентазоль» или атравматическими повязками, защищая их от высыхания и механических повреждений. Контрольную рану продолжали лечить ранее выбранным методом.
К 7-м суткам на ранах, на которые была наложена биологическая повязка, образовался зрелый многослойный эпителий. Контрольная рана находилась еще на этапе формирования струпа. Клинические результаты подтверждены микробиологическими исследованиями отделяемого ран.
Клинический пример 1
Больная Б., 60 лет, доставлена в ожоговый центр НИИ СП им. Н.В.Склифосовского через 46 часов после травмы в тяжелом состоянии с диагнозом: ожог пламенем II-IIIА степени 25% п.т. В приемном отделении после удаления десквамированного эпидермиса, взятия биоматериала ожоговой раны на посев и туалета ран были наложены 20 биологических повязок на основе коллагена типа I с PDGF-BB и пектином на общую площадь ожога 2880 см 2 (18% п.т.). Перед наложением повязок из ран высевали Klebsiella sp.10 3 КОЕ/мл, Staphylococcus sp. 10 8 KОЕ/мл, Acinetobacter spp. 10 5 КОЕ/мл. Местное лечение контрольной раны площадью 1% п.т. проводили с использованием мазевых и атравматических повязок. В контрольной ране присутствовал Steudomonas fluorescens <10 3 КОЕ/мл. После наложения повязок больная отмечала снижение болевых ощущений. Сняли повязку на 3 сутки. На 5-е сутки после начала лечения на ранах с коллагенпектиновыми повязками наблюдалось умеренное количество серозного отделяемого из раны, признаки раннего формирования неоэпителия (раны были матовыми с бледно-розовой поверхностью). В ране под биологической повязкой и в контрольной ране присутствовал Pseudomonas sp. 10 5 КОЕ/мл. На 11-е сутки в области наложения биологических повязок все раны эпителизировались и роста бактерий не выявлено. В то время как из контрольной раны высевался Proteus spp. 10 4 КОЕ/мл и Pseudomonas aeruginosa 10 4 КОЕ/мл. Эпителизация контрольных ран происходила под сформированными струпами и наступила на 26-е сутки. Больная выписана в удовлетворительном состоянии на 38-е сутки с момента травмы.
Клинический пример 2
Больной Н., 45 лет, доставлен в ожоговый центр НИИ СП им. Н.В.Склифосовского через 34 часа после травмы в тяжелом состоянии с диагнозом: ожог пламенем II-IIIАБ степени 30% п.т. (IIIБ-5% п.т.). В связи с тяжестью состояния больной был доставлен в отделение ожоговой реанимации. После проведения противошоковых мероприятий и стабилизации состояния больного проведена санация ожоговой раны и взят посев. Изучение микрофлоры ран показало присутствие в них S.aureus 10 5 КОЕ/мл, Р. aeruginosa 10 5 КОЕ/мл и Proteus sp. 10 5 КОЕ/мл. Вся поверхность ожоговой раны IIIА степени, за исключением 1% п.т. контрольного участка ран IIIA степени, была покрыта биологической повязкой на основе коллагена типа I с PDGF-BB и пектином в количестве 30 штук на общую площадь ожога 4320 см 2 . На 4-е сутки после наложения повязки практически вся поверхность ран была покрыта неоэпителием. В посеве из ран, после снятия биоповязки, высевались S.aureus <10 3 КОЕ/мл, Р. aeruginosa 10 5 КОЕ/мл, Proteus sp. 10 5 КОЕ/мл. В контрольной ране присутствовали те же микроорганизмы, но в большем количестве: St. aureus 10 6 КОЕ/мл, Р. aeruginosa 10 6 КОЕ/мл, Proteus sp.10 6 КОЕ/мл. На 7-е сутки наблюдения основная рана была стерильна и покрыта эпителием. Контрольная рана содержала Р. aeruginosa 10 6 КОЕ/мл, ее эпителизация происходила под сухими струпами и наступила на 32-е сутки. Больной выписан в удовлетворительном состоянии на 33-е сутки.
Клинический пример 3
Больной К., 53 лет, доставлен в ожоговый центр НИИ СП им. Н.В.Склифосовского через 4 часа после травмы в тяжелом состоянии с диагнозом: ожог пламенем II-IIIА степени 25% п.т. В связи с тяжестью состояния больной был доставлен в отделение ожоговой реанимации, где выполнялась противошоковая терапия, а местное лечение проводилось не в полном объеме с использованием антисептических повязок. Спустя 48 часов, после стабилизации состояния больного, проведено удаление десквамированного эпидермиса и взятие биоматериала из ожоговой раны на посев. Выполнен туалет раны и были наложены 20 биологических повязок на основе коллагена типа I с PDGF-BB и пектином на площадь около 18% п.т. (2880 см 2). Перед наложением повязок раны содержали минимальное количество коагулазонегативных стафилококков. В связи с высокой двигательной активностью пациента повязки частично сместились и обнажившиеся раны между повязками явились контролем. На 3-й сутки под биологическими повязками практически на всей поверхности ран наблюдали признаки формирования неоэпителия. Состав и количество микроорганизмов основной раны к моменту второй перевязки не изменился, а в контрольной ране увеличилось содержание стафилококков до 10 6 К/мл. На 7 сутки после наложения коллагенпектиновых повязок раны полностью эпителизировались и были стерильны. Контрольные раны были инфицированы Corynebacterium sp. 10 6 КОЕ/мл, эпителизация их происходила под сухим струпом и наступила на 23-е сутки. Больной выписан в удовлетворительном состоянии на 25-е сутки.
Таким образом, применение биологической повязки на основе коллагена с тромбоцитарным фактором роста, обогащенной пектином, позволяет сократить сроки заживления ожоговых ран в 3 раза. Это покрытие эффективно при лечении инфицированных ожоговых ран IIIА степени.
Способ лечения инфицированных ожоговых ран IIIA степени, включающий очищение раны от поврежденных тканей и серозно-гнойного отделяемого, отличающийся тем, что на очищенную раневую поверхность на 2-4 дня накладывают повязку, представляющую конструкцию из кремнийорганического полимера, покрытого коллагеном типа I человека с тромбоцитарным фактором роста - PDGF-BB и пектином, для получения которой коллаген в виде тонкого слоя коллагеновой губки около 1-1,5 мм, полученного методом лиофилизации 1-2%-ного раствора коллагена на перфорированной подложке из полисилаксан-поликарбонатной пленки, смачивают 2%-ным раствором яблочного пектина и осуществляют повторную лиофилизацию.
Похожие патенты:
Изобретение относится к химико-фармацевтической промышленности и касается препарата для влажного заживления ран и предотвращения адгезии повязки к ране, содержащего фармакологически приемлемый хитозан-глюкановый комплекс или его соль, в комбинации с одним или более другим полисахаридом или их соответствующими солями, и антисептик, причем хитозан-глюкановый комплекс обладает динамической вязкостью 2.5 Па·с-30 Пa·c при концентрации раствора 2.5% при 25°С и угловой скорости вращения 0.0314 рад/сек, и содержанием глюкозамина в диапазоне от 0.05 (n/n) до 20 (n/n).
Ожог - это повреждение кожи в результате воздействия высоких температур. Ожоги лечатся одинаково независимо от их причины.
Ожог возникает при контакте с пламенем или раскаленным предметом, например, утюгом, а также с едкими химическими веществами и электрическим током. Ожоги очень болезненны и могут привести к появлению заполненных жидкостью пузырей, кожа может обуглиться, почернеть или покраснеть.
Ожоги возникают в следующих случаях:
- прямой контакт с чем-то горячим - огнем, горячей водой или паром;
- воздействие излучаемого тепла из внешнего источника, например, солнца;
- воздействие некоторых химических веществ;
- электричество;
- трение, при котором предмет или поверхность часто соприкасается с кожей.
Каждый год в России более 500 тысяч человек попадают в больницу с различными ожогами. Тысячи людей обращаются в приемные отделения скорой помощи. Ожог можно лечить дома, если он нетяжелый. При незначительном ожоге держите его в чистоте и не прокалывайте пузыри. При более тяжелых ожогах потребуется профессиональная медицинская помощь.
Симптомы ожогов
Симптомы ожогов будут зависеть от их тяжести. Некоторые незначительные ожоги могут быть очень болезненными, в то время как серьезные ожоги могут не причинять никакой боли.
Симптомы ожога:
- покраснение кожи;
- шелушение кожи;
- пузыри;
- опухание;
- белая или обуглившаяся кожа.
Интенсивность боли, которую вы чувствуете, не всегда зависит от тяжести ожога.
Ваша кожа - это самый большой орган тела. Она имеет множество функций, в том числе она выступает в качестве барьера между внутренней средой организма и окружающей средой и регулирует температуру тела. Ваша кожа состоит из трех слоев:
- Эпидермис (внешний слой вашей кожи) толщиной 0,5-1,5 мм. Он 5 слоев клеток, которые постепенно движутся к поверхности по мере того, как мертвые клетки отшелушиваются примерно раз в 2 недели.
- Дерма (расположенный под эпидермисом слой волокнистой ткани) имеет толщину 0,3-3 мм. и состоит из 3 типов ткани. В дерме находятся волосяные луковицы и потовые железы, а также мелкие кровеносные сосуды и нервные окончания.
- Подкожно-жировая клетчатка (последний слой жира и ткани) у всех людей имеет различную толщину. В ней находятся крупные кровеносные сосуды и нервы. Этот слой регулирует температуру вашей кожи и тела.
Типы ожогов
Ожоги классифицируются по степени повреждения. Есть 4 основных типа ожога.
Поверхностные ожоги эпидермиса (I степень). Ваша кожа краснеет, слегка опухает и болит, но пузырей не возникает.
Поверхностные ожоги дермы (II степень). Ваша кожа приобретет бледно-розовый оттенок, будет болеть, появятся небольшие пузыри.
Глубокие ожоги дермы или частично глубокие ожоги (III степень). При ожогах этого типа ваша кожа будет красной и одутловатой. Кожа также может быть сухой или влажной, опухшей и покрытой волдырями, она может сильно болеть или не болеть вовсе.
Глубокие ожоги (IV степень). При глубоких ожогах повреждаются все три слоя кожи (эпидермис, дерма и подкожно-жировая клетчатка). При ожогах этого типа кожа зачастую сгорает, и ткани под ней бледнеют или чернеют. Оставшаяся кожа будет сухой и белой, коричневой или черной без волдырей. По своей текстуре кожа также может выглядеть как дубленая или быть похожа на воск.
Лечение
Лечение ожогов
При ожогах необходимо как можно быстрее оказать соответствующую первую помощь. Это поможет избежать дальнейших повреждений кожи.
- Как можно быстрее остановите процесс горения. Например, вытащите человека из огня, потушите пламя водой или накройте его одеялом. Не подвергайте себя риску получить ожоги.
- Снимите одежду и ювелирные изделия рядом с обожженной областью кожи. Но если что-то прилипло к коже, не пытайтесь оторвать, так как от этого кожа может пострадать еще больше.
- Охлаждайте ожог прохладной или чуть теплой водой в течение 10-30 минут, в идеале в течение первых 20 минут после того, как произошел ожог. Запрещается использовать лед, ледяную воду и любые кремы и жирные субстанции, такие как сливочное масло.
- Согревайте себя или человека, получившего ожог. Используйте одеяло или несколько слоев одежды, но избегайте контакта с обожженной областью. Это поможет избежать гипотермии, снижения температуры тела ниже 35° C. Это может случиться при охлаждении большой площади ожога, особенно у маленьких детей и пожилых людей
- Накройте ожог пищевой пленкой.Накройте ожог одним слоем пищевой пленки, но не оборачивайте ее вокруг обожженной руки или ноги. При ожогах на руках можно использовать чистый прозрачный пластиковый пакет.
- Боль при ожогах снимайте парацетамолом или ибупрофеном. Всегда читайте инструкцию по применению лекарств, которые отпускаются без рецепта. Детям до 16 лет не следует давать аспирин.
После того, как вы предприняли эти действия, вы должны решить, требуется ли дальнейшая медицинская помощь. Обратитесь к врачу:
- при любых химических и электрических ожогах;
- при больших или глубоких ожогах - при любом ожоге площадью больше ладони пострадавшего человека;
- при глубоких ожогах любых размеров - при таких ожогах кожа белеет или обугливается;
- при ожогах II степени на лице, руках, кистях, ногах, ступнях или гениталиях - при таких ожогах появляются пузыри.
Обязательно обратитесь за медицинской помощью, если:
- получивший ожег имеет другие травмы, которые должен осмотреть врач, или если человек впадает в шоковое состояние (холодная, липкая кожа, потоотделение, частое, неглубокое дыхание, слабость или головокружение);
- пострадала беременная женщина;
- человек старше 60 или младше 5 лет;
- обожженный имеет заболевание сердца, легких или печени или у него диабет ;
- пострадавший имеет ослабленную иммунную систему, например, из-за ВИЧ или СПИДа или потому, что он проходит химиотерапию от рака.
Если человек вдыхал дым или угарный газ, ему также следует обратиться к врачу. Некоторые симптомы могут появиться позднее, например, кашель, боль в горле, затрудненное дыхание, обожженные волосы в носу и ожоги на лице.
Ожоги электрическим током
Хотя электрические ожоги могут и не выглядеть тяжелыми, они бывают очень опасны. При электрическом ожоге необходимо сразу же вызвать скорую помощь.
Если человека ударило током из источника с низким напряжением (до 220-240 В), например, из бытовой электросети, безопасно отключите электричество или переместите человека подальше от источника электричества, используя материал, не проводящий ток. Это может быть деревянная палка или стул.
Не приближайтесь к человеку, который прикоснулся к источнику высокого напряжения (1000 В и больше).
Химические ожоги
Химические ожоги могут быть очень опасны, поэтому требуется срочная медицинская помощь. По возможности выясните, какое химическое вещество вызвало ожог и сообщите об этом медицинскому работнику. Если вы помогаете другому человеку, наденьте соответствующие средства защиты и затем:
- снимите одежду, на которое попало химическое вещество, с человека, получившего ожог;
- если вещество сухое, смахните его с кожи;
- под проточной водой смойте с ожога остатки химического вещества.
 Солнечный ожог
Солнечный ожог
При солнечном ожоге выполняйте следующие действия:
- Если вы заметили признаки солнечного ожога (кожа покраснела, нагрелась и начала болеть), перейдите в тень, а еще лучше - под крышу.
- Примите прохладную ванну или душ, чтобы охладить обгоревший участок кожи.
- Нанесите на обгоревший участок лосьон после загара, чтобы увлажнить, охладить и смягчить его. Не используйте жирные и маслянистые средства.
- Если ожог болит, примите парацетамол или ибупрофен, чтобы снять боль. Всегда читайте инструкцию по применению средств и не давайте аспирин детям до 16 лет.
- Избегайте обезвоживания, пейте много воды.
- Обратите особое внимание на возможные признаки теплового истощения или теплового удара, при котором температура тела повышается до 37-40°C или выше. Симптомы включают в себя головокружение, учащенный пульс и рвоту.
Лечение ожога у врача
Врач выполнит следующие действия:
- оценит размер и глубину ожога, осмотрев его;
- очистит ожог, не повредив поверхность пузырей;
- закроет ожог стерильной повязкой, зафиксировав ее марлевым бинтом;
- при необходимости даст вам обезболивающее (чаще всего парацетамол или ибупрофен).
В зависимости от того, как произошел ожог, вам могут рекомендовать сделать прививку от столбняка . Например, прививка от столбняка показана в случае, если в рану попала земля. Через сутки повязку осмотрят, чтобы убедиться, что признаков инфекции нет. Повязку заменят через 48 часов, затем ее меняют каждые 3-5 дней до полного выздоровления.
Обратитесь к врачу в следующие случаях:
- рана стала болеть или плохо пахнуть;
- повязка намокает от жидкости, выделяемой из раны;
- рана не зажила за 2 недели.
Легкие ожоги обычно проходят примерно за 14 дней и почти не оставляют следов. Тяжелые ожоги лечатся в больнице, иногда требуют интенсивной терапии и последующей пересадки кожи.
Пузыри от ожогов
Мнения экспертов расходятся в вопросе, что делать с пузырями, которые образуются при ожогах. И все же самостоятельно прокалывать их не рекомендуется. Если после ожога у вас появились пузыри, обратитесь к врачу. Скорее всего, врач ничего не будет делать с ними, хотя в некоторых ожоговых отделениях пузыри вскрывают.
В некоторых случаях в нем проделывают небольшое отверстие иголкой, чтобы откачать жидкость. Этот процесс называется аспирация и может применяться при крупных пузырях или тех пузырях, которые, скорее всего, лопнут. Ваш врач даст вам рекомендации о том, что делать поверхностью ожога и какой тип повязки использовать.
Если повреждение кожи было вызвано воздействием солнечного излучения, в первые 2 года после ожога вам не следует подвергать поврежденную кожу воздействию прямых солнечных лучей, так как от этого могут образоваться пузыри. Кожа особенно чувствительна в первый год после ожога. Это также относится и к пересаженной коже.
Нужно закрывать эту область одеждой из хлопка. При ожоге на лице носите бейсболку или шляпу с широкими полями. На всех поврежденные участки кожи необходимо наносить средство от загара с фактором защиты 50. Поврежденные участки кожи можно перестать закрывать от солнца через 3 года после ожога, но при этом нужно наносить крем для загара (фактор защиты 25 и выше) и избегать полуденного солнца.
Осложнения при ожогах
Осложнения при ожогах включают в себя:
- шоковое состояние;
- тепловое истощение и тепловой удар;
- инфекция;
- образование шрамов.
Ожоговый шок
После тяжелой травмы человек может впасть в шоковое состояние. Шоковое состояние (шок) - это угрожающее жизни состояние, которое наступает в результате нехватки кислорода в организме. После тяжелого ожога можно впасть в шок. Признаки и симптомы шока:
- бледное лицо;
- холодная или липкая кожа;
- учащенный пульс;
- частое неглубокое дыхание;
- зевота;
- потеря сознания.
Позвоните по номеру скорой помощи - 03 со стационарного телефона, 112 или 911 - с мобильного и вызовите скорую помощь, если вам кажется, что человек, получивший тяжелую травму, впадает в шок.
Пока вы ждете скорую:
- уложите пострадавшего (если травмы позволяют) и поднимите его ноги, положив их на подставку;
- накройте пострадавшего пальто или одеялом, чтобы согреть его, не закрывая лица и обожженной области;
- не давайте ему есть и пить.
Тепловое истощение и тепловой удар
Тепловое истощение и тепловой удар - два заболевания, вызываемых теплом, при которых температура тела повышается до 37-40° C или выше.
Как тепловое истощение, так и тепловой удар могут быть очень опасными. Зачастую они вызываются при чрезмерном воздействии солнечных лучей или высокой температуры. Аналогично этому, у человека, обгоревшего на солнце, может возникнуть тепловое истощение и тепловой удар.
Симптомы теплового истощения и теплового удара:
- крайняя слабость и упадок сил;
- головокружение и обмороки;
- тошнота или рвота;
- учащенный пульс;
- головная боль;
- боль в мышцах;
- раздражительность;
- дезориентацие в пространстве и времени.
Если человека с тепловым истощением быстро поместить в прохладное место, дать воды и расстегнуть одежду, в течение получаса он должен почувствовать себя лучше. Если этого не произошло, у него может быть тепловой удар. В этом случае требуется неотложная медицинская помощь. Позвоните по номеру скорой помощи - 03 со стационарного телефона, 112 - с мобильного и вызовите скорую помощь.
Инфекция
Раны могут воспалиться, если в них попадут бактерии. Если у вас на ожоге лопнул волдырь, в него может попасть инфекция, если не содержать ожог в чистоте. При любых ожогах, в результате которых появляются волдыри, обращайтесь к врачу.
Признаки инфицирования раны:
- в ней возникают неприятные ощущения, она болит или плохо пахнет;
- у вас появилась высокая температура 38º C или выше;
- у вас появились признаки флегмоны, заболевания, вызываемого бактериями, которое вызывает покраснение и припухлость кожи.
Немедленно обратитесь к врачу, если вам кажется, что ожог инфицирован. Инфекцию обычно лечат антибиотиками, а при необходимости - обезболивающими средствами. В редких случаях инфицированный ожог может вызывать заражение крови (сепсис) или инфекционно-токсический шок. Это тяжелые заболевания, и если их не лечить, они могут привести к летальному исходу. Признаки сепсиса и инфекционно-токсического шока: высокая температура, головокружение и рвота.
Образование шрамов на коже
Шрам - это плотное образование в виде пятна или линии, которое остается после заживления раны. Чаще всего после незначительных ожогов шрамов почти не остается. Вы можете снизить риск образования шрамов после заживления раны, выполняя следующие действия:
- наносить 2-3 раза в день смягчающее средство для кожи, например, крем на основе воды или эмульсионный крем;
- использовать средство от загара с высоким фактором защиты, чтобы уберечь поврежденный участок кожи от лучей солнца.
Кто лечит?
К какому врачу обратиться с ожогом?
Если состояние человека, получившего ожог, удовлетворительное, а площадь и глубина повреждения кожи незначительная, воспользуйтесь нашим сервисом, чтобы найти ближайший травмпункт, где вам окажут первую помощь. В дальнейшем вашим лечением будет заниматься общий хирург в поликлинике или частной клинике.
Если требуется срочная медицинская помощь, вызовите скорую помощь, позвонив с мобильного 911, 112 или со стационарного телефона - 03. В этом случае вам, возможно, потребуется помощь в рамках специализированной комбустиологической клиники (ожогового центра) под руководством врача-комбустиолога, выбрать которых вы можете на нашем сайте, ознакомившись с отзывами.
Причиной ожога может стать воздействие на кожный покров электрического тока, химических веществ, высокой температуры или прямых солнечных лучей. Особую опасность для здоровья, а иногда и для жизни человека представляет собой инфицированный ожог, при котором на пораженную поверхность попадают бактерии и, оказываясь в благоприятной для себя среде – омертвевших тканях, начинают активно размножаться.
Если диагностированы инфицированные ожоги, лечение антибиотиками выступает вынужденной мерой, без которой невозможно устранить инфекцию, развивающеюся в пораженной области. Данная необходимость связана с тем, что зародившийся в ожоговой области инфекционный процесс способен явиться причиной развития таких тяжелых осложнений, как пневмония, сепсис, гнойный артрит, миокардит, эндокардит, трахеобронхит и лимфангит.
Антибактериальные препараты необходимы для ликвидации микробной инвазии, замедляющей заживление раны, способствующей рубцеванию и представляющей угрозу для человеческой жизни.
Назначить антибиотики для лечения инфицированных ожогов может только лечащий врач после проведения комплексного обследования больного и с учетом таких факторов, как:
Обширность ожога, его стадия и глубина;
Возраст пострадавшего, состояние его иммунной системы;
Наличие сопутствующих патологий, их тяжесть.
Выбор конкретного лекарственного антибактериального средства, имеющего местное действие, назначается индивидуально в каждом конкретном случае и находится в прямой зависимости от раневого процесса. Часто в таких случаях назначают водорастворимые мази, основным действующим веществом в которых выступают диоксидин или левомицитин, повязки с применение однопроцентного раствора йодовидона или йодопирона, а также медикаменты сульфадиазина серебра.
Системная антибактериальная терапия назначается пострадавшим с глубокими ожогами, при которых поражение охватывает более 10% от общей площади тела. Если инфекционный процесс протекает в легкой форме, то достаточно внутримышечного введения медикаментов, в тяжелых случаях требуются внутривенные инфузии.
Для системной антибактериальной терапии при инфицированных ожогах применяются препараты, обладающие широким спектром действия, к числу которых относятся полусинтетические пенициллины, фторхинолоны, аминогликозиды, цефалоспорины. Если патологический процесс затрагивает костные структуры, то показан прием линкомицина, при выявлении анаэробной неклостридиальной инфекции в дополнение назначается метронидазол, а при присоединении грибковой инфекции обязателен прием таких препаратов, как флюканазол или нистатин.
Для скорейшего выздоровления больного наряду с антибактериальной терапией проводится лечение с использованием таких средств, как:
Алоэ. Срезать кончик листа, освободить его от кожицы и полученную желеобразную массу наложить непосредственно на область ожогового поражения. Обладая охлаждающими и увлажняющими свойствами, это целебное растение принесет облегчение пострадавшему.
Масляный раствор витамина Е. Это средство, представляющее собой биологический антиоксидант, используется не только для заживления раны, но и предотвращения рубцов. Раствор наносится на место ожога в охлажденном виде.
Вощаный спуск календулы. Представляет собой мазевую основу, обладающую успокаивающим действием. Наносится на пораженную область в соответствии с прилагаемой к нему инструкций по применению. Средство способствует уменьшению болевых ощущений, предотвращает появление пузырьков и рубцов.
При лечении инфицированных ожоговых поверхностей также показан прием внутрь витамина Е, витамина А, витамина В и витамина С, который оказывают благотворное воздействие на пораженную область и способствуют скорейшему выздоровлению пострадавшего.
При наличии ожога, инфекция проникшая на пораженную область представляет серьезную угрозу для человеческого организма и может вызвать ряд тяжелых последствий. В лечении инфицированных ожогов обязательно прохождение пострадавшим курса антибактериальной терапии, без которой добиться выздоровления практически невозможно.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Термический ожог 50-59% поверхности тела (T31.5), Термический ожог 60-69% поверхности тела (T31.6), Термический ожог 70-79% поверхности тела (T31.7), Термический ожог 80-89% поверхности тела (T31.8), Термический ожог 90% поверхности тела или более (T31.9)
Комбустиология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «28» июня 2016 года Протокол № 6
Ожоги
-
повреждение тканей организма, возникающее в результате воздействия высокой температуры, различных химических веществ, электрического тока и ионизирующего излучения.
Поверхностные и пограничные ожоги (II - IIIA ст.) - повреждение, с сохранением дермального или сосочкового слоя, с возможностью самостоятельного восстановления кожных покровов.
Глубокие ожоги - поражение кожи на всю толщу. Самостоятельное заживление не возможно. Для восстановления кожи необходимо хирургическое вмешательство - пересадка кожи, некрэктомия.
Ожоговая болезнь - это патологическое состояние, развивающееся как следствие обширных и глубоких ожогов, сопровождающееся своеобразными нарушениями функций центральной нервной системы, обменных процессов, деятельности сердечно-сосудистой, дыхательной, мочеполовой, кроветворных систем, поражением ЖКТ, печени, развитием ДВС-синдрома, эндокринными расстройствами и т. д.
Дата разработки протокола: 2016 год.
Пользователи протокола : комбустиологи, травматологи, хирурги, анестезиологи-реаниматологи, врачи общей практики, врачи скорой и неотложной помощи.
Шкала уровня доказательности
:
Таблица 1
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация ожогов по 4 степеням
(принята на ХХХVII Всесоюзном съезде хирургов в 1960 году) :
· I степень- покраснение кожи с четкими контурами, иногда на отёчной основе, эпидермис не поражён. Исчезает через несколько часов или 1-2 суток.
· II степень- наличие тонкостенных пузырей с прозрачным жидким содержимым. Обильная экссудация сохраняется 2 - 4 суток. Самостоятельная эпителизация возникает через 7-14 дней.
· III-А степень- наличие толстостенных пузырей с желеобразным плазматическим содержимым, частично вскрывшихся. Обнаженное дно раны влажное, розовое, с участками белого и красного цвета - сосочковый слой собственно кожи, часто покрытый тонким, белесовато-серым, мягким струпом, петехиальными кровоизлияниями, болевая чувствительность сохранена, сосудистая реакция чаще отсутствует. Самостоятельная эпителизация происходит через 3-5 недель.
· III-Б степень - поражение всей толщи кожи с образованием коагуляционного (сухого) или колликвационного (влажного) некроза. При сухом некрозе струп плотный, сухой, темно-красный или буро-жёлтый, с узкой зоной гиперемии, небольшим перифокальным отеком. При влажном некрозе погибшая кожа отёчна, тестоватой консистенции, сохранившиеся толстостенные пузыри могут содержать геморрагический экссудат, дно раны - пёстрое, от белого до тёмно-красного, пепельного или желтоватого, имеется распространённый перифокальный отёк. Сосудистая и болевая реакция отсутствуют.
· IV степень - сопровождается омертвением не только кожи, но и образований, расположенных ниже подкожной клетчатки - мышц, сухожилий, костей. Характерно образование толстого, сухого или влажного, белесого, желтовато-коричневого или черного струпа тестоватой консистенции. Под ним и в окружности резко выражен отёк тканей, мышцы имеют вид «варёного мяса».
Классификация степени (глубины) ожога по МКБ-10
Соотношение классификации степеней ожога по МКБ-10 с классификацией XXVII съезда хирургов СССР 1960 г.
Таблица 2
| Характеристика | Классификация XXVII съезда хирургов СССР | Классификация по МКБ-10 | Глубина ожога |
| Гиперемия кожи | І степень | І степень | Поверхностный ожог |
| Образование пузырей | ІІ степень | ||
| некроз кожи | ІІІ-А степень | ІІ степень | |
| Полный некроз кожи | ІІІ-Б степень | ІІІ степень | Глубокий ожог |
| Некроз кожи и подлежащих тканей | IV степень |
Классификация ожоговой болезни (ОБ)
· Ожоговый шок (ОШ) - длится до 12-72 часов в зависимости от тяжести травмы, преморбидного фона, продолжительности догоспитального этапа, проводимой терапии.
· Острая ожоговая токсемия (ООТ) - протекает со 2-3-х до 7-14 суток с момента травмы.
· Септикотоксемия - длится с момента нагноения струпа до полного восстановления кожного покрова.
· Реконвалесценция - начинается после полного восстановления кожного покрова и продолжается в течение нескольких лет.
Течение ОБ.
· Выделяют три степени течения периода ОБ лёгкую, тяжёлую и крайне тяжёлую (как при ожоговом шоке). Соответственно ООТ и септикотоксемии в зависимости от площади ожога делятся на -лёгкую, тяжёлую и крайне тяжёлую.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы:
· На жгучие боли в области воздействия термического агента, химических веществ.
Анамнез:
· Воздействия высоких температур, кислоты, щёлочи.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка свободы дыхания, проходимости дыхательных путей); определяется частота пульса, измеряется артериальное давление.
Локальный статус:
· Оценивается внешний вид ран, наличие отслоения эпидермиса, участков деэпителизации, струпа (описывается характер струпа - влажный, сухой), давность происхождения раны, локализация, площадь.
Лабораторные исследования: нет.
Инструментальные исследования: нет.
Диагностический алгоритм:
· Анамнез - обстоятельства и место получения ожогов.
· Внешний осмотр.
· Определение частоты дыхания, частоты сердечных сокращений (ЧСС), артериального давления (АД).
· Определение затруднения дыхания или осиплости голоса
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· Сбор жалоб и анамнеза;
· физикальное обследование (измерение АД, температуры, подсчет пульса, подсчет ЧДД) с оценкой общего соматического статуса;
· осмотр места поражения с оценкой площади и глубины ожога;
· наличие или отсутствие признаков термоингаляционной травмы: Осиплость голоса, гиперимия слизистых облочек рото-глотки, закопчение слизистых оболочек носовых ходов, ротовой полости, дыхательная надостаточность.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне
Жалобы:
· на жжение и боли в области ожоговых ран, озноб, повышение температуры;
Анамнез:
· Наличие в анамнезе воздействия высоких температур, кислоты, щёлочи. Необходимо выяснить вид и продолжительность действия повреждающего агента, время и обстоятельства получения травмы, сопутствующие заболевания, аллергический анамнез.
Физикальное обследование:
· Проводится оценка общего состояния; внешнего дыхания (частота дыхания, оценка повреждений и свободы дыхания, проходимости дыхательных путей), аускультация лёгких; определяется частота пульса, аускультация, измеряется артериальное давление. Осматривается ротовая полость. Описывается вид слизистой оболочки, наличие копоти в дыхательных путях, полости рта, наличие ожога слизистой.
Лабораторные исследования
Взятие крови на лабораторные исследования проводятся в отделение реанимации или в палате интенсивной терапии приёмного отделения.
Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, остаточного азота, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, фибринолитическая активность плазмы, АЧТВ, МНО), КЩС, гематокрит, микрореакция, общий анализ мочи, кал на яйца глист.
Инструментальные исследования
(УД А):
· ЭКГ- для оценки состояния сердечно-сосудистой системы и обследование перед оперативным вмешательством (УД А);
· рентгенография грудной клетки - для диагностики токсических пневмоний и термоингаляционных поражений (УД А);
· Бронхоскопия- при термоингаляционных поражениях (УД А);
· УЗИ брюшной полости и почек, плевральной полости- для оценки токсического поражения внутренних органов и выявления фоновых заболеваний (УД А);
· ФГДС- для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А);
Другие методы исследования
· По показаниям при наличие сопутствующих заболеваний и повреждений. Кровь на ВИЧ, гепатиты В, С (для реципиентов препаратов и компонентов крови). Бакпосев из раны на микрофлору и чувствительность к антибиотикам, бактериальный посев крови на стерильность.
Диагностический алгоритм: , УД А (схема)






· Анамнез - обстоятельства и место получения ожогов - оказанная первая помощь, наличие прививок от столбняка.
· Анамнез жизни и наличие соматических заболеваний.
· Внешний осмотр.
· Определение затруднения дыхания или осиплости голоса, частоты дыхания, аускультация лёгких.
· Определение пульса, АД, ЧСС, аускультация.
· Осмотр полости рта, языка, оценка состояния слизистоф оболочки, пальпация живота.
· Определение глубины и площади ожогов.
· Интерпретация лабораторных анализов
· Интерпретация результатов инструментальных обследований
Перечень основных диагностических мероприятий:
1. Общий анализ крови, определение глюкозы, времени свертываемости капиллярной крови, группы крови и резус-фактора, калия/натрия крови, общего белка, креатинина, мочевины, коагулограмма (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, МНО), КЩС, гематокрит, общий анализ мочи, кал на яйца глист, ЭКГ
2. Определение глубины и площади ожога.
3. Диагностика поражения дыхательных путей
4. Диагностика ожогового шока
Перечень дополнительных диагностических мероприятий
, (УД А):
· Бактериальный посев из ран - по показаниям или при смене антибактериальной терапии (УД А);
· Рентген грудной клетки по показаниям - для диагностики токсических пневмоний и термоингаляционных поражений (УД А);
· ФБС -при термоингаляционных поражениях (УД А);
· ФГДС - для диагностики ожоговых стрессовых язв Курлинга, а так же для постановки транспилорического зонда при парезе ЖКТ (УД А).
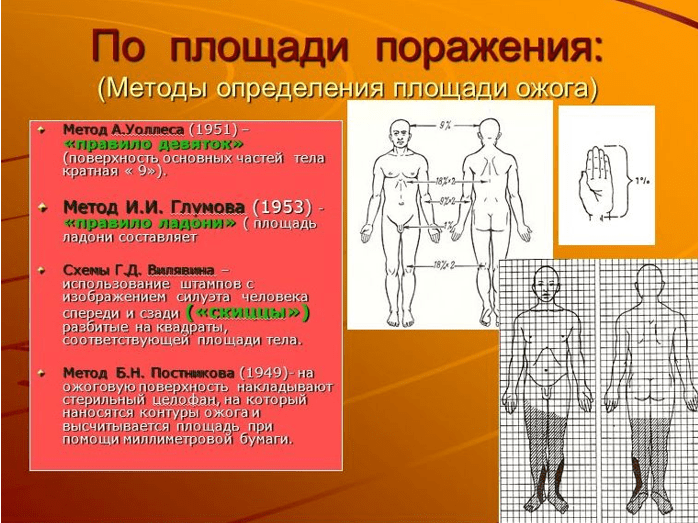
Определение площади ожога
Наиболее приемлемы и достаточно точны простые способы определения величины обожженной поверхности методом, предложенной А.Wallace (1951), - так называемое правило девяток, а также правило ладони, площадь которой равна 1-1,1% поверхности тела.
«Правило девяток» (метод предложен А.
Wallace
, 1951 г.)
Основано на том, что площадь каждой анатомической области в процентах составляет число, кратное 9:
- голова и шея - 9%
- передняя и задняя поверхности туловища - по 18%
- каждая верхняя конечность - по 9%
- каждая нижняя конечность - по 18%
- промежность и половые органы - 1%.
«Правило ладони» (J
.
Yrazer
, 1997 г.)
В результате проведения антропометрических исследований J. Yrazer с соавторами пришли к выводу, что площадь ладони взрослого человека составляет 0,78% от общей площади поверхности тела.
Количество ладоней, укладывающихся на поверхности ожога, определяет количество процентов пораженной площади, что особенно удобно при ограниченных ожогах нескольких участков тела. Эти способы просты для запоминания и могут применяться в любой обстановке.

Для измерения площади ожогов у детей предложена специальная таблица, в которой учитываются соотношения частей тела, различные в зависимости от возраста ребенка (Таблица 4).
Площадь в процентах от общей площади поверхности тела поверхности анатомических областей в зависимости от возраста
Таблица 4
| Анатомическая область | Новорождённые | 1 год | 5 лет | 10 лет | 15 лет | Взрослые пациенты |
| Голова | 19 | 17 | 13 | 11 | 9 | 7 |
| Шея | 2 | 2 | 2 | 2 | 2 | 2 |
| Передняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Задняя поверхность тела | 13 | 13 | 13 | 13 | 13 | 13 |
| Ягодица | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Промежность | 1 | 1 | 1 | 1 | 1 | 1 |
| Бедро | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| Голень | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Стопа | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Плечо | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Предплечье | 3 | 3 | 3 | 3 | 3 | 3 |
| Кисть | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
Диагностика ОШ
Все пациенты с общей площадью ожогов более 50%, глубокими ожогами более 20% поступают с клиникой тяжёлого или крайне тяжёлого ОШ (таблица 5)
Степени тяжести ожогового шока у взрослых
Таблица 5
ОШ относится к гиповолемическому типу гемодинамических нарушений. Для ожогового шока характерны:
1. Стойкая гемоконцентрация, обусловленная потерей жидкой части объёма циркулирующей крови («белое кровотечение»).
2. Плазмопотеря происходит постоянно на протяжении всего периода ожогового шока (от 12 до 72 часов).
3. Выраженная ноцицептивная импульсация.
4. В большинстве случаев проявляется гипердинамический тип гемодинамики.
5. В первые 24 часа значительно возрастает проницаемость сосудистой стенки, сквозь которую способны проходить крупные молекулы (альбумин), что приводит к интерстициальному отёку зоны паранекроза, «здоровых» тканей и усугубляет гиповолемию.
6. Деструкция клеток (в том числе до 50% всех эритроцитов) сопровождается гиперкалиемией.
При легкой степени ОШ (площадь ожога менее 20%) больные испытывают сильную боль и жжение в местах ожогов. В первые минуты и часы может быть возбуждение. Тахикардия до 90. АД нормальное или незначительно повышено. Одышки нет. Диурез не снижен. Ели лечение запаздывает на 6-8 ч или не проводится, могут наблюдаться олигурия и умеренная гемоконцентрация.
При тяжелом ОШ (20-50% п. т.) быстро нарастают заторможенность, адинамия при сохраненном сознании. Тахикардия более выражена (до 110), АД стабильно только при инфузионной терапии и введении кардиотоников. Больные испытывают жажду, отмечаются диспептические явления (тошнота, рвота, икота, вздутие живота). Часто наблюдается парез ЖКТ, острое расширение желудка. Уменьшается мочеотделение. Диурез обеспечивается только применением медикаментозных средств. Выражена гемоконцентрация - гематокрит достигает 65. С первых часов после травмы определяется умеренный метаболический ацидоз с респираторной компенсацией. Больные мерзнут, температура тела ниже нормы. Шок может продолжаться 36-48 ч и более.
При 3-й (крайне тяжелой) степени ОШ (ожоге более 50% п. т.) состояние крайне тяжелое. Через 1-3 ч после травмы сознание становится спутанным, наступают заторможенность и сопор. Пульс нитевидный, АД снижается до 80 мм рт. ст. и ниже (на фоне инфузионной терапии, введения кардиотонических, гормональных и других средств). Одышка, дыхание поверхностное. Часто наблюдается рвота, которая может быть многократной, цвета "кофейной гущи". Выраженный парез ЖКТ. Моча в первых порциях с признаками микро- и макрагематурии, затем темно-коричневого цвета с осадком. Быстро наступает анурия. Гемоконцентрация выявляется через 2-3 ч, гематокрит повышается до 70 и более. Нарастает гиперкалиемия и декомпенсированный смешанный ацидоз. Температура тела падает ниже 36°. Шок может продолжаться до 3 сут. и более, особенно при ожоге дыхательных путей (ОД).
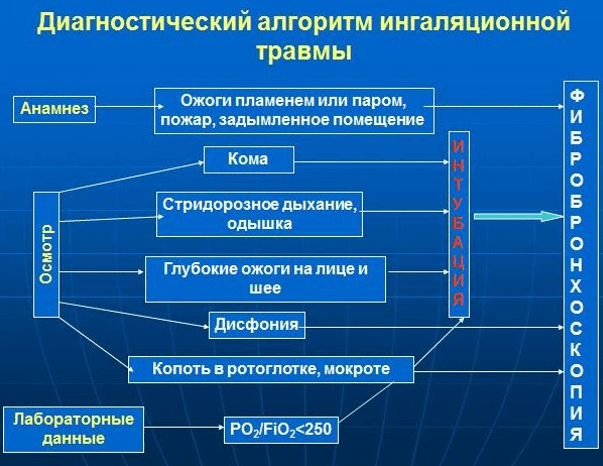
Диагностика термоингаляционной травмы (ТИТ).
Диагностические критерии ТИТ по частоте встречаемости:
· Данные фибробронхоскопии (ФБС) - в 100% случаев;
· Анамнез (замкнутое помещение, сгоревшая одежда, утрата сознания во время пожара) - в 95% случаев;
· Ожоги лица, шеи, полости рта - в 97%;
· Опаление волос носовых ходов - в 73,3%;
· Кашель с копотью в мокроте - в 22,6%;
· Дисфония (осиплость голоса) - в 16,8%;
· Стридор (шумное дыхание), бронхоспазм, тахипное - в 6,9% случаев.
Обеспечение и показания к диагностической ФБС при поступлении в стационар
(категория доказательности А) , УД А
Таблица 6
| Показания | Обеспечение |
| Анамнестические данные ТИТ |
Под местной анестезией, кроме случаев непереносимости местных анестетиков, выраженных алкогольного опьянения, психомоторного возбуждения, астматического статуса и аспирационного синдрома |
| Дисфония | |
| Копоть в ротоглотке или мокроте | |
| Сознание < 9 баллов по шкале Глазго | С интубацией трахеи |
| Стридор, одышка | |
| Глубокие ожоги на лице и шее | |
| РaО2/FiО2< 250 |
Степени тяжести ТИТ по данным ФБС
(Институт хирургии им. А.В. Вишневского, 2010 г.):
1. Гиперемия и незначительный отёк слизистой, подчёркнутость или «смазанность» сосудистого рисунка, выраженность колец трахеи, слизистый секрет (в незначительном количестве).
2. Выраженная гиперемия и отёк слизистой, эрозии, единичные язвы, налёт фибрина, копоти, слизистый, слизисто-гнойный или гнойный секрет (кольца трахеи и главные бронхи не прослеживаются из-за отёка слизистой).
3. Выраженная гиперемия и отёк слизистой, рыхлость и кровоточивость, множественные эрозии и язвы со значительным количеством фибрина, сажа, слизистый, слизисто-гнойный или гнойный секрет, участки бледности и желтушности слизистой.
4. Тотальное поражение трахеобронхиального дерева, бледно-жёлтая слизистая, отсутствие сосудистого рисунка, плотный, спаянный с подлежащими тканями налёт сажи, возможна ранняя (1-2 суток) десквамация.
Диагностические мероприятия в ОРИТ (ПРИТ)
, (УД А)
Таблица 7
| Мероприятие | Категория пациентов | |||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | |
| Сбор жалоб | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Сбор анамнеза | Все пациенты | - | - | - |
| Оценка площади и степени ожога | Все пациенты | Все пациенты | - | - |
| Оценка сознания по шкале Глазго | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Оценка влажности и тургора кожных покровов | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Термометрия тела | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЧД, ЧСС, АД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| ЦВД | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| SpO2 | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Диурез | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
|
ЭКГ |
Все пациенты | По показаниям | По показаниям | По показаниям |
|
Рентгено- графия ОГК |
Все пациенты | Пациенты сТИТ, СОПЛ | Пациенты с ТИТ, ОРДС | Пациенты с ОРДС |
| Диагности-ческая ФБС | По табл. 3 | - | - | - |
| Диагности-ческая ФГДС | - | - | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ крови | Все пациенты | - | Все пациенты | Все пациенты |
| Hb, Ht крови каждые 8 часов | Все пациенты | Все пациенты | Пациенты с ЖКК | Пациенты с ЖКК |
| Общий анализ мочи | Все пациенты | - | Все пациенты | Все пациенты |
| Удельный вес мочи каждые 8 часов | Все пациенты | Все пациенты | - | - |
| АЛТ, АСТ крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Общий билирубин крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Альбумин крови | Все пациенты | Все пациенты | Все пациенты | Все пациенты |
| Глюкоза крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Мочевина крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Креатинин крови | Все пациенты | - | Пациенты с сепсисом | Пациенты с сепсисом |
| Электролиты крови | - | - | Пациенты с сепсисом | Пациенты с сепсисом |
| АЧТВ, МНО, фибриноген крови | - | Все пациенты | Пациенты с сепсисом | Пациенты с сепсисом |
| Газовый состав крови | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ |
| Миоглобин мочи | При поражении мышечной ткани | - | - | |
| Карбокси-гемоглобин крови | Пациенты с пожара при утрате сознания ≤ 13 баллов по шкале Глазго | - | - | - |
| Алкоголь крови и мочи | Пациенты с утратой сознания ≤ 13 баллов по шкале Глазго; с признаками алкоголь-ного опьянения | - | - | - |
Лечению в условиях ОРИТ подлежат:
· пациенты с ОШ;
· пациенты с площадью ожога свыше 20% поверхности тела с тяжёлой острой ожоговой токсемией;
· пострадавшие сТИТ до полного купирования признаков дыхательной недостаточности;
· пациенты с электротравмой до исключения поражения сердца;
· пациенты с клиникой сепсиса, желудочно-кишечного кровотечения, психоза, ожоговым истощением, нарушениями сознания;
· пациенты с признаками полиорганной недостаточности.
Больные в удовлетворительном состоянии с поверхностным ожогом, у которых лёгкий ОШ завершился за первые 8-12 часов, отсутствует высокая лихорадка и лейкоцитоз, моторика желудочно-кишечного тракта не страдает и диурез не меньше 1/мл/кг/час в дальнейшей интенсивной терапии не нуждаются.
Лечебные мероприятия в ОРИТ
Таблица 8
| Интенсивная терапия | Категория пациентов | ||||
| 1-е сутки после травмы | 2-е сутки после травмы | 3-е сутки после травмы | 4-е и последующие сутки | ||
| Промедол 2% - 1 мл каждые 4 часа в/в (у детей 0,1-0,2 мг/кг/час в/в) - I вариант | Все пациенты (один или несколько вариантов) | Все пациенты (один из вариантов) | Пациенты с болевым синдромом (один из вариантов) | Пациенты с выраженным болевым синдромом (один из вариантов) | |
| Трамадол 5% - 2 мл каждые 6 часов в/в (у детей после 1 года по 2 мг/кг каждые 6 часов в/в) - II вариант | |||||
| Кеторолак 1 мл каждые 8 часов (кроме детей до 15 лет) в/м до 5 дней - III вариант | |||||
| Метамизол натрия 50% - 2 мл каждые 12 часов в/в, в/м (у детей анальгин 50% по 0,2 мл/10 кг каждые 8 часов в/в, в/м) - IV вариант | Все пациенты | Все пациенты | |||
| Декомпрессионные лампасные некротомии | Пациенты с глубоким циркулярным ожогом шеи, грудной клетки, живота, конечностей | - | |||
| Преднизолон по 3 мг/кг/сутки в/в | Пациенты с лёгким ОШ | - | - | - | |
| Преднизолон по 5 мг/кг/сутки в/в | Пациенты с тяжёлым ОШ | Пациенты с тяжёлым ОШ | - | - | |
| Преднизолон по 7 мг/кг/сутки в/в | Пациенты с крайне тяжёлым ОШ | Пациенты с крайне тяжёлым ОШ | - | - | |
| Преднизолон по 10 мг/кг/сутки в/в | Пациенты с ТИТ | Пациенты с ТИТ | - | - | |
| Аскорбиновая кислота 5% - 20 мл каждые 6 часов в/в капельно | Все пациенты | Кроме пациентов с лёгким ОШ | - | - | |
| Фуросемид 0,5-1 мг/кг в/в каждые 8-12 часов при соблюдении темпа в/в инфузии | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | Пациенты с диурезом < 1 мл/кг/час | |
| Гепарин 1000 ед./час в/в (у детей - 100-150 ед./кг/сутки п/к) без ингаляций гепарина | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | - | - | |
| Эноксапарин 0,3 мл (или Надропарин 0,4 мл, Цибор 0,2 мл), кроме детей до 18 лет 1 раз в сутки п/к | - | - | Пациенты с сепсисом | Пациенты с сепсисом | |
| Инсулин (Рапид) каждые 6 часов п/к | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | Пациенты с сахаром крови ≥ 10 ммоль/л | ||
| Омепразол 40 мг (у детей 0,5 мг/кг) 1 раз на ночь в/в капельно | Кроме пациентов с лёгким ОШ | Кроме пациентов с лёгким ОШ | Все пациенты | Все пациенты | |
| Омепразол 40 мг (у детей 0,5 мг/кг) каждые 12 часов в/в капельно | - | - | Пациенты с ЖКК | Пациенты с ЖКК | |
| (у взрослых категория доказательности А) | |||||
| Стерофундин Изо (Рингер, Дисоль, Натрия хлорид 0,9%) | По табл. 9 | По табл. 9 | - | - | |
| Стерофундин Г-5 (Рингер, Дисоль, Натрия хлорид 0,9%) | - | По табл. 9 | - | - | |
| ГЭК | По табл. 9 | По табл. 9 | - | - | |
| Альбумин 20% | - | По табл. 9 | По табл. 9 | Пациенты с уровнем альбумина ≤ 30 г/л (общего белка ≤ 60 г/л) | |
| Нормофундин Г-5 (максимально до 40 мл/кг/сутки) | - | - | По табл. 9 | Все пациенты | |
| Реамберин 400-800 мл (у детей 10 мл/кг) в сутки до 11 дней | - | - | - | Все пациенты | |
| Цефалоспорины III поколения в/в, в/м | - | Все пациенты | Все пациенты | Все пациенты | |
| Ципрофлокса-цин по 100 мл каждые 12 часов (кроме детей) | - | - | Пациенты с сепсисом | Пациенты с сепсисом | |
| Амикацин по 7,5 мг/кг каждые 12 часов (включая детей) в/в, в/м | - | - | |||
| ПСС 3000 ед. | - | - | - | Согласно Приложению 12 к Приказу МЗ РФ №174 от 17.05.1999 г. | |
| ПСЧИ | - | - | - | ||
| СА | - | - | - | ||
| АКДС | - | - | - | ||
| Инвазивная ИВЛ | Пациенты с утратой сознания < 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом > 40% (категория доказательности А); глубоким ожогом на лице и прогрессирующим отёком мягких тканей (категория доказательности В); тяжёлой ТИТ с поражением гортани и риском обструкции (категория доказательности А); тяжёлой ТИТ продуктами горения (категория доказательности В); ОРДС | ||||
| Адреналин 0,1% каждые 2 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| АСС 3-5 мл каждые 4 часа ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| (категория доказательности В) | |||||
| Гепарин по 5000 ед. на 3 мл физ. раствора каждые 4 часа (через 2 часа после АСС) ингаляции до 7 дней | Пациенты с ТИТ | Пациенты с ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | |
| (категория доказательности В) | |||||
| Санационная ФБС каждые 12 часов | Пациенты сТИТ продуктами горения | Пациенты с тяжёлой ТИТ продуктами горения | - | ||
| Сурфактант БЛ по 6 мг/кг каждые 12 часов эндо-бронхиально или ингаляции до 3-х дней | Пациенты с тяжёлой ТИТ | Пациенты с тяжёлой ТИТ | Пациенты с ОРДС | Пациенты с ОРДС | |
| Регидрон в зонд | По табл. 9 | - | - | - | |
| Энтеральная белковая смесь в зонд в объёме до 45 ккал/кг/сутки (категория доказательности А) через инфузомат | 800 гр | По табл. 9 | По табл. 9 | Пациенты, которые не могут или не хотят есть | |
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки через инфузомат | - | - |
Пациенты, которые не переносят энтеральную смесь |
Пациенты, которые не могут или не хотят есть и не переносят энтеральную смесь | |
| Иммуновенин 25-50 мл (у детей 3-4 мл/кг, но не больше 25 мл) 1 раз в 2 дня до 3-10 суток | - | - | Пациенты с тяжёлым сепсисом | Пациенты с тяжёлым сепсисом | |
| Глутамин энтерально 0,6 г/кг/сутки или в/в 0,4 г/кг/сутки | - | Все пациенты (категория доказательности А) | |||
| Эритроцитная масса | При хронических анемиях и при гемоглобине ниже 70 г/л показаниями к переливанию эритроцитсодержащих компонентов крови являются клинически выраженные признаки анемического синдрома (общая слабость, головная боль, тахикардия в покое, одышка в покое, головокружение, эпизоды синкопе), которые не могут быть устранены в течение непродолжительного времени в результате патогенетической терапии. Уровень гемоглобина не является основным критерием, определяющим наличие показаний. Показания к переливанию эритроцитсодержащих компонентов крови у пациентов могут определяться не только по уровню гемоглобина крови, но и с учетом доставки и потребления кислорода. Переливание эритроцитсодержащих компонентов может быть показано при снижении гемоглобина ниже 110 г/л, нормальном РаО2 и снижении напряжения кислорода в смешанной венозной крови (РvО2) ниже 35 мм.рт.ст., то есть увеличением экстракции кислорода выше 60 %. Формулировка показания - «снижение доставки кислорода при анемии, Hb ____г/л, РаО2 ____мм.рт.ст., РvО2_____мм рт. ст.». Если при любом уровне гемоглобина показатели оксигенации венозной крови остаются в пределах нормы, то переливание не показано.(Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) | ||||
| СЗП |
Показаниями для переливания СЗП являются: 1) геморрагический синдром при лабораторно подтвержденном дефиците факторов коагуляционного гемостаза. Лабораторные признаки дефицита факторов коагуляционного гемостаза могут быть определены по любому из следующих показателей: протромбиновый индекс (ПТИ) менее 80 %; протромбиновое время (ПВ) более 15 секунд; международное нормализованное отношение (МНО) более 1,5; фибриноген менее 1,5 г/л; активное частичное тромбиновое время (АЧТВ) более 45 секунд (без предшествующей гепаринотерапии). .(Приказ Министра здравоохранения Республики Казахстан от 26 июля 2012 года № 501) |
||||
Сводная таблица регидратации в период ОШ
Таблица 9
| Сутки с момента травмы | 1-е сутки | 2-е сутки | 3-е сутки | |||
| 8 часов | 16 часов | 24 часа | 24 часа | |||
|
Объём, мл Состав |
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
2 мл х кг х % ожога* |
35-45 мл/кг (в/в + peros + через зонд) |
||
|
Стерофундин изотонический. Стерофундин Г-5 (на 2-е сутки) |
100% объёма | Оставшийся объём |
оставшийся объём |
- | ||
| ГЭК | - |
10 - 20 - 30 мл/кг |
10 - 15 мл/кг |
- | ||
| Альбумин 20% (мл) | - | - |
0,25 мл х кг х % ожога |
при альбумине крови ≤ 30 г/л | ||
| Нормофундин Г-5 | - | - | - | не больше 40 мл/кг | ||
| Парентеральное питание | - | - | - | по показаниям | ||
| Через зонд | Регидрон | 50-100 мл/час | 100-200 мл/час | - | - | |
| Энтеральное белковоепитание (ЭП) | 800гр | - | 50 мл/час х 20 часов |
75 мл/час х 20 часов |
||
| Ди-ета | Лёгкий ОШ | пить | ОВД | ОВД | ОВД | |
| Тяжёлый ОШ | Регидрон | Регидрон | ЭП или ВБД | ЭП или ВБД | ||
| Крайне тяжёлый ОШ | Регидрон | Регидрон | ЭП | ЭП | ||
* - при площади ожога больше 50% расчёт проводится на 50%
** - возможен учёт жидкости, введённой энтерально
*** - Допустимо принимать за уровень альбумина крови ½ от содержания общего белка крови. Объём раствора альбумина рассчитывать по формуле:
Альбумин 10% (мл) = (35 - альбумин крови, г/л) х ОЦК, л х 10
где ОЦК, л = ФМТ, кг: 13
Показания к переводу в ожоговое отделение из ОРИТ.
Перевод пострадавших в ожоговое отделение допускается:
1. по истечении периода ОШ, как правило, на 3-4-е сутки с момента травмы при отсутствии сохраняющихся нарушений функции жизнеобеспечения.
2. в период ООТ, септикотоксемии при отсутствии или компенсации нарушений дыхания, сердечной деятельности, центральной нервной системы, паренхиматозных органов, восстановления функции ЖКТ.
Немедикаментозное лечение
, УД А;
· Стол 11,режим 1, 2. Установка назогастрального зонда, катетеризация мочевого пузыря, катетеризация центральной вены.
Таблица 10
| Оборудование/аппаратура | Показания | Количество суток |
| Энтеральное белковое питание (нутритивная поддерка) | Обширные ожоги, невозможность самостоятельно восполнять потери | 5 - 30 суток |
|
Пребывание на флюидизирующей ожоговой кровати (типа Редактрон или «SAT») |
Обширные ожоги задней поверхности тела | 7 - 80 |
|
Помещение больного в палатах с ламинарным подогретым потоком воздуха до 30-33*С, аэроионизирующая установка, противопролежневые матрацы, накрывание больного теплоизолирующим одеялом. |
Обширные ожоги туловища | 7 - 40 суток |
| Аргоновый многофункциональный скальпель. | При оперативных вмешательствах | |
| ВЛОК | Обширные ожоги, интоксикация | |
| УФОК | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
| Озонотерапия | Обширные ожоги, интоксикация | Период токсемии и септикотоксемии |
Инфузионная терапия. ИТ при ожогах проводится при наличии клинических показаний - выраженная потеря жидкости через раневую поверхность, высокие показатели гематокрита, с целью нормализации микроциркуляции. Продолжительность зависит от тяжести состояния и может составлять несколько месяцев. Используют физиологический раствор, солевые растворы, раствор глюкозы, раствор аминокислот, синтетические коллоиды, компоненты и препараты крови, жировые эмульсии, многокомпонентные препараты для ентерального питания.
Антибактериальная терапия.
При обширных ожогах антибактериальная терапия назначается с момента поступления. Используют по показаниям полусинтетические пенициллины, цефалоспорины I - IV поколений, аминогликозиды, фторхинолоны, карбопенемы.
Дезагреганты: п
о показаниямацетилсалициловая кислота, пентоксифиллин, низкомолекулярные гепарины, и др. в возрастных дозировках.
Местное лечение ран.
, (УД А).
Цель местного лечения очищение ожоговой раны от некротического струпа, подготовка раны к аутодермопластике, создание оптимальных условий для эпителизации поверхностных и пограничных ожогов.
Препарат для местного лечения поверхностных ожогов должен способствовать созданию благоприятных условий для реализации репаративных возможностей эпителия: он должен обладать бактериостатическими или бактерицидными свойствами, не должен обладать раздражающим и болевым действием, аллергическими и другими свойствами, не должен прилипать к раневой поверхности, сохранять влажную среду. Все эти качества препарат должен сохранять на протяжении длительного времени.
Для местного лечения используют повязки с антисептическими растворами, мазямии гелями на водорастворимой и жировой основах (октенидина
дигидрохлорид, сульфадиазин серебра, повидон-йод, многокомпонентные мази (левомеколь, офломелид), различными покрытиями с антибиотиками и антисептиками, гидрогелевые покрытия, повязками из вспененного полиуретана, повязками природного, биологического происхождения.
Перевязки проводятся через 1 - 3 дня. Во время перевязок нужно бережно снимать только верхние слои повязки после отмачивания стерильной водой, растворами антисептиков. Предлежащие к ране слои марли удаляют только на участках где имеется гнойное отделяемое. Нецелесообразно полностью менять повязку, если она свободно не отделяется. Насильственное снятие нижних слоев марли нарушает целость вновь появившегося эпителия, мешает нормальному процессу эпителизации. В случаях благоприятного течения наложенная после первичного туалета раны повязка может оставаться на ране до полной эпителизации и не требует смены.
Эффективным является обработка раневой поверхности душем из проточной стерильной водой с использованием моющих антисептических растворов, очищение раневых поверхностей аппаратами гидрохирургических систем, пьзотерапия, ультрозвуковая санация ран ультразвуковыми аппаратами. После мытья рана закрывается повязками с мазями, вспененным полиуретаном, неадгеззивными повязками с антисептиками.
В случае ограничения возможности проведения ранней хирургической некрэктомии возможно проведение химической некрэктомии с использованием Салициловой мази 20% или 40%, бензойной кислоты.
Перечень основных лекарственных средств
, (УД А) (таблица 11)
Таблица 11
| Препарат, формы выпуска | Дозирование | Длительность применения | Вероятность % | Уровень доказательности | ||||
| Местноанестезирующие препараты: | ||||||||
| Местные анестетики (прокаин, лидокаин) | Согласно форме выпуска | По показаниям | 100% | А | ||||
| Средства для наркоза | А | |||||||
| Антибиотики | ||||||||
| Цефуроксим | 1,5 г. в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | А | |||||
|
Цефазолин |
1 - 2 г, согласно инструкции |
По показаниям, согласно инструкции | 80% | А | ||||
| Цефтриаксон | 1-2 гр согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Цефтазидим | 1-2 гр в/м, в/в, согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Цефепим | 1-2 г, в/м/ в/в согласно инструкции | По показаниям, согласно инструкции | А | |||||
|
Амоксициллин/клавуланат |
600мг, в/в согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Ампициллин/сульбактам | 500-1000мг, в,м, в/в, 4 раза в сутки | По показаниям, согласно инструкции | 80% | А | ||||
| Ванкомицин | порошок/лиофилизат для приготовления раствора для инфузий 1000 мг, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Гентамицин | 160 мг в/в, в/м, согласно инструкции | По показаниям, согласно инструкции | 80% | А | ||||
| Ципрофлоксацин, раствор для внутривенных инфузий | 200 мг 2 раза в/в, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Левофлоксацин | раствор для инфузий 500 мг/100 мл, согласно инструкции | По показаниям, согласно инструкции | 50% | А | ||||
| Карбопенемы | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Анальгетики | ||||||||
|
Трамадол раствор для инъекций 100мг/2мл по 2 мл в ампулах 50 мг в капсулах, таблетках |
50-100 мг. в/в, через рот. максимальная суточная доза 400мг. |
По показаниям, согласно инструкции | А | |||||
| Метамизол натрия 50% | 50% - 2,0 внутримышечно до 3 раз | По показаниям, согласно инструкции |
80% |
А | ||||
| Кетопрофен | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Другие НПВС | согласно инструкции | По показаниям, согласно инструкции | А | |||||
| Наркотические анальгетики (промедол, фентанил, морфин) | По показаниям, согласно инструкции | 90% | А | |||||
| Дезагреганты и антикоагулянты | ||||||||
| Гепарин | 2,5 - 5 т. ЕД - 4 - 6 раз в день | По показаниям, согласно инструкции | 30% | А | ||||
| Надропарин кальций, раствор для инъекций | 0,3, 0,4, 0,6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | ||||
| Эноксапарин, раствор для инъекций в шприце | 0,4, 0,6 6 ЕД п/к | По показаниям, согласно инструкции | 30% | А | ||||
| Пентоксифиллин 5% - 5,0 | в/в, через рот | По показаниям, согласно инструкции | 30% | А | ||||
| Ацетилсалициловая кислота 0,5 | через рот | По показаниям, согласно инструкции | 30% | А | ||||
| Медикаменты для местного лечения | ||||||||
| Повидон-йод | Флакон 1 литр | По показаниям, согласно инструкции | 100% | А | ||||
| Хлоргекседин | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | ||||
| Перекись водорода | Флакон 500 мл | По показаниям, согласно инструкции | 100% | А | ||||
| Октенидина дигидрохлорид 1% |
Флакон 350 мл, 20 гр |
По показаниям, согласно инструкции | 100% | А | ||||
| Перманганата калия | Для приготовления водного раствора | По показаниям, согласно инструкции | 80% | А | ||||
| Мази на водорастворимой и жировой основе (серебросодержащие, антибиотик и антисептик содержащие, многокомпонентные мази) | Тюбики, флаконы, контейнеры | По показаниям, согласно инструкции | 100% | А | ||||
| Перевязочные средства | ||||||||
| Марля, марлевые повязки | метров | По показаниям, согласно инструкции | 100% | А | ||||
| Бинты медицинские | Шт. | По показаниям, согласно инструкции | 100% | А | ||||
| Бинты эластические | Шт. | По показаниям, согласно инструкции | 100% | А | ||||
| Раневые покрытия (гидрогелевые, плёночные, гидроколлоидные и др) | Пластины | По показаниям, согласно инструкции | 80% | А | ||||
| Ксеногенные раневые покрытия (свиная кожа, кожа телят, препараты на основе перикарда, брюшины, кишечника) | пластины | По показаниям, согласно инструкции | 80% | А | ||||
| Трупная человеческая кожа | пластины | По показаниям, согласно инструкции | 50% | А | ||||
| Суспензии клеток кожи культивированные биотехнологическими методами | флаконы | По показаниям, согласно инструкции | 50% | А | ||||
| Инфузионные препараты | ||||||||
| Натрия хлорид, раствор для инфузий 0,9% 400мл | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Раствор Рингера лактат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Натрия хлорид, калия хлорид, натрий уксуснокислый, | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Натрия хлорид, калия хлорид, натрия гидрокарбонат | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 5, 10% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 10% | Ампулы 10 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Глюкоза 40% | Флаконы 400 мл | По показаниям, согласно инструкции | 80% | А | ||||
| Декстран, 10 % раствор для инфузий | 400мл | По показаниям, согласно инструкции | 80% | А | ||||
| Другие медикаменты (по показаниям) | ||||||||
| Витамины группы В | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Витамины группы С | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Витамины группы А | ампулы | По показаниям, согласно инструкции | 50% | А | ||||
| Токоферолы | капсулы | По показаниям. согласно инструкции | 80% | А | ||||
| Н 2 блокаторы и ингибиторы протоновой помпы | ампулы | По показаниям, согласно инструкции | 80% | А | ||||
| Этамзилат, раствор для инъекций в ампуле 12,5% | ампулы 2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Аминокапроновая кислота | Флаконы | По показаниям, согласно инструкции | 50% | А | ||||
| Дифенгидрамин | Ампулы 1%-1мл | По показаниям, согласно инструкции | 50% | А | ||||
| Преднизолон | Ампулы 30мг | По показаниям, согласно инструкции | 50% | А | ||||
| Метоклопрамид | Ампулы 0,5%-2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Инсулин человеческий | Флаконы 10мл/1000ед | По показаниям, согласно инструкции | 90% | А | ||||
| Аминофилин | Ампулы 2,5%-5мл | По показаниям, согласно инструкции | 50% | А | ||||
| Амброксол | 15мг-2мл | По показаниям, согласно инструкции | 80% | А | ||||
| Фуросемид | Ампулы 2мл | По показаниям, согласно инструкции | 50% | А | ||||
| Нистатин | Таблеки | По показаниям, согласно инструкции | 50% | А | ||||
| Амброксол | Сироп 30мг/5мл 150мл | По показаниям, согласно инструкции | 80% | А | ||||
| Нандролона деконоат | Ампулы 1мл | По показаниям | 50% | А | ||||
|
Энтеральное белковое питание (нутритивная под-дерка) Стерильная смесь в соотношении белки-7,5г, Жиры-5,0г, углеводы-18,8г. Суточный обьем от 500мл, до 1000мл. |
Мешки обьемом 800гр | По показаниям | 100% | А | ||||
| 3-х-компонентный мешок для парентерального питания в объёме до 35 ккал/кг/сутки 70/180, 40/80 через инфузомат | Мешки обьемом 1000, 1500мл | По показаниям | 50% | А | ||||
*ОБ протекает с поражением всех органов и систем человеческого организма, поэтому требует применения различных групп медикаментов (например гастропротекторы, церебропротекторы). Приведённая таблица не может охватить всей группы медикаментов, используемых в терапии ожоговой болезни. Поэтому в таблице указаны наиболее часто применяемые лекарственные препараты.
Хирургическое вмешательство
1.Операция- Первичная хирургическая обработка ожоговой раны.
Всем пациентам проводится первичная хирургическая обработка ожоговой раны (ПХОР
).
Цель операции - Очищение раневых поверхностей и уменьшение бактериального числа в ране.
Показания -Наличие ожоговых ран.
Противопоказания.
Техника ПХОР: тампонами, смоченными растворами антисептиков (раствор повидон-йод, нитрофуран, октенидина гидрохлорид, хлоргекседина) кожные покровы вокруг ожога очищается от загрязнения, с обожженной поверхности удаляют инородные тела и отслоившийся эпидермис, напряженные крупные пузыри надрезают и выпускают их содержимое. Раны обрабатывают растворами антисептиков (раствор повидон-йода, октенидина дигидрохлорид, нитрофурана, хлоргекседина). Накладываются повязки с растворами антисептиков, гидрогелевые, гидроколлоидные биологические и природные покрытия.
2. Некротомия.
Цель операции - рассечение рубцов для декомпрессии и восстановления кровоснабжения конечности, экскурсии грудной клетки
Показания. Циркулярное сдавление плотным некротическим струпом грудной клетки, конечностей с признаками нарушения кровообращения.
Противопоказания. При клинике сдавления и угрозе омертвения конечности противопоказании нет.
После обработки операционного поля трижды раствором повидон-йода проводится продольное рассечение ожогового струпа до здоровых тканей. Разрезов может быть 2 и более. При этом края разреза должны разойтись, не препятствовать кровоснабжению конечности и экскурсии грудной клетки.
2. Операция - Некрэктомия
Некрэктомии различается на следующие виды по срокам выполнения.
РХН- ранняя хирургическая некрэктомия 3-7 сутки.
ПХН-поздняя хирургическая некрэктомия 8-14сутки.
ХОГР- хирургическая обработка гранулирующей раны позднее 15суток.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Первоначально планируются сроки предстоящей некрэктомии, вид и обьем предстоящего оперативного вмешательства. Средние сроки проведения некрэктомии 3-14 дней.
По глубине удаляемых тканей.
Тангенциальные.
Фасциальные.
Операция является травматичной, затратной, требует массивных трансфузии компонентов и препаратов крови, наличия аллогенных, ксеногенных, биологических, синтетических раневых покрытий, высокой квалификации анестезиологв, реаниматологв, комбустиолов.
Учитывая выраженную травматизацию тканей при проведении данных операций и массивную кровопотерю при их выполнении достигающую до 300 мл с одного процента удаляемых кожных покровов, при планировании некрэктомии более 5% необходим формировать запас одногрупной СЗП и эритроцитарной массы. С целью уменьшения кровопотери необходимо применение гемостатиков как местного действия- аминокапроновая кислота, так и общего- триниксановая кислота, этамзилат.
Цель операции - Иссечение ожогового струпа с целью очищения раны и подготовке к трансплантации кожи, уменьшение инфекционных осложнений, интоксикации.
Показания. Наличие некротического струпа на поверхности раны.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, массивные ожоги осложненные поражением дыхательных органов, сопутствующие ожоговой травме тяжелые поражения печени, почек, сердца, центральной нервной системы, сахарный диабет в декомпенсированной форме, наличие кровотечения из желудочно-кишечного тракта, состояние интоксикационного психоза у пациента, стойкое нарушение нормальной гемодинамики, Нарушение свертываемости крови.
Методика проведения процедуры/вмешательства:
Некрэктомия проводится в условиях операционной под общим обезболиванием.
После 3х кратной обработки операционного поля р-м повидон йод, производится иньецирование по показаниям подкожно-жировой клетчатки с целью выравнивания рельефа и снижение кровопотери.
С помощью некротома: в качестве некротома можно применять электродерматомы, ножи Гамбди, ультрозвуковые, радиоволновые, гидрохирургические десекторы типа различных производителей, аргонового многофункционального скальпеля.
В пределах жизнеспособных тканей производится некрэктомия. В дальнейшем производится гемостаз, как местный (аминокапроновая кислота, перекись водорода, электрокоагулирование) так и общего характера (триниксановая кислота, СЗП, факторы свертывания).
В дальнейшем после формирования стойкого гемостаза при проведении ограниченных некрэктомий на площади до3% и стабильного состояния пациента осуществляется аутодермопластика свободными расщепленными аутотрансплантатами взятыми дерматомом с донорских участков.
При выполнении некрэктомий на площади свыше 3%, имеется высокий риск выполнения нерадикального удаления некротизированных тканей, раневые поверхности закрываются раневыми покрытиями природного (аллогенная кожа, ксеногенные покрытия), биологического так или синтетического характера, с целью восстановления утраченной барьерной функции кожных покровов.
После полного очищения раневой поверхности выполняется восстановление кожных покровов трансплантацией кожи.
Операция - Хирургическая обработка гранулирующей раны (ХОГР)
Цель: иссечения патологических грануляции и улучшения приживления расщеплённых кожных трансплантатов.
Показания.
1. Гранулирующие ожоговые раны
2. Остаточные длительно незаживающие раны
3. Раны с патологическими гранулциями
Противопоказания. Крайне тяжёлое состояние пациента, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Для проведения ХОГР обширных ожогов обязательным условие является наличие электрического дерматома, ножа Гамби. Более эффективным и менее травматичным является обработка грануляции гидрохирургическими аппаратами.
Проводится обработка операционного поля раствором повидон-йода, хлоргекседином, другими антисептиками. Выполняется иссечение патологических грануляции. При обильных кровотечениях операция сопровождается введением коппонентов и препаратов крови. Операция может закончиться ксенотрансплантацией, аллотрансплантацией кожи, трансплантацией пластов кератиноцитов, раневых покрытий 2 - 4 поколений.
Операция - Аутодермопластика (АДП).
Является основной операцией при глубоких ожогах. АДП может проводиться от 1 до 5-6 (и более) раз до полного восстановления утраченного кожного покрова.
Цель операции - устранить или частично уменьшить рану, возникший в результате ожогов, с помощью трансплантации свободных тонких кожных лоскутов, срезаемых из неповреждённых участков тела самого пациента.
Показания.
1. Обширные гранулирующие ожоговые раны
2. Раны после хирургической некрэктомии
3. Мозаичные раны, остаточные раны на площади более 4 х 4 см 2 поверхности тела
4. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
Противопоказания.
Методика проведения процедуры/вмешательства:
Для проведения АДП обширных ожогов обязательным условие является наличие электрического дерматома, перфоратора кожи. Ручные методы взятия кожи приводят к потере («порче») донорского места, что осложняет последующее лечение.
Обработка донорских мест трижды спиртом 70%, 96%, раствором повидон-йода, хлоргекседином, октенидина дигидрохлорид, кожными антисептиками. Электродерматомом снимается расщеплённый кожный лоскут толщиной 0,1 - 0,5 см 2 на площади до 1500 - 1700 см 2 . На донорское место накладывается повязка марлевая повязка с раствором антисептиков или плёночные, гидроколоидные, гидрогелевые раневые покрытия.
Расщеплённые кожные трансплантаты (по показаниям) перфорируются с коэфициентом перфорации 1: 1, 5, 1:2, 1:3, 1:4, 1:6.
Перфорированные трансплантаты переносятся на ожоговую рану. Фиксация к ране (при необходимости) проводится степлером, швами, фибриновым клеем. При тяжёлом состояние пациента для увеличения площади закрытия раны проводится комбинированная аутоаллодермопластика, аутоксенодермопластика (сетка в сетке, трансплатация участками и др), трансплантация выращенными в лабораторных условиях клетками кожи - фибробласты, кератиноциты, мезенхимальные стволовые клетки.
Рана закрывается марлевой повязкой с раствором антисептика, мазью на жировой или водорастворимой основах, синтетическими раневыми покрытиями.
Операция - Трансплантация ксеногенной кожи, тканей.
Цель операции
Показания.
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Обработка операционного поля раствором антисептиков (повидон-йод, спирт 70%, хлоргекседин). Раны промываются растворами антисептиков. На поверхность ран трансплантируются цельные или перфорированные плстины ксеногенной кожи (ткани). При комбинированной трансплантации расщеплённой аутокожи и ксеногенной кожи (ткани), ксеногенная ткань накладывается поверх перфорированной с высоким коэфициентом перфорации аутокожи (сетка в сетке). Рана закрывается марлевой повязкой с мазью или раствором антисептика.
Операция - Трансплантация аллогенной кожи.
Цель операции - Временное закрытие раны с целью уменьшения потерь с раневой поверхности, защиты от микроорганизмов, создание оптимальных условий для регенерации.
Показания.
1. глубокие ожоги (3Б-4 степени) на площади более 15-20% поверхности тела при невозможности одномоментной аутотрансплантации кожи в связи с обильным кровотечением во время некрэктомии. При срезании кожных трансплантатов увеличивается общая площадь ран на время, пока эпителизируются раны на месте срезанных аутотрансплантатов и наступит приживление пересаженных трансплантатов;
2. дефицит донорских ресурсов кожи;
3. невозможность одномоментной аутотрансплантации кожи в связи с тяжестью состояния больного;
4. как временное покрытие между этапами трансплантации аутокожи;
5. во время подготовки гранулирующих ран при глубоких ожогах к аутотрансплантации кожи у больных с тяжелыми сопутствующими заболеваниями, при вялотекущем раневом процессе со сменой КТ на каждой перевязке;
6. при обширных ожогах 3А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран.
7. при обширных пограничных ожогах с целью уменьшения потерь через ожоговую рану, уменьшение боли, профилактики микробной контаминации
Противопоказания. Крайне тяжёлое состояние пациента, сильное инфицирование ожоговых ран, стойкое нарушение нормальной гемодинамики.
Методика проведения процедуры/вмешательства:
Обработка операционного поля раствором антисептиков (повидон-йод, спирт 70%, хлоргекседин). Раны промываются растворами антисептиков. На поверхность ран трансплантируются цельные или перфорированные плстины аллогенной кожи. При комбинированной трансплантации расщеплённой аутокожи и аллогенной (трупной) кожи, трупная кожа накладывается поверх перфорированной с высоким коэфициентом перфорации аутокожи (сетка в сетке). Рана закрывается марлевой повязкой с мазью или раствором антисептика.
Другие виды лечения
Трансплантация культивированных фибробластов, трансплантация культивированных кератиноцитов, комбинированная трансплантация культивированных клеток кожи и аутокожи.
Показания для консультации специалистов
Таблица 12
Показания для перевода в отделение интенсивной терапии и реанимации:
1. Ухудшение состояния пациента с появлением дыхательной, сердечно-сосудистой, печёночной и почечной недостаточностью.
2. Осложнение ожоговой болезни - кровотечения, сепсис, полиорганная недостаточность
3. Тяжёлое состояние после обширной кожной аутопластики
Индикаторы эффективности лечения
· Очищение раны от некротических тканей, клиническая готовность раны к восприятию кожного трансплантата, процент приживления кожных трансплантатов, срок стационарного лечения. восстановление трудоспособности;
· восстановление двигательной функции и чувствительности пораженного сегмента кожных покровов;
· эпителизация ран;
· срок стационарного лечения. восстановление трудоспособности;
Дальнейшее ведение.
После выписки пациента из стационара подлежит наблюдению, лечению в поликлинике у врачей хирурга, травматолога, терапевта.
Дифференциальный диагноз
При известном анамнезе, факте получения обширных ожогов, дифференциальный диагноз не проводится.
Медицинский туризм
Действие высоких температур или контакт с едким химическим веществом могут нанести серьезный вред кожному покрову, оставив на нем ожог.
Такие травмы зачастую происходят с детьми по неосторожности или в бытовых условиях. Каждому необходимо знать, как оказать первую помощь, и какие лекарственные средства использовать для лечения воспалений после ожога.
Воспаление после ожога: причины возникновения
В условиях активной индустриализации значительно увеличились случаи получения ожогов на производстве и в бытовой среде. По данным Мировой Ассоциации Здравоохранения обращения с ожогами стоят на третьем месте среди травм. Нередко воспалительный процесс после ожогов заканчивается смертельным исходом или на всю жизнь делает человека инвалидом.
Воспалительный процесс представляет собой опасное осложнение перенесенной травмы. Она может быть получена в результате основных причин появления воспаления после ожога: воздействия пламени, светового излучения, горячей жидкости, пара или нагретого воздуха. Возникновение больших участков послеожоговых пузырей является признаком серьезной проблемы. При проведении неправильного терапевтического лечения произойдет появление инфекции, которая может угрожать жизни человека.
Перенесение ожога, как правило, влечет за собой появление осложнений в виде воспаления. Это возникает из-за развития вирусов и бактерий в пораженных местах.
При обычном состоянии на кожном покрове обитают сотни различных микроорганизмов, поэтому после перенесения ожога появившийся пузырь уже можно отнести к очагу воспаления. Помимо этого в место воспаления инфекция попадает из внешней среды и потовых желез.
Характеристика воспалений после ожога, симптомы при разных степенях повреждений
Ожоги бывают разной степени тяжести. В зависимости от полученных повреждений, воспаления характеризуются определенными симптомами и могут повлечь различные осложнения.
Выделяют основные характеристики воспалений при ожогах разных степеней:
1) Повреждается верхний слой эпидермиса, появляются покраснения на нем, несущественные отеки. Воспаление проходит за несколько дней и не оставляет следов. Такие симптомы характерны для ожогов первой степени.
2) На пораженном участке кожи образовываются волдыри. При правильной терапии заживление воспаленных участков возможно через две недели. Такое течение воспалительного процесса свойственно для ожогов второй степени.
3) Воспаление на коже сопровождается отмиранием клеток ткани. На этом участке появляется сухая корка, заживление раны происходит очень медленно. Такие серьезные осложнения характерны для третьей стадии ожогов.
4) Воспалительный процесс затрагивает не только верхние слои эпидермиса, но и поражает мышцы, кости и подкожные ткани. При таких симптомах необходима срочная госпитализация.
Любой воспалительный процесс имеет три фазы развития.
При первой фазе ожоговый пузырь переходит в гнойное состояние. В результате развития воспаления вокруг пузыря появляется сосудистая сетка и отмечается возникновение болезненных ощущений.
Вторая фаза характеризуется грануляцией. Ожоговый пузырь очищается от гноя и начинается процесс заживления. В случае инфицирования раны на этом этапе весь процесс вернется к первой фазе.
Третья фаза предполагает образование новых клеток в месте поражения ожогом. На этом этапе важно не допустить появление трещин на ране, чтобы не занести повторно инфекцию.
Местоположение воспаленной раны в результате ожога имеет серьезное значение. Если повреждены участки кожи в области лица или шеи, развивается риск появления воспаления и отечности, которые могут спровоцировать проблемы с дыханием. При воспалении пораженных тканей в районе грудной клетки могут появиться болевые ощущения при дыхательных движениях. Результатом этого может стать нарушение нормального кровоснабжения обожженных участков тела, что приведет к необходимости прибегнуть к помощи медицинских специалистов.
Оказание первой помощи при появлении симптомов воспаления после ожогов
В случае если появились симптомы воспаления после ожога необходимо оказать первую помощь. Она заключается в осуществлении несложных манипуляций:
— остановить процесс обгорания кожи, применив воду, полотенце или любую натуральную ткань;
— убрать от кожи все горячие вещи и предметы (одежду и прочее);
— для облегчения боли пораженное место подставляют под холодную воду или оборачивают этот участок смоченным в воде полотенцем, которое периодически меняют;
— снять с тела сжимающие предметы (кольца, часы, браслеты) до того, как появится опухоль;
— накрыть воспаленный участок кожи стерильной сухой марлевой повязкой;
— создать комфортные условия для пострадавшего до появления доктора и назначения курса лечения воспаления после ожога.
Лечение воспаления после ожога
Выделяют основные мероприятия, помогающие уменьшить угрозу для эпидермиса с пузырями после получения ожога:
1) Очищение поврежденной кожи от гнойных образований и омертвевших клеток. Производится с максимальной аккуратностью, чтобы не травмировать живые клетки эпидермиса. При этом вскрывается инфицированный послеожоговый пузырь. Данную процедуру должен проводить доктор.
2) Нанесение на пораженный участок антисептиков для уничтожения инфекции в пузыре.
3) Обеспечение благоприятных условий для появления новых клеток эпидермиса в области ожогового пузыря. Для этого на воспаленные участки кожи наносится гидрофильная мазевая основа. Она защищает рану от пересыхания и поражения присыхающей перевязочной повязкой. К тому же ожоговый пузырь должен достаточно насыщаться кислородом, поэтому лечебные средства не должны образовывать жирную пленку.
Эти подходы в терапии воспалительного процесса после ожога предупреждают образование инфекции в ране и обеспечивают ее заживление в кратчайшие сроки. Когда уже появилось инфицирование раны, данные мероприятия помогут добиться быстрейшего очищения эпидермиса, избавления от микробов и образования новых клеток. При этом риск появления рубца после ожогового воспаления сводится к минимуму.
Желательно, чтобы одно средство для наружного применения на участках воспаления после ожога соответствовало следующим требованиям:
— защищает раны от сухости, трещин и травмы;
— борется с инфекционными бактериями и вирусами;
— не образовывает жирную пленку, обладает гидрофильными свойствами.
В качестве примера можно порекомендовать аргосульфан и дермазин — средства, обладающие всеми перечисленными выше характеристиками. В их состав входит серебро, которое оказывает антисептическое действие. Данные препараты защищают рану от микробов и вирусов.
Также популярными препаратами при лечении воспаления после ожога являются:
1) Мази, которые применяются в основном при термических ожогах кожи. Например, процелан, имеющий бактерицидные качества и способствующий заживлению ран.
2) Средство повиньон-йод обладает обеззараживающим свойством и ускоряет регенерацию клеток кожи.
3) Пантенол, левомеколь также помогают в устранении инфекции и ускорении восстановительного процесса кожи. Предупреждают образование рубцов и шрамов.
4) Бальзам «Спасатель» состоит из натуральных компонентов и используется как восстанавливающее средство при воспалительных образованиях в местах ожогов.
К новинкам средств ухода за воспаленной от ожогов кожей относятся специальные антисептические повязки, которые пропитаны специальным лечебным составом. Похожие компоненты включены в такие гели, как квотлан, ожогов-нет, апполо. Они обладают обеззараживающим действием и заживляют эпидермис. Гели помогут очистить рану от омертвевших клеток и устранить нагноения.
Меры предосторожности во время устранения воспаления после ожога и его лечения
Если при полученных ожогах развился воспалительный процесс, следует соблюдать определенные меры предосторожности, чтобы состояние пострадавшего не ухудшилось. Не нужно протыкать образовавшийся волдырь. Не смазывайте поврежденный участок кожи маслом, косметическим кремом или ароматическим лосьоном. Избегайте использование аптечных пластырей и других липких средств для перевязки.