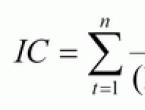Кто рожал с уреаплазмой отзывы. Влияние лекарств на плод
Одной из наиболее часто встречающихся болезней у детей является уреаплазмоз. Около 33% девочек рождается с инфекционным заболеванием, мальчики реже страдают от проявлений данной патологии. Уреаплазма у детей слабо проявляется.
Микроорганизм способен проходить сквозь поры, быстро вырабатывать резистентность к различным антибактериальным медикаментам. Размер мельчайших микроорганизмов составляет 0,3 микрон.
Размножение мельчайших микроорганизмов происходит внутри клетки. Цикл развития составляет 6 дней.
Уреаплазмы проникают в организм ребенка, разрушая мембрану здоровой клетки. Происходит повреждение оболочки клетки, развитие воспалительной реакции.
Причины развития и факторы риска
Уреаплазмоз имеет высокий уровень заразности. Заболевание передается новорожденному малышу от матери. Бактерии проникают в организм крохи по вертикальному пути заражения, дефективные микроорганизмы становятся причиной преждевременных родов, вызывают замирание плода.
Перед принятием серьезного шага - зачать ребенка, следует пройти полное обследование. Обнаружение заболевания принесет множество проблем матери, плоду.
Инфекционную патологию начинают лечить на 20 неделе. Единственным действенным способом избавится от уреаплазмоза является принятие сильных антибактериальных препаратов, способных вызвать развитие патологий плода. После 20 недели беременности риск возникновения осложнений минимален.
Если женщина не знала о наличии заболевания, обнаружившегося в период беременности, роды с диагнозом «уреаплазмоз» станут причиной заражения малыша.

Бактерии способны проникнуть к плоду сквозь пищеварительный и урогенительный тракт, кожу, глаза. Малыш заражается и гематогенным путем сквозь инфицированную плаценту (сосуды пуповины).
Провоцирующие факторы риска:
- угнетение иммунной защиты мочеполовой системы;
- простудные заболевания;
- переохлаждение;
- длительный, бесконтрольный прием антибиотиков.
Заражение грудничка происходит после рождения. Например, если ребенку понадобилась срочная операция по трансплантации органов. Данный путь инфицирования встречается редко.
Патогенез развития
Инфекция проникает в организм новорожденного через мочеиспускательный канал, ротовую полость. Оказавшись в половых путях крохи, уреаплазма затаивается или начинает бурную болезнетворную деятельность.

Рождение здоровенького ребенка, означает, что инфекционное заболевание не проявится. При пониженном иммунитете ребенка бактерии начинают быстро размножаться, повреждая органы, попадающиеся на пути.
Длительность инкубационного периода составляет от 3 суток до 3–5 недель, иногда период от попадания бактерии до проявления симптомов заболевания увеличивается до 2 месяцев, до проявления провоцирующего фактора.
Осложнения и последствия
Уреаплазмоз у детей, если заражение произошло внутриутробно, приводит к рождению малыша с маленьким весом, преждевременной родовой деятельности.
Заболевание не всегда проходит бесследно. Иногда инфекция вызывает ряд осложнений.
Уреаплазмы у новорожденных способны привести к развитию следующих патологий:
- острая пневмония;
- заражение крови;
- бронхолегочная дисплазия;
- менингит;
- воспаление влагалища, вульвы, яичников, придатков матки, почек;
- бесплодие.
Далеко не всегда появляются подобные последствия инфицирования. Однако, женщина в положения должна знать, учитывать степень риска, принять меры, позволяющие избежать подобных осложнений.

Клиническая картина
Распознать заболевание самостоятельно не получится. В большинстве случаев уреаплазмы проявляются, как обычные воспалительные патологии мочеполовой системы. Только квалифицированный специалист увидит признаки заболевания.
При уреаплазме у детей симптомы могут быть следующими:
- длительный кашель;
- снижение веса;
- незначительное повышение температуры;
- плач во время мочеиспускания указывает на боль.
Эпилептические приступы, тошнота, рвота свидетельствуют о достижении микроорганизмами мозговой оболочки. Поздно выявленный уреаплазмоз у грудничка (через 4–8 месяцев), позднее лечение, может привести к бесплодию.
У мальчиков заболевание способно проявляться выделениями из уретры. Ребенок постоянно плачет, возможно малыша беспокоят рези внизу живота.
Инфекция у девочек проявляется в виде выделений из влагалища, тянущих болей в нижней области живота.
Диагностика
Инфекционное заболевание часто лечат педиатры, поскольку в маленьких селах нет соответствующего специалиста. Лечение заболевания проводит доктор - дерматовенеролог. Именно к данному специалисту следует обращаться при появлении симптомов уреаплазмоза.

Для подтверждения диагноза у ребенка берут следующие анализы:
- посев содержимого крови, трахеи;
- исследование биологических сред (мочи, соскоба);
- при необходимости врач проводит забор спинномозговой жидкости.
Выявить заболевание можно с помощью полимеразной цепной реакции. Инфекционную патологию определяют путем проведения бактериологического исследования.
Способы лечения
Для новорожденных лечение назначается в зависимости от пораженных органов. Инфекционное заболевание поражает легкие и мочеполовую систему. Уреаплазмы у ребенка сильно влияют на организм крохи. Необходимо позаботься о малыше, начав немедленно лечение.
Выявленный уреаплазмоз лечится следующими препаратами:
- антибиотики (Тетрациклин, Офлоксацин, Азитромицин, Эритромицин);
- иммуномодуляторы;
- медикаменты, нормализующие микрофлору, позволяют избежать дисбактериоза;
- адаптогены и энзимы поддерживают работу печени и желчного пузыря.
Мельчайший микроорганизм не содержит белковую оболочку, бактерия легко приспосабливается к антибактериальным медикаментам. Перед началом лечения рекомендуется провести посев на чувствительность к различным видам антибиотиков.

Новорожденным деткам подобные препараты вводят внутривенно по причине плохой всасываемости.
Обязательно назначают витаминные комплексы, особенно если инфекция привела к развитию пневмонии. Лечение заболевания проводят стационарно, ребенка держат под постоянным присмотром медицинского персонала.
Прогноз
Поздно начатое лечение приведет к развитию осложнений. Возможно возникновение , инфекционная патология способна привести к бесплодию ребенка.
Образ жизни, питание и режим при болезни
Специальной диеты, необходимой новорожденным деткам, нет. Груднички до года получают полезные вещества преимущественно из молока матери.
Диетическое питание необходимо соблюдать маме, если ребенок находится на грудном вскармливании.

Малышам, которых начали прикармливать, кормящим матерям нельзя употреблять:
- жирное;
- острое;
- копченое;
- соленое;
- кислое;
- жареное.
Пищу следует варить, парить, запекать. Деткам необходимо спать дважды в сутки. Обязательный ночной сон - не менее 8 часов, дневной - 2–3 часа.
Профилактика
Чтобы оградить ребенка от уреаплазмоза, перед зачатием следует пройти обследование. Обнаружение заболевания в период беременности требует соответствующего лечения.
Терапевтические меры следует принимать до 29-й недели беременности. После данного срока лечение бесполезно, ребенок будет инфицирован.
Нельзя допускать появления подобного рода инфицирования. Венерологические заболевания оказывают разрушительное воздействие на весь организм.
При появлении симптомов инфекции следует показать малыша доктору, дерматовенеролог поможет остановить воспаление.
Андрей Викторович Журавлев
Кандидат медицинских наук, врач высшей категории

Уреаплазма — возбудитель уреаплазмоза
Раньше уреаплазмоз относили к группе болезней, передающихся половым путем. Теперь считается, что это воспалительный процесс мочеполовых путей.
Болезнь чаще встречается у , чем у . При этом заболеть уреаплазмозом можно и во время беременности или грудного вскармливания.
Чем опасно заболевание, и как правильно его лечить, можно узнать из этой статьи.
Уреаплазма в норме присутствует в микрофлоре влагалища у 75% женщин, не принося им при этом никакого вреда. Вместе с ней нормальную флору влагалища создают лактобациллы. Как только количество последних снижается, уреаплазма начинает заселять «свободную территорию» – так и развивается заболевание.
Формированию уреаплазмоза способствуют следующие факторы:
- беременность – в организме будущей мамы происходят серьезные изменения;
- снижение иммунитета;
- авитаминоз;
- воспалительные процессы урогенитального тракта;
- частые смены половых партнеров;
- переохлаждения;
- несоблюдение правил личной гигиены;
- использование внутриматочных спиралей;
- тяжелые системные заболевания.
Уреаплазмоз часто протекает бессимптомно либо с незначительными проявлениями (боль внизу живота, скудные прозрачные выделения, боль при мочеиспускании и во время полового акта).
Как расшифровать анализ на уреаплазмоз
 Для диагностики уреаплазмоза нужен мазок из влагалища или уретры, в некоторых случаях можно использовать мочу.
Для диагностики уреаплазмоза нужен мазок из влагалища или уретры, в некоторых случаях можно использовать мочу.
Самый точный метод – культуральный. Это посев биологического материала на питательную среду. Если в мазке присутствовала уреаплазма, в благоприятных условиях она начнет активно размножаться.
Результат будет известен в течение 4-5 дней.
Второй по точности метод – ПЦР (полимеразно-цепная реакция). Суть анализа в нахождении отдельных фрагментов цепочки РНК бактерии. Результат теста готов на следующий день. В норме количество бактерий должной быть не выше 10 в 4 степени КОЕ на 1 мл. Если в бланке вашего анализа стоит цифра от 10 в 5 степени единиц/мл, то у вас развился уреаплазмоз. Такие же нормы уместны и для культурального метода.
К сожалению, при ПЦР иногда встречаются ложноположительные результаты . Потому для точности нужно пересдать анализ еще раз.
Следующий метод – ИФА. Он определяет количество антител к уреаплазме. Особенно точен анализ при рецидиве заболевания.
Какие возможны последствия для плода?
Уреаплазмоз, как и любая инфекция, оказывает отрицательное влияние на организм. Если женщина беременна, то ее в первую очередь волнует, чем опасна уреаплазма для плода.
Поражение уреаплазмой влагалища или шейки матки может спровоцировать:
- выкидыш;
- преждевременные роды;
- раннее раскрытие шейки матки;
- гипоксию плода – кислородное голодание;
- недоношенность плода.
Также размножение бактерий дает почву для расселения других патогенных микроорганизмов, которые вызывают более тяжелые последствия для ребенка (к примеру, воспаление околоплодных оболочек и вод).
Уреаплазмоз уретры вызывает нарушение мочевыделительных функций, из-за чего страдают все функции организма.
Можно ли рожать с уреаплазмозом?
 Если по каким-то причинам женщина не смогла или не успела вылечить заболевание во время беременности, то ее интересует вопрос: можно ли рожать с уреаплазмой?
Если по каким-то причинам женщина не смогла или не успела вылечить заболевание во время беременности, то ее интересует вопрос: можно ли рожать с уреаплазмой?
Естественные роды при уреаплазмозе могут спровоцировать у новорожденного пневмонию. А также существует высокая вероятность того, что ребенок станет носителем уреаплазмы (особенно, если плод – девочка).
В некоторых случаях бактерии не оказывают патогенное влияние на плод и на родоразрешение. Если по результатам УЗИ нет противопоказаний, то доктор принимает роды естественным путем.
Чтобы будущей маме не рисковать здоровьем малыша, нужно вовремя сдавать анализы и пролечивать заболевание.
Нужно ли лечиться от уреаплазмоза?
Когда женщина получает положительные результаты анализа, она задумывается: можно ли вылечить уреаплазму при беременности?
Уреаплазмоз лечится с применением антибиотиков. На ранних сроках такие лекарства небезопасны для плода, потому за болезнью (если она находится на начальной стадии) просто наблюдают. Если процесс запущенный, то к лечению нужно приступать немедленно, взвешивая пользу для матери и риск для плода.
С середины второго триместра проводится повторное обследование. Если результаты анализа неизменны, заболевание можно лечить. Вся терапия проводится под контролем акушера-гинеколога. Именно доктор назначает безопасные и эффективные препараты.
Схема лечения:
- антибиотики: Эритромицин, Ровамицин, ;
- иммуномодулирующие средства: Генферон, Интерферон;
- коррекция дисбактериоза после антибиотиков: Линекс, Бафидумбактерин.
На время лечения и контрольного периода женщине нужно отказаться от половых контактов. Также важно соблюдать правила личной гигиены и пользоваться индивидуальным полотенцем.
Обязательной является и диета с исключением соленой, пряной и жирной пищи, сладостей, газированных напитков и фаст-фуда.
Нужно ли лечить уреаплазмоз в период лактации?
Лечить или нет уреаплазмоз при грудном вскармливании, женщина решает совместно с гинекологом.
 Если болезнь протекает в стертой форме и не приносит дискомфорта, женщина может отложить терапию до окончания лактации.
Если болезнь протекает в стертой форме и не приносит дискомфорта, женщина может отложить терапию до окончания лактации.
В том случае, когда уреаплазмоз быстро прогрессирует, отказываться от терапии нельзя. К сожалению, практически все антибиотики проникают в грудное молоко. Потому на время лечения (10-15 дней) вскармливание лучше прекратить.
Безопасен ли Вильпрафен при беременности и лактации?
Вильпрафен – базовый препарат для лечения уреаплазмы. Это антибиотик из группы макролидов. Действующее вещество – джозамицин. Выпускается в виде таблеток.
Средство проникает и через плацентарный барьер, и в грудное молоко. Вильпрофен можно применять во время беременность и лактации, только если польза для матери выше, чем риск для плода.
В период беременности лечение начинают не раньше 20-22 недели. Назначают бактериостатические дозы препарата (не более 500 мг/сут). Они блокируют способность бактерий размножаться, что предотвращает прогрессирование уреаплазмоза. После родов можно будет пролечить болезнь полностью.
На время лечения грудное вскармливание, если есть возможность, нужно прервать. Данное решение можно принимать только после консультации с доктором.
Профилактика уреаплазмоза
До беременности женщине необходимо сдать анализ на все инфекции, передающиеся половым путем, в том числе и уреаплазмоз.
Чтобы избежать развития заболевания в период беременности и лактации, необходимо:

- использовать презервативы во время полового акта;
- соблюдать личную гигиену;
- поддерживать свой иммунитет на должном уровне;
- избегать стрессов и переохлаждений.
А главное, помните, что любое заболевание должен лечить и диагностировать врач. Ведь будущая мама несет ответственность не только за себя, но и за своего ребенка!
Пары, которые планируют беременность, интересуются иногда, можно ли при уреаплазме забеременеть. Врачи отвечают, что проблема не только в способности к зачатию. Но и в том, сможет ли женщина, зараженная уреаплазмозом, выносить здорового ребенка.
При планировании беременности паре рекомендуется вместе с другими сдать анализ на уреаплазмоз. Возбудитель заболевания — микроорганизм уреаплазма. Передается половым путем. Эти одноклеточные входят в состав естественной микрофлоры многих женщин, поэтому их относят к условно-патогенным. Они могут долго находиться в организме, никак себя не проявляя. Однако под воздействием некоторых факторов (например, беременности) уреаплазма активизируется, и женщина заболевает.
Инкубационный период составляет полмесяца-месяц после заражения. В это время больного ничего не беспокоит, и только потом проявляются симптомы. К наиболее частым жалобам, которые беспокоят женщин, относятся:
- Сильное раздражение слизистой оболочки;
- Боли в животе;
- Нечастые выделения из половых органов;
- Позывы к мочеиспусканию;
- Жжение и зуд, которые усиливаются при посещении туалета.
Для мужчин характерны похожие признаки:
- Жжение во время опорожнения;
- Частые позывы в туалет;
- Моча становится мутной.
Иногда симптомы настолько незначительны, что больной не обращает на них внимания. Бывает, что симптомы то затухают, то проявляются снова. Но если признаков какое-то время нет, это не значит, что вы здоровы.
При первичном осмотре, еще до сдачи анализов гинеколог или уролог может предположить, что пациент болен уреаплазмозом. Подтвердить вердикт могут специальные исследования. Женщине нужно сдать мазок и соскоб из шейки матки или уретры, мужчине — соскоб со стенок мочеиспускательного канала. Наиболее популярный, простой и точный метод – ПЦР (полимеразная цепная реакция).

Так выглядят слизистые, зараженные уреаплазмозом.
Минус анализа в том, что он не способен определить чувствительность возбудителя к антибиотикам. Поэтому иногда врач назначает серологический анализ, который подкрепляется бактериологической методикой.
Суть заключается в том, чтобы понять, какие именно бактерии находятся в организме больного. Это необходимо для назначения курса антибиотиков. Обычно лечение назначают сразу для обоих партнеров, чтобы предотвратить рецидив и не дать заболеванию вызвать бесплодие.
Хронический уреаплазмоз может стать причиной развития кольпита, эндометрита, цистита, образования спаек, воспалительных процессов как в урогенитальных путях, так и в других, не менее важных органах, например в почках.
Уреаплазмоз и зачатие
Так можно ли при уреаплазме забеременеть? Женщины не зря сомневаются в этом. Ведь уреаплазма может вызвать тяжелые последствия, к которым относятся:
- Воспаление органов половой системы;
- Повреждение мочеполовой системы;
- Нарушение микрофлоры влагалища;
- Дисфункция слизистой матки и других важных органов малого таза.
- Хроническая инфекция может привести к спайкам в маточных трубах, а это путь к бесплодию.

Одно из осложнений — спайки маточных труб.
При уреаплазме можно забеременеть, несмотря на возможные трудности. Но если зачатие произошло, то риск аномального развития плода будет высоким. В частности, после оплодотворения яйцеклетка может слабо закрепиться в матке. В результате на ранних сроках возможен выкидыш.
Уреаплазма активизирует другие воспалительные и инфекционные заболевания. Поэтому повышается риск различных патологий, осложнений беременности.
Задаваясь вопросом, можно ли забеременеть при уреаплазмозе, важно думать и о будущем ребенке. Инфекция может попасть в его организм во время родов. У зараженных детей в будущем высок риск развития конъюнктивита, менингита, пневмонии, сепсиса.
Если инфекция обнаружена после наступления беременности, то будущим мамам должны сообщить, что уреаплазмоз способен мешать развитию ребенка и нормальному протеканию беременности.
Поэтому врачи все-таки рекомендуют сначала избавиться от инфекции. Она мешает зачатию, у женщин возникают серьезные проблемы с планированием беременности и вынашиванием ребенка. Поэтому врачи настоятельно советуют женщинам и мужчинам с уреаплазмой вылечиться, повторно сдать анализы. Подождать еще некоторые время (обычно на восстановление после лечения требуется 2-3 месяца) и только потом приступать к планированию. Уреаплазмоз необходимо лечить, а не игнорировать.
Как лечить
Бороться с заболеванием легче всего еще до зачатия. Схему лечения назначает врач и только врач. Никакие народные методы при уреаплазме не помогут, они могут лишь сгладить симптомы, и тогда заболевание приобретет хроническую форму.
Один из препаратов, который долгое время выписывался при уреаплазмозе, — Доксициклин. Это антибиотик широкого спектра действия тетрациклинового ряда. Однако сейчас этот антибиотик при лечении уреаплазмоза применяется редко, и только в составе комплексной терапии. Последние исследования выявили устойчивость уреаплазмы к тетрациклинам. Кроме того, при приеме Доксициклина возможны побочные эффекты: диарея, рвота, тошнота, аллергия, анемия, головокружение. При беременности Доксициклин противопоказан.
Сегодня врачи назначают другие антибиотики, например, макролиды или фторхинолоны,а также иммуностимуляторы. После лечения уреаплазмы нужно сдать контрольные анализы.
На протяжении всего курса лечения важно следить за питанием. Исключить все жирное, острое, соленое, копченое, а также алкоголь.
А как быть, если уреаплазма обнаружена во время беременности? Для врачей такая терапия — очень сложный процесс, поскольку непросто подобрать антибиотики беременным женщинам. Для этого нужно проводить дополнительные обследования и постоянно контролировать прием лекарств.
Медикаментозные препараты иногда приходится менять, что связано с повышенной гиперчувствительностью и развитием аллергической реакции. В этом случае препарат меняют, иначе пострадать может не только женщина, но и ребенок.
Если женщина забеременела с уреаплазмозом, то лечение является комплексным. Назначаются антибиотики и иммуностимуляторы, чтобы повысить уровень иммунной защиты организма, препятствовать развитию болезни. Для восстановления микрофлоры выписываются специальные средства из группы пробиотиков.
Уреаплазмы - это небольшие дефективные бактерии, неполноценность которых заключается в том, что в ходе эволюции они утратили свою клеточную стенку и не имеют ДНК- По размерам они приближаются к крупным вирусам. Иногда их рассматривают как своеобразную переходную ступень от вирусов к бактериям.
Свое название уреаплазма получила из-за характерной особенности - способности расщеплять мочевину, которая называется уреолизом. Уреаплазмоз, как правило, - мочевая инфекция, так как уреаплазмы не могут жить без мочевины. Передача инфекции происходит в основном половым путем, но возможно и заражение от больной матери во время родов. Нередки случаи заражения детей от родителей в раннем детстве бытовым путем.
Уреаплазмоз является одной из наиболее часто встречающихся инфекций, передающихся половым путем. Его возбудители заселяют влагалище здоровой женщины в 60%, а новорожденной девочки - в 30% случаев. У мужчин уреаплазмы выявляются реже. С недавних пор эти бактерии получили определение условно патогенных. То есть их враждебность по отношению к человеку до сих пор находится под вопросом - но только в том случае, если их количество не превышает нормы и не вызывает болезненных проявлений…
Симптомы заболевания
Считается, что инкубационный период уреаплазмоза продолжается около одного месяца. Однако все зависит от исходного состояния здоровья заразившегося человека. Оказавшись в половых путях или в мочеиспускательном канале, уреаплазма может никак себя не проявлять в течение многих лет, т.к. устойчивость половых органов к воздействию микроорганизмов обеспечивает физиологические барьеры.
Основным фактором защиты от заболевания является нормальная микрофлора. Когда нарушается соотношение различных микроорганизмов, уреаплазма начинает быстро размножаться и повреждать все, что попадается на пути. Возникает уреаплазмоз. Следует отметить, что он проявляется незначительными симптомами, которые мало беспокоят больных, а часто вообще не проявляется (особенно у женщин). Больные женщины жалуются на появляющиеся время от времени прозрачные выделения из влагалища, мало отличающиеся от нормальных. У некоторых может возникать чувство жжения при мочеиспускании. Если иммунитет больной совсем слаб, то уреаплазма может продвигаться выше по половым путям, вызывая воспаление матки (эндометрит) или придатков (аднексит).
Течение беременности
Уреаплазмоз входит в число тех инфекций, на которые женщине стоит обследоваться еще до предполагаемой беременности. Даже незначительное количество уреаплазм в мочеполовом тракте здоровой женщины во время беременности может активизироваться и привести к развитию уреаплазмоза. В то же время, если уреаплазмоз впервые обнаружен во время беременности, это не является показанием для прерывания беременности. Правильное и своевременное лечение поможет женщине выносить и родить здорового малыша.
Считается, что уреаплазма не обладает тератогенным действием, т.е. не вызывает пороков развития ребенка и, т.к. при обследовании женщин с осложненным течением беременности (выкидышами, фетоплацентарной недостаточностью и т.д.) часто обнаруживают уреаплазмы, то при обнаружении этих микроорганизмов необходимо лечение.
Что касается плода, то во время беременности заражение происходит в редчайших случаях, так как плод надежно защищен плацентой. Однако примерно в половине случаев ребенок заражается во время прохождения по инфицированным родовым путям в процессе родов. В таких случаях уреаплазмы обнаруживаются на половых органах новорожденных или же в носоглотке младенцев, что может стать предрасполагающим фактором для развития воспалительных заболеваний в дальнейшем.
Кроме того, в некоторых случаях после родов уреаплазмоз становится причиной эндометрита - одного из наиболее тяжелых послеродовых осложнений.
Чтобы свести риск заражения ребенка и угрозу преждевременных родов к минимуму, уреаплазмоз лечат во время беременности после 22 недель антибактериальными препаратами, которые назначает лечащий врач акушер-гинеколог.
Диагностика
Диагностика уреаплазмоза не представляет слишком большой сложности для современной медицины. Для постановки достоверного диагноза применяют комбинацию из нескольких методов, подбираемых врачом:
ПЦР - полимеразная цепная реакция, позволяющая выявить ДНК возбудителя. На проведение такого исследования необходимо всего 5 часов. Если ПЦР показывает наличие уреаплазмы в организме больного, это значит, что имеет смысл продолжать проведение диагностики. Отрицательный результат ПЦР почти на 100% означает отсутствие уреаплазмы в организме. Однако ПЦР не позволяет определить количественные характеристики возбудителя, поэтому положительный результат при ПЦР не является показанием к назначению лечения, а сам метод не может использоваться для контроля сразу после лечения.
Серологический метод (выявление антител). Выявление антител к антигенам (характерным структурам) уреаплазм применяется при определении причин бесплодия, выкидыша, воспалительных заболеваний в послеродовом периоде (после родов организм ослаблен, и уреаплазмы могут активизироваться). Для этого исследования берется кровь из вены.
Бактериологический (культуральный) метод диагностики. Материал из влагалища, шейки матки, мочеиспускательного канала помещается на питательную среду, где в течение нескольких суток (обычно 48 часов) выращиваются уреаплазмы. Это единственный метод, позволяющий определить количество уреаплазм, что очень важно для выбора дальнейшей тактики. Так, при титре менее 104 КОЕ пациентка считается носителем уреаплазм, и лечение чаще всего не требуется. Титр более 104 КОЕ требует назначения лекарственной терапии. Этот же метод используется для определения чувствительности уреаплазм к тем или иным антибиотикам перед их назначением, что необходимо для правильного подбора антибиотиков (препараты, помогающие одному больному, для другого могут быть бесполезны). Обычно такое исследование занимает около недели.
Кроме перечисленных методов, в диагностике уреаплазмоза иногда используют метод прямой иммунофлюоресценции (ПИФ) и иммунофлюоресцентный анализ (ИФА); с помощью этих анализов определяют антигены (элементы) возбудителя. Они довольно широко распространены из-за относительно невысокой стоимости и простоты исполнения, но точность их невелика (около 50-70%).
Лечение
Диагноз «уреаплазмоз» ставится только тогда, когда при помощи культурального анализа выявлено, что количество уреаплазм в организме превышает допустимые для здорового человека нормы. В этом случае уреаплазмоз требует лечения. Профилактическое лечение при малом количестве уреаплазм назначают только женщинам, планирующим беременность.
Лечение, как правило, проводится амбулаторно. Возбудитель этого заболевания очень легко приспосабливается к различным антибиотикам. Поройдаже несколько курсов лечения оказываются недейственными, потому что найти нужный антибиотик бывает чрезвычайно трудно. Помочь в выборе может посев уреаплазм с определением чувствительности к антибиотикам. Вне беременности используют препараты тетрациклинового ряда (ТЕТРАЦИКЛИН, ДОКСИЦИКЛИН), фторхинолоны (ОФЛОКСАЦИН, ПЕФЛОКСАЦИН), макролиды (АЗИТРОМИЦИН, ВИЛЬПРАФЕН, КПАРИТРОМИ-ЦИН). При беременности можно применять лишь некоторые из макролидов - препараты тетрациклинового ряда и фторхинолоны категорически противопоказаны.
Из макролидов для лечения уреаплазмоза применяют ЭРИТРОМИЦИН, ВИЛЬПРАФЕН, РО-ВАМИЦИН. Кроме того, назначают местное лечение (как правило, различные препараты в виде свечей) и иммуномодуляторы (средства, повышающие иммунитет организма) по необходимости.
На время лечения необходимо воздерживаться от половых сношений (в крайнем случае, обязательно пользоваться презервативом), соблюдать диету, исключающую употребление острой, соленой, жареной, пряной и другой раздражающей пищи, а также алкоголь. Через две недели после окончания антибактериальной терапии проводится первый контрольный анализ (если в результате лечения микроорганизм не до конца повержен, то двух недель ему хватит, чтобы «поднять голову»). Если его результат отрицательный, через месяц выполняется еще один контрольный анализ (для исключения повторного заражения от полового партнера).
Профилактика
Методы профилактики уреаплазмоза не отличаются от методов профилактики других инфекций, передающихся половым путем. Прежде всего, это использование презерватива при половых контактах и избегание случайных половых связей. И конечно, важное средство профилактики - своевременное выявление и лечение этого заболевания у больных и их половых партнеров.