Что такое кардиогенный шок, неотложная помощь пострадавшему. Причины, симптомы и экстренная помощь при кардиогенном шоке Истинный кардиогенный шок клиника
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Кардиогенный шок (R57.0)
Неотложная медицина
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «29» ноября 2016 года
Протокол №16
К
ардиогенный шок
- угрожающее жизни состояние критической органной гипоперфузии, вследствие уменьшения сердечного выброса, которое характеризуется:
- Снижением САД <90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД≥90 мм.рт.ст.;
- Признаками застоя в легких или повышением давления наполнения левого желудочка;
- Признаками гипоперфузии органов, по крайней мере, наличием одного из следующих критериев:
· нарушение сознания;
· холодная влажная кожа;
· олигурия;
· повышение сывороточного лактата плазмы > 2ммоль/л.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| R57.0 | Кардиогенный шок | - | - |
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола
: кардиологи, реаниматологи, интервенционные
кардиологи/рентгенхирурги, кардиохирурги, терапевты, врачи общей практики, врачи и фельдшеры скорой медицинской помощи, врачи других специальностей.
Шкала уровня доказательности
:
| Классы рекомендаций | Определение |
Предлагаемая формулировка |
| Класс I | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство полезны, эффективны, имеют преимущества . | Рекомендуется /показан |
| Класс II | Противоречивые данные и/или расхождение мнений о пользе/эффективности конкретного метода лечения или процедуры. | |
| Класс IIa | Большинство данных/мнений говорит о пользе/ эффективности . |
Целесообразно Применять |
| Класс IIb | Данные/мнения не столь убедительно говорят о пользе /эффективности . | Можно применять |
| Класс III | Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство не являются полезной или эффективной, а в некоторых случаях могут приносить вред. | Не рекомендуется |
Классификация
Классификация :
По причине развития:
· ишемического генеза (острый инфаркт миокарда) - (80%).
· механического генеза при ОИМ (разрыв межжелудочковой перегородки (4%) или свободной стенки (2%), острая тяжелая митральная регургитация (7%).
· механического генеза при других состояниях (декомпенсированная клапанная болезнь сердца, гипертрофическая кардиомиопатия, тампонада сердца, обструкция выходного тракта, травма, опухоли и др.).
· миогенного генеза (миокардиты, кардиомиопатии, цитотоксические агенты и др.).
· аритмогенного генеза (тахи-брадиаритмии).
· острая правожелудочковая недостаточность.
В 2/3 случаев, клиника шока отсутствует при поступлении и развивается в течение 48 ч после развития клиники инфаркта миокарда.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
- снижение САД < 90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД ≥90 мм.рт.ст.;
· нарушение сознания;
· холодная влажная кожа;
· олигурия;
· повышение сывороточного лактата плазмы > 2ммоль/л (1,2).
Жалобы
· возраст >65 лет;
· ЧСС выше 75 уд / мин.;
· ИМ передней локализации.
Физикальное обследование
: обращает внимание наличие признаков периферической гипоперфузии:
серый цианоз или бледно-цианотичная, «мраморная», влажная кожа;
акроцианоз;
спавшиеся вены;
холодные кисти и стопы;
проба ногтевого ложа более 2 с. (снижение скорости периферического кровотока).
Нарушение сознания: заторможенность, спутанность, реже - возбуждение. Олигурия (снижение диуреза менее <0,5 мл/кг/ч). Снижение систолического артериального давления менее 90 мм.рт.ст.; снижение пульсового артериального давления до 20 мм.рт.ст. и ниже., снижение среднего АД менее 65 мм рт.ст. (формула расчета среднего АД = (2ДАД + САД)/3).
Лабораторные исследования на догоспитальном этапе: не предусмотрены.
.
1. ЭКГ-диагностика
- возможны признаки ОКС, пароксизмальных нарушений ритма, нарушений проводимости, признаки структурного поражения сердца, электролитных нарушений (см. соответствующие протоколы).
2. Пульсоксиметрия
.
Диагностический алгоритм:
Диагностический алгоритм кардиогенного шока на догоспитальном этапе.
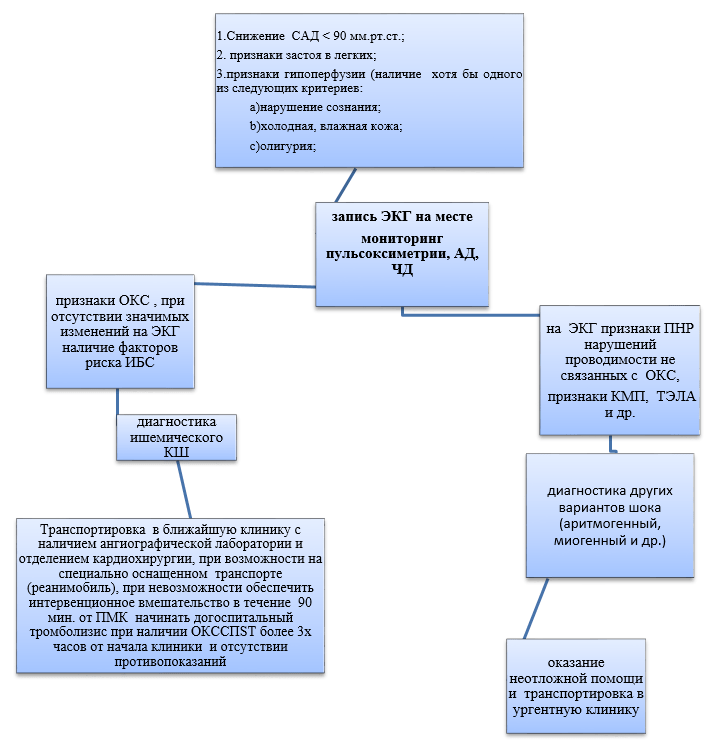
Пациент должен быть доставлен в центры, где работает круглосуточная интервенционная и кардиохирургическая служба с возможностью применения аппаратов вспомогательного кровообращения. При отсутствии такой возможности доставка в ближайшую ургентную клинику с наличием кардиореанимационного отделения.
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Диагностические мероприятия:
Определение диагностических критериев КШ:
1.снижение САД < 90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД ≥ 90 мм.рт.ст.;
2.признаки застоя в легких или повышение давления наполнения левого желудочка;
3.признаки гипоперфузии органов, по крайней мере, наличие одного из следующих критериев:
· нарушение сознания;
· холодная влажная кожа;
· олигурия;
· повышение сывороточного лактата плазмы > 2 ммоль/л (1,2).
Жалобы : возможны симптомы ОКС (подробно изложены в соответствующих протоколах) или признаки поражения сердца неишемического характера, наряду с появлением признаков острой гемодинамической несостоятельности и гипоперфузии: выраженная общая слабость, головокружение, «туман перед глазами», сердцебиение, ощущение перебоев в области сердца, удушье.
Прогностические критерии развития ишемического кардиогенного шока:
· возраст >65 лет,
· ЧСС выше 75 уд / мин,
· наличие в анамнезе сахарного диабета,
· анамнез инфаркта миокарда, АКШ,
· наличие признаков сердечной недостаточности при поступлении,
· ИМ передней локализации.
Физикальное обследование:
обращает внимание наличие признаков периферической гипоперфузии: серый цианоз или бледно-цианотичная, «мраморная», влажная кожа; акроцианоз; спавшиеся вены; холодные кисти и стопы; проба ногтевого ложа более 2с. (снижение скорости периферического кровотока). Нарушение сознания: заторможенность, спутанность, реже - возбуждение. Олигурия (снижение диуреза менее <0,5 мл/кг/ч). Снижение систолического артериального давления менее 90 мм.рт.ст.; снижение пульсового артериального давления до 20 мм.рт.ст. и ниже., снижение среднего АД менее 65 мм рт.ст. (формула расчета среднего АД = (2ДАД + САД)/3).
Перкуторно: расширение левой границы сердца, при аускультации тоны сердца глухие, аритмии, тахикардии, протодиастолический ритм галопа (патогномоничный симптом выраженной левожелудочковой недостаточности).
Дыхание поверхностное, учащенное. Наиболее тяжелое течение кардиогенного шока характеризуется развитием сердечной астмы и отека легких, появляется удушье, дыхание клокочущее, беспокоит кашель с отделением розовой пенистой мокроты. При перкуссии легких определяется притупление перкуторного звука в нижних отделах. Здесь же выслушиваются крепитация, мелкопузырчатые хрипы. При прогрессировании альвеолярного отека хрипы выслушиваются более, чем над 50% поверхности легких.
Инструментальные исследования:
.
· ЭКГ-диагностика - возможны признаки ОКС, пароксизмальных нарушений ритма, нарушений проводимости, признаки структурного поражения сердца, электролитных нарушений (см. соответствующие протоколы).
· Пульсоксиметрия
.
Диагностический алгоритм кардиогенного шока на догоспитальном этапе

При наличии клиники шока, развившимся без очевидной причины, необходимо заподозрить кардиогенный шок и снять стандартную ЭКГ.
Высокое диастолическое давление предполагает снижение сердечного выброса.
Пациент должен быть доставлен в центры, где работает круглосуточная интервенционная и кардиохирургическая служба с возможностью применения аппаратов вспомогательного кровообращения. При отсутствии такой возможности доставку в ближайшую ургентную клинику с наличием кардиореанимационного отделения.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии:
- снижение САД < 90 мм.рт.ст. в течение более 30 минут, среднего АД менее 65 мм рт.ст. в течение более 30 мин, либо необходимости применения вазопрессоров для поддержания САД ≥90 мм.рт.ст.;
- признаки застоя в легких или повышение давления наполнения левого желудочка;
- признаки гипоперфузии органов, по крайней мере, наличие одного из следующих критериев:
· нарушение сознания;
· холодная влажная кожа;
· олигурия;
· повышение сывороточного лактата плазмы > 2ммоль/л) (1,2).
Жалобы : возможны симптомы ОКС (подробно изложены в соответствующих протоколах) или признаки поражения сердца неишемического характера, наряду с этим появление признаков острой гемодинамической несостоятельности и гипоперфузии: выраженная общая слабость, головокружение, «туман перед глазами», сердцебиение, ощущение перебоев в области сердца, удушье.
Прогностические критерии развития ишемического кардиогенного шока:
· возраст >65 лет;
· ЧСС выше 75 уд / мин;
· наличие в анамнезе сахарного диабета;
· анамнез инфаркта миокарда, АКШ;
· наличие признаков сердечной недостаточности при поступлении;
· ИМ передней локализации.
Физикальное обследование
: Физикальное обследование: обращает внимание наличие признаков периферической гипоперфузии: серый цианоз или бледно-цианотичная, «мраморная», влажная кожа; акроцианоз; спавшиеся вены; холодные кисти и стопы; проба ногтевого ложа более 2с. (снижение скорости периферического кровотока). Нарушение сознания: заторможенность, спутанность, реже - возбуждение. Олигурия (снижение диуреза менее <0,5 мл/кг/ч). Снижение систолического артериального давления менее 90 мм.рт.ст.; снижение пульсового артериального давления до 20 мм.рт.ст. и ниже., снижение среднего АД менее 65 мм рт.ст. (формула расчета среднего АД = (2ДАД + САД)/3).
Перкуторно: расширение левой границы сердца, при аускультации тоны сердца глухие, аритмии, тахикардии, протодиастолический ритм галопа (патогномоничный симптом выраженной левожелудочковой недостаточности).
Дыхание поверхностное, учащенное. Наиболее тяжелое течение кардиогенного шока характеризуется развитием сердечной астмы и отека легких. Появляется удушье, дыхание клокочущее, беспокоит кашель с отделением розовой пенистой мокроты. При перкуссии легких определяется притупление перкуторного звука в нижних отделах. Здесь же выслушиваются крепитация, мелкопузырчатые хрипы. При прогрессировании альвеолярного отека хрипы выслушиваются более, чем над 50% поверхности легких.
Лабораторные критерии:
· повышение плазменного лактата (при отсутствии терапии эпинефрином) > 2 ммоль/л;
· повышение BNP или NT-proBNP>100 pg/mL, NT-proBNP>300 pg/mL, MR-pro ВNP>120 pg/mL;
· метаболический ацидоз (pH<7.35);
· повышение уровня креатинина в плазме крови;
· парциальное давление кислорода (РаО2) в артериальной крови <80 мм рт.ст. (<10,67 кПа), парциальное давление CO2 (PCO2) в артериальной крови> 45 мм ртутного столба (> 6 кПа).
Инструментальные критерии:
· Пульсоксиметрия - снижение сатурации кислорода (SaO2) <90%. Однако необходимо помнить, что нормальный показатель сатурации кислорода не исключает гипоксемию.
· Рентгенография легких - признаки левожелудочковой недостаточности.
· ЭКГ-диагностика - признаки ОКС, пароксизмальных нарушений ритма, нарушений проводимости, признаки структурного поражения сердца, электролитных нарушений (см. соответствующие протоколы).
· Катетеризация верхней полой вены для периодического или постоянного контроля насыщения венозной крови кислородом (ScvO2).
· Эхокардиография (трансторакальная и/или трансэзофагеальная) следует использовать для идентификации причины кардиогенного шока, для последующей гемодинамической оценки, а также для выявления и лечения осложнений.
· Экстренная коронарография с последующей коронарной реваскуляризацией с помощью ангиопластики или, в исключительных случаях АКШ, требуется при ишемическом кардиогенном шоке независимо от времени с момента возникновения боли.
Нет необходимости контролировать центральное венозное давление из-за ограничений в качестве маркера пред- и постнагрузки.
Диагностический алгоритм при развитии клиники КШ на стационарном этапе

Перечень основных диагностических мероприятий
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (мочевина, креатинин, АЛТ, АСТ, билирубин крови, калий, натрий);
· сахар крови;
· сердечные тропонины I или T;
· газы артериальной крови;
· плазменный лактат (при отсутствии терапии эпинефрином);
· BNP или NT-proBNP (при наличии возможностей).
Перечень дополнительных диагностических мероприятий:
· Тиреотропный гормон.
· Прокальцитонин.
· МНО.
· D-димер.
· При рефрактерном к эмпирической терапии кардиогенном шоке необходимо мониторировать показатели сердечного выброса, сатурации смешанной венозной крови (SvO2) и центральной венозной крови (ScvO2).
· Может быть выполнена катетеризация легочной артерии у пациентов с рефрактерным кардиогенным шоком и дисфункцией правого желудочка.
· Транспульмональная термодилюция и исследование показателей венозной (SvO2) и центральной (ScvO2) венозной сатурации могут быть выполнены при рефрактерном к начальной терапии кардиогенном шоке, обусловленном преимущественно правожелудочковой дисфункцией.
· Артериальная катетеризация может быть выполнена для контроля диастолического артериального давления, колебания давления во время сокращения желудочков.
· КТ с контрастированием или МСКТ для исключения ТЭЛА как причины шока.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Расслоение аорты |
- Болевой синдром -Артериальная гипотония |
- ЭКГ в 12 отведениях |
. Боль очень интенсивная, нередко имеющая волнообразный характер. . Начало молниеносное, чаще на фоне артериальной гипертензии или при физической либо эмоциональной нагрузке; наличие неврологической симптоматики. . Продолжительность боли от нескольких минут до нескольких дней. . Боль локализована в загрудинной области с иррадиацией вдоль позвоночника и по ходу ветвей аорты (к шее, ушам, спине, животу). . Отсутствие или снижение пульса |
| ТЭЛА |
- Болевой синдром -Артериальная гипотония |
- ЭКГ в 12 отведениях |
. Одышка или усиление хронической одышки (ЧДД больше 24 в мин) . Кашель, кровохарканье, шум трения плевры . Наличие факторов риска венозной тромбоэмболии |
| Вазовагальные синкопе |
-Артериальная гипотония - отсутствие сознания |
ЭКГ в 12 отведениях |
. обычно провоцируются страхом, стрессом или болью. .Наиболее распространены среди здоровых молодых людей |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Группы препаратов согласно АТХ, применяющиеся при лечении
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения
.
Немедикаментозное лечение:
не предусмотрено.
Медикаментозное лечение (см. приложение 1):
· Инфузия жидкости (NaCl или раствор Рингера>200мл/15-30мин) рекомендована как терапия первой линии при отсутствии признаков гиперволемии.
· Раствор Рингера
:
· Дофамин (ампулы 0,5% или 4%, 5 мл) инотропная доза дофамина - 3-5 мг/кг/мин; вазопрессорная доза >
Алгоритм лечебных действий при кардиогенном шоке на догоспитальном этапе.

1. При отсутствии признаков отека легких или перегрузки правого желудочка, необходимо осторожное восполнение объема жидкостью.
2. На догоспитальном этапе вазопрессором выбора является норадреналин.
3. Неинвазивная вентиляция легких проводится только при наличии клиники респираторного - дистресс синдрома.
4. Пациент должен быть доставлен в центры, где работает круглосуточная интервенционная и кардиохирургическая служба с возможностью применения аппаратов вспомогательного кровообращения. При отсутствии такой возможности доставка в ближайшую ургентную клинику с наличием кардиореанимационного отделения.
Другие виды лечения на догоспитальном этапе:
· оксигенотерапия -
< 90%);
· неинвазивная вентиляция легких -
проводится у пациентов с респираторным дистресс-синдромом (ЧД >25 в мин, SpO2 <90%);
· электроимпульсная терапия
Современные исследования не выявили эффективности приведения пациента в положение Тренделенбурга (горизонтальное положение с приподнятым ножным концом) для стабильного улучшения сердечного выброса и повышения артериального давления.
Показания для консультации специалистов на данном этапе не предусмотрено.
Профилактические мероприятия - поддержание основных гемодинамических параметров.
Мониторинг состояния пациента на догоспитальном этапе:
Неинвазивный мониторинг:
· пульсоксиметрия;
· измерение АД;
· измерение частоты дыхательных движений;
· оценка электрокардиограммы. ЭКГ должна быть записана на первой минуте контакта с пациентом и повторно — в машине скорой помощи.
· облегчение симптомов;
предотвращение повреждения сердца и почек.
Лечение (скорая помощь)
ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Медикаментозное лечение (см. Приложение1):
Инфузия жидкости (NaCl или раствор Рингера > .
· С инотропной целью (для повышения сердечного выброса) применяются добутамин и левосимендан (применение левосимендана особенно показано при развитии КШ у больных с ХСН, принимающих β-адреноблокаторы).Инфузиядобутамин проводится в дозе 2-20 мг/кг/мин. Левосимендан можно ввести в дозе 12 мкг/кг в течение 10 мин., затем инфузия 0,1 мг/кг/мин, со снижением дозы до 0,05 или увеличением при неэффективности до 0,2 мг/кг/мин. При этом важно, чтобы ЧСС не превышала 100 уд/мин. Если развивается тахикардия или нарушения сердечного ритма, дозы инотропов необходимо по возможности снизить.
· Вазопрессоры должны использоваться лишь при невозможности достижения целевых цифр САД и устранения симптомов гипоперфузии на фоне терапии инфузионными растворами и добутамином/левосименданом.
· Вазопрессором выбора должен быть норадреналин. Норадреналин вводится в дозе 0,2-1,0 мг/кг/мин.
· Петлевые диуретики - применяются осторожно при сочетании клиники кардиогенного шока с острой левожелудочковой недостаточностью, только на фоне нормализации цифр АД. Первоначальная доза болюса петлевого диуретика - 20-40 мг.
· Медикаментозное лечение в зависимости от причины КШ (ОКС, пароксизмальные нарушения ритма и др. состояния согласно протоколам, утвержденным ЭС МЗ РК).
Перечень основных лекарственных средств:
· Добутамин* (флакон 20 мл, 250 мг; ампулы 5% 5 (концентрат для вливаний).
· Норадреналина гидротартрат* (ампулы 0,2% 1 мл)
· Физиологический раствор 0.9% раствор 500 мл
· Раствор Рингера
Остальные основные лекарственные препараты смотрите в соответствующих протоколах диагностики и лечения, утвержденных ЭС МЗ РК (ОКС, пароксизмальные нарушения ритма и др. состояния)
Перечень дополнительных лекарственных средств
:
· Левосимендан (2,5 мг/мл, флакон 5 мл)
· Дофамин (ампулы 0,5% или 4%, 5 мл)инотропная доза дофамина - 3-5 мг/кг/мин; вазопрессорная доза >5 мг/кг/мин (только при отсутствии добутамина, так как согласно обновленным рекомендациям не рекомендуется к использованию при кардиогенном шоке .
· Адреналина гидрохлорид (ампулы 0,1% 1 мл) при неэффективности норадреналина. Вводится болюсно 1 мг в/в. во время реанимации, повторное введение каждые 3-5 мин. Инфузия 0.05-0.5 мг/кг/мин.
· Фуросемид - 2 мл (ампула) содержит 20 мг-при наличии клиники отека легких, после устранения тяжелой гипотензии.
· Морфин (раствор для инъекций в ампуле 1% по 1,0 мл) при наличии боли, возбуждения и выраженной одышки.
Остальные дополнительные лекарственные препараты см. в соответствующих протоколах диагностики и лечения, утвержденных ЭС МЗ РК (ОКС, пароксизмальные нарушения ритма и др. состояния).
Алгоритм лечебных действий при кардиогенном шоке на догопитальном этапе

При отсутствии признаков отека легких или перегрузки правого желудочка, необходимо осторожное восполнение объема жидкостью.
- На догоспитальном этапе вазопрессором выбора является норадреналин.
- Неинвазивная вентиляция легких проводится только при наличии клиники респираторного - дистресс синдрома.
- Пациент должен быть доставлен в центры, где работает круглосуточная интервенционная и кардиохирургическая служба с возможностью применения аппаратов вспомогательного кровообращения. При отсутствии такой возможности доставку в ближайшую ургентную клинику с наличием кардиореанимационного отделения.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения
Немедикаментозное лечение:
не предусмотрено.
Медикаментозное лечение
(см. Приложение 1.):
· Инфузия жидкости (NaCl или раствор Рингера>200 мл/15-30 мин) рекомендована как терапия первой линии при отсутствии признаков гиперволемии.
· С инотропной целью (для повышения сердечного выброса) применяются добутамин и левосимендан (применение левосимендана особенно показано при развитии КШ у больных с ХСН, принимающих β-адреноблокаторы). Инфузия добутамин проводится в дозе 2-20 мг/кг/мин. Левосимендан можно ввести в дозе 12 мкг/кг в течение 10 мин., затем инфузия 0,1 мг/кг/мин, со снижением дозы до 0,05 или увеличением при неэффективности до 0,2 мг/кг/мин. При этом важно, чтобы ЧСС не превышала 100 уд/мин. Если развивается тахикардия или нарушения сердечного ритма, дозы инотропов необходимо по возможности снизить.
· Вазопрессоры должны использоваться лишь при невозможности достижения целевых цифр САД и устранения симптомов гипоперфузии на фоне терапии инфузионными растворами и добутамином/левосименданом. Вазопрессором выбора должен быть норадреналин. Норадреналин вводится в дозе 0,2-1,0 мг/кг/мин.
· Петлевые диуретики - применяются осторожно при сочетании клиники кардиогенного шока с острой левожелудочковой недостаточностью, только на фоне нормализации цифр АД. Первоначальная доза болюса петлевого диуретика - 20-40 мг.
· Профилактика тромбоэмболических осложнений гепарином или другими антикоагулянтами при отсутствии противопоказаний.
· Медикаментозное лечение в зависимости от причины КШ (ОКС/ОИМ, пароксизмальные нарушения ритма и др. состояния согласно протоколам, утвержденным ЭС МЗ РК).
Перечень основных лекарственных средств:
· Добутамин* (флакон 20 мл, 250 мг; ампулы 5% 5 (концентрат для вливаний)
· Норадреналина гидротартрат* (ампулы 0,2% 1 мл)
· Физиологический раствор 0.9% раствор 500 мл
· Раствор Рингера
· Фондапаринукс (0,5мл 2,5 мг)
· Эноксапарин натрия (0,2 и 0,4 мл)
· НФГ (5000 МЕ)
Остальные основные лекарственные препараты см. в соответствующих протоколах диагностики и лечения, утвержденных ЭС МЗ РК (ОКС, пароксизмальные нарушения ритма и др. состояния)
Перечень дополнительных лекарственных средств
:
· Левосимендан (2,5 мг/мл, флакон 5 мл)
· Дофамин (ампулы 0,5% или 4%, 5 мл) инотропная доза дофамина - 3-5 мг/кг/мин; вазопрессорная доза >5 мг/кг/мин (только при отсутствии добутамина, так как согласно обновленным рекомендациям не рекомендуется к использованию при кардиогенном шоке .
· Адреналина гидрохлорид (ампулы 0,1% 1 мл) при неэффективности норадреналина. Вводится болюсно 1 мг в/в. во время реанимации, повторное введение каждые 3-5 мин. Инфузия 0.05-0.5 мг/кг/мин.
· Фуросемид - 2 мл (ампула) содержит 20 мг-при наличии клиники отека легких, после устранения тяжелой гипотензии.
· Морфин (раствор для инъекций в ампуле 1% по 1,0 мл) при наличии боли, возбуждения и выраженной одышки.
Остальные дополнительные лекарственные препараты см. в соответствующих протоколах диагностики и лечения, утвержденных ЭС МЗ РК (ОКС, пароксизмальные нарушения ритма и др. состояния)
Мониторирование артериального давления и сердечного выброса
в отделении интенсивной терапии при КШ
· Должно быть достигнуто среднее АД не менее 65 мм рт. ст. с помощью инотропного лечения или применения вазопрессоров или выше, если имеется анамнез артериальной гипертензии. Целевое среднее артериальное давление должно быть доведено до 65-70 мм. рт. ст., так как более высокие цифры не влияют на исход, кроме пациентов с анамнезом артериальной гипертензией.
· У пациента без брадикардии, низкое ДАД, как правило, связано с падением артериального тонуса и требует использования вазопрессоров или увеличения их дозировки, если среднее артериальное давление <65 мм. рт.
· При кардиогенном шоке для восстановления перфузионного давления следует использовать норадреналин.
· Эпинефрин может быть терапевтической альтернативой комбинации добутамина и норадреналина, но это связано с большим риском возникновения аритмии, тахикардии и гиперлактатемии.
· Добутамин при кардиогеном шоке следует использовать для лечения низкого сердечного выброса. Добутамин должны быть использован с минимально возможных доз, начиная с 2 мкг/кг/мин. Титрование должно быть основано на показателях сердечного индекса и сатурации венозной крови (SvO2). Допамин при кардиогенном шоке не должен использоваться.
· Ингибиторы фосфодиэстеразы или левосимендан не следует использовать как препараты первой линии. Тем не менее, эти классы лекарств, и в частности левосимендан могут улучшить гемодинамику больных с кардиогенным шоком, устойчивого к катехоламинам. Существует фармакологическое обоснование использования этой стратегии у пациентов при постоянном приеме бета-блокаторов. Перфузия ингибиторов фосфодиэстеразы или левосимендана улучшает гемодинамические показатели, однако, видимо, только левосимендан улучшает прогноз. При кардиогенном шоке, рефрактерном к катехоламинам необходимо рассмотреть вопрос об использовании вспомогательного кровообращения, а не увеличивать фармакологическую поддержку.
Диагностический и лечебный алгоритм ишемического кардиогенного шока на стационарном этапе.

Хирургическое вмешательство:
1. Экстренная реваскуляризации ЧКВ или АКШ рекомендуется при кардиогенном шоке, обусловленном ОКС независимо от времени появления клиники коронарного события.
2. При кардиогенном шоке, обусловленном наличием тяжелого аортального стеноза, вероятно проведение, вальвулопластики при необходимости, с применением ЭКМО.
3. Транскатетерная имплантация аортального клапана в настоящее время противопоказана пациентам с КШ.
4. При кардиогенном шоке, обусловленном тяжелой аортальной или митральной недостаточностью кардиохирургическое вмешательство должно быть проведено незамедлительно.
5. При кардиогенном шоке, обусловленном недостаточностью митрального клапана, внутриаортальная баллонная контрапульсация и вазоактивные/ инотропные препараты могут быть использованы для стабилизации состояния в ожидании операции, которая должна быть выполнена незамедлительно (<12 ч).
6. В случае развития межжелудочковых сообщений пациент должен быть переведен в экспертный центр для обсуждения оперативного лечения.
7. Можно использовать милринон или левосимендан как альтернатива добутамину в качестве терапии второй линии при кардиогенном шоке после операции на сердце. Левосимендан может быть использован в качестве терапии первой линии при КШ после коронарного шунтирования.
8. Левосимендан является единственным препаратом, для которого рандомизированное исследование показало значительное снижение смертности при лечении КШ после АКШ по сравнению с добутамином.
9. Можно использовать милринон в качестве терапии первой линии для инотропного эффекта при кардиогенном шоке, обусловленном правожелудочковой недостаточностью.
10. Можно использовать левосимендан в качестве терапии первой линии при кардиогенном шоке после хирургического вмешательства (слабое согласие).
Другие виды лечения:
- Оксигенотерапия —
в случае гипоксемии (насыщение артериальной крови кислородом (SаO2) < 90%).
- Неинвазивная вентиляция легких —
проводится у пациентов с респираторным дистресс-синдромом (ЧД > 25 в мин, SpO2 < 90%). Интубация рекомендуется, при выраженной дыхательной недостаточности с гипоксемией (РаО2< 60 мм рт.ст. (8,0 кПа), гиперкапнией (РаСО2 > 50 мм рт.ст. (6,65 кПа) и ацидозом (рН < 7,35), которое не может управляться неинвазивно.
- Электроимпульсная терапия
при наличии признаков пароксизмальных нарушений ритма (см. соответствующий протокол).
Современные исследования не выявили эффективности приведения пациента в положение Тренделенбурга (горизонтальное положение с приподнятым ножным концом) для стабильного улучшения сердечного выброса и повышения артериального давления.
1. Рутинное применение внутриаортальной баллонной контрпульсации при КШ не рекомендовано.
2. Методы вспомогательного кровообращения у пациентов с КШ могут быть использованы кратковременно, а показания к их применению определяются возрастом больного, его неврологическим статусом и наличием сопутствующей патологии.
3. При необходимости временной циркуляторной поддержки использование периферической экстракорпоральной мембранной оксигенации является предпочтительным.
4. Устройство Impella® 5.0 может быть использовано при лечении инфаркта миокарда, осложненного кардиогенным шоком, если хирургическая бригада имеет опыт его установки. В то же время, устройство Impella® 2.5 не рекомендуется для циркуляторной поддержки во время кардиогенного шока.
5. При транспортировке пациента с кардиогенным шоком в центр высокого уровня рекомендуется создание мобильного устройства циркулирующей поддержки установкой вено-артериального ЭКМО.
Рекомендации при КШ общего характера:
1. У больных с кардиогенным шоком и аритмией (фибрилляция предсердий), необходимо восстановление синусового ритма, или замедление сердечного ритма, если восстановление оказалось неэффективным.
2. При кардиогенном шоке антитромботические препараты следует использовать в обычной дозе, однако иметь в виду, что геморрагический риск это в ситуации выше. Единственным исключением является то, что антитромбоцитарные агенты, такие как клопидогрель или тикагрелор следует назначить только после исключения хирургических осложнений, т.е. не на догоспитальном этапе.
3. Нитровазодилататоры не должны использоваться при кардиогенном шоке.
4. При сочетании кардиогенного шока с отеком легких, возможно использование диуретиков.
5. Бета-блокаторы противопоказаны при кардиогенном шоке.
6. При ишемическом кардиогенном шоке уровень гемоглобина рекомендуется поддерживать на уровне около 100 г/л в острую фазу.
7. При не ишемическом генезе кардиогенного шока уровень гемоглобина может поддерживаться выше 80 г/л.
Особенности ведения пациентов с кардиогенным шоком, обусловленным применением кардиотоксических препаратов (6):
1. Знание механизма причины (гиповолемия, вазодилатация, снижение сократимости) имеет важное значение для выбора лечения. Экстренная эхокардиография является обязательной, с последующим непрерывным измерением сердечного выброса и SvO2.
2. Следует дифференцировать гипокинетический кардиогенный шок и вазоплегический (вазодилатационный). Последний, как правило, поддается лечению с использованием вазопрессорных препаратов (норадреналин) и увеличением объема. Возможность смешанных форм или вазоплегических форм прогрессирующих к гипокинезии не следует упускать из виду.
3. При наличии кардиотоксического воздействия при развитии шока, необходимо проведение экстренной эхокардиографии для выявления гипокинетического состояния.
4. При кардиогенном шоке, обусловленном кардиотоксическим эффектом лекарственных препаратов (блокаторы натриевых каналов, блокаторы кальция, бета-блокаторы) необходим перевод пациента в экспертный центр с опытом работы с ЭКМО, особенно если эхокардиография показывает гипокинетическое состояние. При рефрактерном или быстропрогрессирующем шоке, развившемся в центре без ЭКМО, необходимо использование мобильного устройства вспомогательного кровообращения. В идеале, ЭКМО должно быть выполнено до начала полиорганного повреждения (печень, почки, РДСС) и во всех случаях, до остановки сердца. Только изолированный вазоплегический шок не является показанием для ЭКМО.
5. Необходимо использование добутамина, норэпинефрина или использование эпинефрина, учитывая возможные побочные эффекты (лактоцидоз).
6. Возможно применение глюкагон(при токсическом воздействии бета-блокаторов), инсулинотерапии (при воздействии антагонистов кальция), липидной эмульсии (при кардиотоксическом эффекте местных жирорастворимых анестетиков) в комбинации с вазопрессоры/инотропы агентов.
7. Медикаментозное поддерживающее лечение не должно быть отсрочкой проведения ЭКМО при рефрактерном шоке.
8. Возможно введение молярного раствора бикарбоната натрия(в дозе от 100 до 250 мл до максимальной общей дозы 750 мл) при токсическом шоке с нарушением внутри желудочковой проводимости (широкий QRS комплекс), вместе с другими видами лечения.
Особенности ведения пациентов с КШ как осложнения терминальной стадии болезни сердца
1. Пациенты с тяжелой хронической болезнью сердца должны быть оценены на предмет приемлемости пересадки сердца.
2. ЭКМО рассматривается как терапия первой линии в случае прогрессирующего или рефрактерного шока (стойкий лактоацидоз, низкий сердечный выброс, высокие дозы катехоламинов, почечная и/или печеночная недостаточность) и остановки сердца у пациентов с хроническим тяжелым поражением сердца без каких-либо противопоказаний для трансплантации сердца.
3. При поступлении пациента с декомпенсированной сердечной недостаточностью в центр без циркуляторной поддержки кровообращения, необходимо использование циркуляторной поддержки мобильного блока для реализации венозно-артериального ЭКМО с последующим переводом пациента в экспертный центр.
Показания для консультации специалистов: кардиолог, интервенционный кардиолог, аритмолог, кардиохирург и др. специалисты по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
Пациенты с клиникой КШ находятся на лечении в реанимационных отделениях до полного купирования клиники шока.
Индикаторы эффективности лечения
Улучшение гемодинамических параметров и органной перфузии:
· достижение целевого среднего артериальное давление 65-70 мм.рт.ст;
· восстановление оксигенации;
· облегчение симптомов;
· предотвращение повреждения сердца и почек.
Дальнейшее ведение пациента, перенесшего КШ:
- После того, как острая фаза кардиогенного шока был купирована, должно быть назначено соответствующее пероральное лечение сердечной недостаточности под тщательным контролем.
- Сразу же после отмены вазопрессорных препаратов, должны быть назначены бета-блокаторы, ингибиторы ангиотензин-превращающего фермента/сартаны и антагонисты альдостерона для улучшения выживаемости за счет снижения риска аритмий и развития декомпенсации сердечной деятельности.
- После купирования шока, ведение пациента должно соответствовать последним рекомендациям по лечению хронической сердечной недостаточности. Лечение должно быть начато с минимальных доз после отмены вазопрессоров с постепенным увеличением до оптимальных доз. При плохой переносимости возможен возврат к вазопрессорам.
Медицинская реабилитация
реабилитационные мероприятия, предусмотренные в зависимости от причины КШ (инфаркт миокарда, миокардит, кардиомиопатии и др. (см. соответствующие протоколы).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИС УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ**
Показания для плановой госпитализации: нет
Показания для экстренной госпитализации:
клиника кардиогенного шока является показанием к экстренной госпитализации.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- Recommendations on pre-hospital and early hospital management of acute heart failure: a consensus paper from the Heart Failure Association of the European Society of Cardiology, the European Society of Emergency Medicine and the Society of Academic Emergency Medicine (2015). European Heart Journaldoi:10.1093/eurheartj/ehv066. 2.Managementofcardiogenicshock. European Heart Journal (2015)36, 1223–1230doi:10.1093/eurheartj/ehv051. 3.Cardiogenic Shock Complicating Myocardial Infarction: An Updated Review. British Journal of Medicine & Medical Research 3(3): 622-653, 2013. 4.Current Concepts and New Trends in the Treatment of Cardiogenic Shock Complicating Acute Myocardial InfarctionThe Journal of Critical Care Medicine 2015;1(1):5-10. 5.2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction:A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. 6.Experts’ recommendations for the management of adult patients withcardiogenicshock. Levyetal.AnnalsofIntensiveCare (2015) 5:17 7.Shammas, A. & Clark, A. (2007).Trendelenburg Positioning to Treat Acute Hypotension: Helpful or Harmful? ClinicalNurseSpecialist. 21(4), 181-188. PMID: 17622805 8.2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). European Heart Journaldoi:10.1093/eurheartj/ehw128.
Информация
Сокращения, используемые в протоколе
| АГЛ | ангиографическая лаборатория |
| АД | артериальное давление |
| АКШ | аорто-коронарное шунтирование |
| ВАБК | внутриаортальная баллонная контрпульсация |
| ДАД | диастолическое артериальное давление |
| ИБС | ишемическая болезнь сердца |
| ИМ | инфаркт миокарда |
| КМП | кардиомиопатии |
| КОС | кислотно-основное состояние |
| КШ | кардиогенный шок |
| ОИМ | острый инфаркт миокарда |
| ОКС | острый коронарный синдром |
| ПМК | первый медицинский контакт |
| ПНР | пароксизмальные нарушения ритма |
| САД | систолическое артериальное давление |
| ТЭЛА | тромбоэмболия легочной артерии |
| ХСН | хроническая сердечная недостаточность |
| ЧД | частота дыхания |
| ЧКВ | чрескожное вмешательство |
| ЧСС | частота сердечных сокращений |
| ЭИТ | электроимпульсная терапия |
| ЭКГ | электрокардиография |
| ЭКМО | экстракорпоральная мембранная оксигенация |
Список разработчиков протокола:
1) Жусупова Гульнар Каирбековна - доктор медицинских наук, АО «Медицинский университет Астана» заведующая кафедрой внутренних болезней факультета непрерывного профессионального развития и дополнительного образования.
2) Абсеитова Сауле Раимбековна - доктор медицинских наук, ассоциированный профессор, АО «Национальный научный медицинский центр» главный научный сотрудник, главный внештатный кардиолог МЗСР РК.
3) Загоруля Наталья Леонидовна - АО «Медицинский университет Астана» магистр медицинских наук, ассистент кафедры внутренних болезней №2.
4) Юхневич Екатерина Александровна - магистр медицинских наук, PhD, РГП на ПХВ «Карагандинский государственный медицинский университет», врач клинический фармаколог, ассистент кафедры клинической фармакологии и доказательной медицины.
Конфликт интересов: отсутствует.
Список рецензентов:
- Капышев Т. С. - заведующий отделением реаниматологии и интенсивной терапии АО «Национальный научный кардиохирургический центр».
- Лесбеков Т.Д. - заведующий отделением кардиохирургии 1 АО «Национальный научный кардиохирургический центр».
- Арипов М.А. - заведующий отделением интервенционной кардиологии АО «Национальный научный кардиохирургический центр».
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Выбор медикаментозного лечения у пациентов с ОСН/КШ и ОКС после исходной терапии а

Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Кардиогенный шок – это тяжелое осложнение заболеваний сердечно-сосудистой системы, сопровождающееся нарушением сократительной способности сердечной мышцы и падением артериального давления. Как правило, кардиогенный шок развивается у больного на фоне тяжелой сердечной недостаточности, к которой приводят своевременно не вылеченные болезни сердца и коронарных сосудов.
Данное состояние провоцирует резкий дефицит кислорода во всех органах и тканях, что вызывает нарушение кровообращения, угнетение сознания и летальный исход, если пострадавшему не будет своевременно оказана неотложная помощь.
Причины кардиогенного шока в большинстве случаев обусловлены закупоркой крупных ветвей легочной артерии кровяными сгустками, которые препятствуют полноценному кровообращению и вызывают тяжелую гипоксию органов.
К такому состоянию приводят:
- острый инфаркт миокарда;
- стеноз митрального клапана в острой форме;
- гипертрофическая кардиомиопатия в тяжелой форме;
- нарушения сердечного ритма;
- геморрагический шок (возникает при переливании не подходящей по группе или резусу крови);
- перикардит сдавливающего типа;
- разрыв перегородки между желудочками;
- септический шок, который спровоцировал нарушение работы миокарда;
- напряженный пневмоторакс;
- расслаивающаяся аневризма аорты или ее разрыв;
- выраженная тромбоэмболия легочной артерии;
- тампонада сердца.

Сердечный приступ — неотложная помощь в приоритете
Механизм развития кардиогенного шока
Для того, чтобы понять, что такое кардиогенный шок важно понимать механизм развития патологии, их несколько:
- Уменьшение сократительной способности миокарда – когда случается инфаркт (некроз определенного участка сердечной мышцы) сердце не может полноценно перекачивать кровь, что приводит к резкому снижению кровяного давления (артериального). На фоне этого от гипоксии первыми начинают страдать головной мозг и почки, развивается острая задержка мочи, пострадавший теряет сознание. Из-за угнетения дыхания и кислородного голодания развивается метаболический ацидоз, органы и системы резко прекращают нормально функционировать и наступает смерть.
- Развитие аритмического шока (брадисистолического или тахисистолического) – данная форма шока развивается на фоне пароксизмальной тахикардии или выраженной брадикардии с полной атриовентрикулярной блокадой. Под влиянием нарушения сократительной способности желудочков и снижения артериального давления (около 80/20 мм рт ст) развивается тяжелое изменение гемодинамики.
- Тампонада сердца с развитием кардиогенного шока – диагностируется при разрыве межжелудочковой перегородки. При данной патологии кровь в желудочках смешивается, что приводит к невозможности сокращения сердечной мышцы. Артериальное давление резко падает, нарастают явления гипоксии в жизненно важных органах, больной впадает в коматозное состояние и может умереть при отсутствии адекватной помощи.
- Массивная тромбоэмболия, которая приводит к кардиогенному шоку – данная форма шока развивается при полном закупоривании просвета легочной артерии кровяными сгустками. При этом кровь перестает поступать в левый желудочек. Это приводит к резкому снижению артериального давления, нарастающей гипоксии и смерти больного.
Классификация кардиогенного шока

В таблице представлены 4 формы кардиогенного шока:
| Форма патологии | Чем характеризуется? |
| Истинный кардиогенный шок | Сопровождается резким нарушением сократительной функции миокарда, снижением диуреза, метаболическим ацидозом, гипотонией и выраженным кислородным голоданием. Как осложнение часто развивается кардиогенный отек легких лечение которого требует реанимационных действий |
| Рефлекторный | Спровоцирован рефлекторным воздействием болевого синдрома на сократительную функцию миокарда. Характеризуется выраженной брадикардией (урежением сердцебиения ниже 60 уд/мин), снижением артериального давления. При этом нарушения микроциркуляции и метаболический ацидоз не развиваются |
| Аритмический | Развивается на фоне выраженной тахикардии или брадикардии и проходит после медикаментозного устранения аритмии |
| Ареактивный | Развивается внезапно, протекает очень тяжело и в большинстве случаев приводит к летальному исходу, несмотря на все предпринятые лечебные меры |
Клинические признаки кардиогенного шока

На начальном этапе клинические проявления кардиогенного шока зависят от причины развития этого состояния:
- если кардиогенный шок обусловлен острым инфарктом миокарда, то первым симптомом данного осложнения будет сильная боль за грудиной и панический страх смерти;
- при нарушениях сердечного ритма по типу тахикардии или брадикардии на фоне развития осложнений больной будет жаловаться на боли в области сердца и ощутимые перебои в работе сердечной мышцы (то сердцебиение замедляется, то резко усиливается);
- при закупорке легочной артерии тромбами клинические симптомы кардиогенного шока проявляются в виде выраженной одышки.
На фоне резкого снижения артериального давления появляются сосудистые признаки кардиогенного шока:
- выступание холодного пота;
- резкая бледность кожи и синюшность губ;
- выраженная беспокойство, сменяющееся внезапной слабостью и заторможенностью;
- набухание вен на шее;
- одышка;
- сильный страх смерти;
- при тромбоэмболии легочной артерии у больного развивается мраморность кожи грудной клетки, шеи, головы.
Важно! При появлении подобных симптомов следует действовать очень быстро, так как прогрессирование клиники приводит к полной остановке дыхания, угнетению сознания и смерти.

Врач кардиолог оценивает тяжесть кардиогенного шока по нескольким показателям:
- параметрам артериального давления;
- продолжительности шокового состояния – момент от начала первых симптомов кардиогенного шока до обращения за медицинской помощью;
- выраженности олигурии.
В кардиологии выделяют 3 степени кардиогенного шока:
| Степень кардиогенного шока | Чем характеризуется? |
| Первая | От момента появления первых симптомов шокового состояния прошло не более 3 часов, показатели артериального давления не ниже 90/50 мм рт ст. у больного присутствуют признаки сердечной недостаточности в легкой форме. При своевременном оказании медицинской помощи пациент хорошо реагирует на медикаментозное лечение и шок купируется в течение 40-60 минут |
| Вторая | Шок длится более 5 часов, показатели артериального давления ниже 80/50 мм рт ст, у больного выраженные признаки сердечной недостаточности, он плохо реагирует на медикаментозные препараты |
| Третья | Шок продолжается более 10 часов, артериальное давление 20/0 мм рт ст или не определяется вообще, ярко выражены симптомы сердечной недостаточности. У большинства пациентов развивается отек легких кардиогенный |
Диагностика

При появлении сильных болей за грудиной и страха смерти у пациента важно дифференцировать кардиогенный шок от инфаркта миокарда, аневризмы аорты и других патологических состояний.
Критериями для постановки диагноза являются:
- падение систолического давления до 90-80 мм рт ст;
- снижение диастолического давления до 40-20 мм рт ст;
- резкое уменьшение количества выделяемой мочи или полная анурия;
- сильное психическое возбуждение больного, которое внезапно сменяется апатией и заторможенностью;
- наличие признаков нарушения кровообращения в периферических сосудах – бледность кожи, синюшность губ, мраморность кожи, выступание холодного пота, похолодание конечностей, нитевидный пульс;
- спадание вен нижних конечностей.
Подтвердить диагноз и оценить критерии кардиогенного шока помогут ЭКГ, Эхо-КГ, ангиография.
Помощь при кардиогенном шоке
При появлении первых симптомов кардиогенного шока следует немедленно вызвать кардиологическую бригаду скорой помощи и приступать к оказанию доврачебных спасательных мер.
Неотложная помощь при кардиогенном шоке до приезда скорой заключается в следующем:
- успокоить больного;
- уложить его в постель и приподнять нижние конечности чуть выше уровня головы – таким образом, вы предупредите стремительное снижение давления;
- напоить сладким теплым чаем;
- обеспечить доступ свежего воздуха;
- расстегнуть пуговицы и избавиться от стесняющей грудную клетку одежды.
Важно! Больной может находиться в сильном возбуждении, вскакивать, порываться бежать, поэтому крайне важно не давать ему ходить – это предопределяет дальнейший прогноз.
Первая помощь при кардиогенном шоке по приезду бригады скорой помощи заключается в следующих действиях:
- оксигенотерапия – пациенту через маску подают увлажненный кислород. Маску не убирают до приезда в стационар, после чего больного подключают к реанимационным аппаратам и мониторят его состояние круглосуточно.
- Наркотические анальгетики – для купирования выраженного болевого синдрома пациенту вводят Морфин или Промедол.
- С целью стабилизации показателей артериального давления внутривенно вводится раствор Реополиглюкина и плазмозаменители.
- Для разжижения крови и предупреждения образования тромбов в просвете коронарных сосудов вводят Гепарин.
- Для усиления сократительной функции сердечной мышцы вводят растворы Адреналина, Норадреналина, Нитропруссида натрия, Добутамина.

Уже в стационаре больному проводится интенсивная терапия:
- для нормализации трофики миокарда внутривенно капельно вливают растворы глюкозы с инсулином;
- для течения сердечной аритмии в раствор поляризующей смеси добавляют Мезатон, Лидокаин или Панангин;
- для устранения явлений ацидоза на фоне выраженной гипоксии органов и тканей больному внутривенно капельно вводятся растворы гидрокарбоната натрия – это поможет стабилизировать кислотно-щелочной баланс крови;
- при развитии атриовентрикулярной блокады начинают вводить Преднизолон, Эфедрин и дополнительно под язык дают таблетку Изадрина.
Помимо медикаментозного лечения пациенту устанавливают мочевой катетер, чтобы определить количество отделяемой мочи в сутки и обязательно подключают к кардиомонитору, который будет регулярно замерять параметры пульса и артериального давления.

Хирургическое лечение
При неэффективности медикаментозной терапии пациенту с кардиогенным шоком проводят хирургическое лечение:
- баллонная внутриаортальная контрпульсация – во время диастолы сердца специальным баллончиком в аорту нагнетается кровь, что способствует увеличению коронарного кровотока.
- Чрескожная коронарная транслюминарная ангиопластика – прокалывают артерию и через это отверстие восстанавливают проходимость коронарных сосудов. Данная методика лечения эффективна только в том случае, если с момента появления признаков острого инфаркта миокарда прошло не более 7 часов.
Пациенты, которым поставлен диагноз кардиогенный шок, остаются в палате интенсивной терапии до момента стабилизации состояния и минования кризиса, после чего при благоприятном прогнозе их переводят в кардиологическое отделение, где продолжают лечение.
Развитие данного осложнения – это не всегда смертный приговор для больного. Очень важно своевременно вызвать скорую помощь и купировать болевой синдром.
Одним из наиболее частых и опасных осложнений инфаркта миокарда является кардиогенный шок. Это сложное состояние больного, которое в 90% случаях заканчивается летальным исходом. Чтобы избежать этого, важно правильно диагностировать состояние и оказать неотложную помощь.
Что это такое и как часто наблюдается?
Крайняя фаза острой недостаточности кровообращения называется кардиогенным шоком. В этом состоянии сердце больного не выполняет главную функцию – не обеспечивает все органы и системы организма кровью. Как правило, это крайне опасный результат острого инфаркта миокарда. При этом специалисты приводят следующие статистические данные:
- в 50% шоковое состояние развивается в 1-2 сутки инфаркта миокарда, в 10% – на догоспитальной стадии, а в 90% – на стационаре;
- если инфаркт миокарда с Q зубцом или подъемом ST сегмента, шоковое состояние наблюдается в 7% случаев, причем спустя 5 часов с момента проявления симптомов болезни;
- если инфаркт миокарда без Q зубца, шоковое состояние развивается до 3% случаев, причем спустя 75 часов.
Чтобы снизить вероятность развития шокового состояния, проводится тромболитическая терапия, при которой восстанавливается кровоток в сосудах благодаря лизису тромба внутри сосудистого русла. Несмотря на это, к сожалению, вероятность летального исхода велика – на стационаре смертность наблюдается в 58-73% случаях.
Причины
Выделяют две группы причин, которые могут привести к кардиогенному шоку, – внутренние (проблемы внутри сердца) или внешние (проблемы в сосудах и оболочках, обволакивающих сердце). Рассмотрим каждую группу отдельно:
Внутренние
Спровоцировать кардиогенный шок способны такие внешние причины:
- острая форма инфаркта миокарда левого желудка, которой характерен длительно некупированный болевой синдром и обширный участок некроза, провоцирующий развитие слабости сердца;
Если ишемия распространяется на правый желудок, это приводит к значительному усугублению шока.
- аритмия пароксизмальных видов, которой характерна высокая частота импульсов при фибрилляции миокарда желудков;
- блокировка сердца по причине невозможности проведения импульсов, которые синусовой узел должен подавать желудкам.
Внешние
Ряд внешних причин, приводящих к кардиогенному шоку, выглядит следующим образом:
- повреждается или воспаляется перикардиальная сумка (полость, где расположено сердце), что приводит к сдавливанию мышцы сердца в результате скопления крови или воспалительного экссудата;
- разрываются легкие, и в плевральную полость проникает воздух, что называется пневмотораксом и приводит к сдавливанию перикардиальной сумки, а последствия такие же, как и в ранее приведенном случае;
- развивается тромбоэмболия крупного ствола легочной артерии, что приводит к нарушению кровообращения через малый круг, блокировке работы правого желудка и тканевой кислородной недостаточности.

Симптомы кардиогенного шока
Признаки, указывающие на кардиогенный шок, свидетельствуют о нарушении циркуляции крови и внешне проявляются такими способами:
- кожа бледнеет, а лицо и губы становятся сероватого или синюшного оттенка;
- выделяется холодный липкий пот;
- наблюдается патологически низкая температура – гипотермия;
- холодеют руки и стопы;
- нарушается или затормаживается сознание, причем возможно кратковременное возбуждение.
Помимо внешних проявлений, кардиогенному шоку характерны такие клинические признаки:
- критически уменьшается артериальное давление: у больных с выраженной артериальной гипотензией показатель систолического давления составляет ниже 80 мм рт. ст., а с гипертензией – ниже 30 мм рт. ст.;
- давление заклинивания легочных капилляров превышает 20 мм рт. ст.;
- повышается наполнение левого желудочка – от 18 мм рт. ст. и более;
- снижается сердечный выброс – показатель сердечного индекса не превышает 2-2,5 м/мин/м2;
- пульсовое давление падает до 30 мм рт. ст. и ниже;
- шоковый индекс превышает 0,8 (это показатель соотношения частоты сердечных сокращений и систолического давления, который в норме составляет 0,6-0,7, а при шоке может подняться даже до 1,5);
- падение давления и спазмы сосудов приводят к малому выделению мочи (менее 20 мл/ч) – олигурии, причем возможна полная анурия (прекращение поступления мочи в мочевой пузырь).
Классификация и виды
Шоковое состояние классифицируется на различные виды, основными среди которых являются следующие:
Рефлекторный
Происходят такие явления:
- Нарушается физиологический баланс между тонусом двух отделов вегетативной нервной системы – симпатическим и парасимпатическим.
- Центральная нервная система получает ноцицептивную импульсацию.
В результате таких явлений возникает стрессовая ситуация, которая приводит к недостаточному компенсаторному повышению сосудистого сопротивления – рефлекторному кардиогенному шоку.
Такой форме характерно развитие коллапса или резкой артериальной гипотензии, если больной перенес инфаркт миокарда при некупированном болевом синдроме. Коллаптоидное состояние проявляться яркими симптомами:
- бледный кожный покров;
- повышенная потливость;
- низкое артериальное давление;
- учащение частоты сердечных сокращений;
- малое наполнение пульса.
Рефлекторный шок имеет непродолжительный характер и благодаря адекватному обезболиванию быстро подается купированию. Чтобы восстановить центральную гемодинамику, вводятся небольшие вазопрессорные препараты.
Аритмический
Развивается пароксизмальная тахиаритмия или брадикардия, что приводит к гемодинамическим нарушениям и кардиогенному шоку. Отмечаются нарушения сердечного ритма или ее проводимости, что становится причиной выраженного расстройства центральной гемодинамики.

Симптомы шока исчезнут после того, как нарушения будут купированы, а синусовой ритм – восстановлен, поскольку это приведет к быстрой нормализации наносной функции сердца.
Истинный
Случается обширное поражение миокарда – некроз поражает от 40% массы миокарда левого желудка. Это является причиной резкого снижения насосной функции сердца. Часто такие больные страдают от гипокинетического типа гемодинамики, при котором часто проявляются симптомы отека легких.
Точные признаки зависят от давления заклинивания легочных капилляров:
- 18 мм рт. ст. – застойные проявления в легких;
- от 18 до 25 мм рт. ст. – умеренные проявления отека легких;
- от 25 до 30 мм рт. ст. – ярко выраженные клинические проявления;
- от 30 мм рт. ст. – весь комплекс клинических проявлений отека легких.
Как правило, признаки истинного кардиогенного шока выявляются спустя 2-3 часа после того как случился инфаркт миокарда.
Ареактивный
Данная форма шока аналогична с истинной формой за тем исключением, что сопровождается более выраженными патогенетическими факторами, которые имеют продолжительный характер. При таком шоке на организм не производят воздействие какие-либо лечебные мероприятия, поэтому он и называется ареактивным.
Разрыв миокарда
Инфаркт миокарда сопровождается внутренними и наружными разрывами миокарда, что сопровождается следующей клинической картиной:
- изливающая кровь раздражает рецепторы перикарда, что проводит к резкому рефлекторному падению артериального давления (коллапсу);
- если случился наружный разрыв, тампонады сердца препятствуют сокращению сердца;
- если случился внутренний разрыв, определенные отделы сердца получают резко выраженную перегрузку;
- падает сократительная функция миокарда.
Меры диагностики
Распознается осложнение по клиническим признакам, в том числе по шоковому индексу. Помимо этого, могут проводиться следующие методы обследования:
- электрокардиография для выявления локализации и стадии инфаркта или ишемии, а также обширности и глубины повреждений;
- эхокардиография – УЗИ сердца, при котором оценивается фракция выброса, а также оценивается степень понижения сократительной возможности миокарда;
- ангиография – контрастное рентгенологическое исследование кровеносных сосудов (рентгеноконтрастный метод).
Алгоритм неотложной помощи при кардиогенном шоке
Если у больного наблюдаются симптомы кардиогенного шока, до момента приезда работников скорой медицинской помощи необходимо провести следующие действия:
- Уложить больного на спину и приподнять его ноги (например, уложить на подушку), чтобы обеспечить лучший приток артериальной крови к сердцу:

- Вызвать бригаду реанимации, описав состояние больного (важно уделить внимание всем деталям).
- Проветрить помещение, освободить больного от тесной одежды или использовать кислородную подушку. Все эти меры необходимы для того, чтобы больной получил свободный доступ воздуха.
- Использовать ненаркотические анальгетики для обезболивания. Например, такими препаратами является Кеторол, Баралгин и Трамал.
- Проверить артериальное давление больного, если имеется тонометр.
- Если имеются симптомы клинической смерти, осуществить реанимационные мероприятия в виде непрямого массажа сердца и искусственного дыхания.
- Передать больного медицинским работникам и описать его состояние.
Далее первую неотложную помощь уже оказывают медработники. При тяжелой форме кардиогенного шока транспортировка человека невозможна. Предпринимают все меры, чтобы вывести его из критического состояния – стабилизируют частоту сердечных сокращений и артериальное давление. Когда состояние больного нормализуется, его транспортируют на специальной реанимационной машине в отделение интенсивной терапии.
Медработники могут выполнить следующие действия:
- ввести наркотические анальгетики, каковыми являются Морфин, Промедол, Фентанил, Дроперидол;
- внутривенно ввести 1% раствор Мезатона и вместе с тем подкожно или внутримышечно Кордиамин, 10% раствор кофеина или 5% раствор эфедрина (препараты, возможно, потребуется вводить через каждые 2 часа);
- назначить капельное внутривенное вливание 0,2% раствора норадреналина;
- прописать закись азота для снятия болевого приступа;
- провести кислородотерапию;
- ввести Атропин или Эфедрин в случае брадикардии или блокады сердца;
- ввести внутривенно 1% раствор Лидокаина в случае желудочковой экстрасистолии;
- провести электрическую стимуляцию в случае блокады сердца, а если же диагностирована желудочковая пароксизмальная тахикардия или фибрилляция желудков – электрическую дефибрилляцию сердца;
- подключить больного к аппарату искусственной вентиляции легких (если дыхание остановилось или отмечается выраженная одышка – от 40 в минуту);
- провести оперативное вмешательство, если шок вызван ранением и тампонадой, при этом возможно применение обезболивающих и сердечных гликозидов (операция проводится спустя 4-8 часов с момента начала инфаркта, восстанавливает проходимость венечных артерий, сохраняется миокард и прерывает порочный круг развития шока).

Жизнь больного зависит от быстрого оказания первой медицинской помощи, направленной на снятие болевого синдрома, который и вызывает шоковое состояние.
Дальнейшее лечение определяется в зависимости от причины шока и проводится под наблюдением реаниматолога. Если всё в порядке, больного переводят в общую палату.
Профилактические меры
Чтобы не допустить развития кардиогенного шока, необходимо придерживаться таких советов:
- своевременно и адекватно лечить любые сердечные-сосудистые заболевания – , миокард, инфаркт миокарда и проч.
- правильно питаться;
- следовать схеме труда и отдыха;
- отказаться от вредных привычек;
- заниматься умеренными физическими нагрузками;
- бороться со стрессовыми состояниями.
Кардиогенный шок у детей
Такая форма шока не характерна в детском возрасте, но может наблюдаться в связи с нарушением сократительной функции миокарда. Как правило, такое состояние сопровождается признаками недостаточности правого или левого желудка, поскольку детям чаще характерно развитие сердечной недостаточности при врожденном пороке сердца или миокарда.
В таком состоянии у ребенка регистрируют снижение вольтажа на ЭКГ и изменение интервала ST и зубца T, а также признаки кардиомегалии на грудной клетке по результатам рентгенографии.
Чтобы спасти больного, нужно выполнить действия по неотложной помощи по ранее приведенному алгоритму для взрослых. Далее медработники проводят терапию для увеличения сократимости миокарда, для чего вводятся инотропные препараты.
Итак, частым продолжением инфаркта миокарда является кардиогенный шок. Такое состояние может привести к летальному исходу, поэтому больному требуется оказать правильную неотложную помощь для нормализации его сердечного ритма и усиления сократительной способности миокарда.
Пожалуй, самым частым и грозным осложнением ) является кардиогенный шок, который включает несколько разновидностей. Возникающее внезапно тяжелое состояние в 90% случаев заканчивается смертельным исходом. Перспектива пожить еще у больного появляются лишь тогда, когда в момент развития болезни, он находится в руках врача . А лучше – целой реанимационной бригады, имеющей в своем арсенале все необходимые медикаменты, аппаратуру и приспособления для возвращения человека с «того света». Однако даже при наличии всех этих средств, шансы на спасение очень малы . Но надежда умирает последней, поэтому врачи до последнего борются за жизнь больного и в иных случаях достигают желаемого успеха.
Кардиогенный шок и причины его возникновения
Кардиогенный шок, проявляющийся острой артериальной , которая иногда достигает крайней степени, является сложным, часто неуправляемым состоянием, развивающимся в результате «синдрома малого сердечного выброса» (так характеризуют острую недостаточность сократительной функции миокарда).
Наиболее непредсказуемым периодом времени в плане возникновения осложнений острого распространенного инфаркта миокарда являются первые часы заболевания, ведь именно тогда в любой момент инфаркт миокарда может обернуться кардиогенным шоком, который обычно протекает в сопровождении следующих клинических симптомов:
- Расстройства микроциркуляции и центральной гемодинамики;
- Кислотно-щелочного дисбаланса;
- Сдвига водно-электролитного состояния организма;
- Изменения нейрогуморальных и нервно-рефлекторных механизмов регуляции;
- Нарушения клеточного метаболизма.
Кроме возникновения кардиогенного шока при инфаркте миокарда, существуют и другие причины развития этого грозного состояния, к которым относятся:
- Первичные нарушения насосной функции левого желудочка ( различного происхождения, );
- Нарушения наполнения полостей сердца, что происходит при , или внутрисердечных тромбах, ;
- любой этиологии.
Рисунок: причины кардиогенного шока в процентном соотношении

Формы кардиогенного шока
Классификация кардиогенного шока основана на выделении степеней тяжести (I, II, III – в зависимости от клиники, ЧСС, уровня АД, диуреза, длительности шока) и видов гипотензивного синдрома, которые можно представить следующим образом:
- Рефлекторный шок (синдром гипотензии-), который развивается на фоне сильных болевых ощущений, некоторые специалисты собственно шоком не считают, поскольку он легко купируется эффективными методами, а в основе падения артериального давления лежат рефлекторные влияния пораженного участка миокарда;
- Аритмический шок , при котором артериальная гипотензия обусловлена малым сердечным выбросом и связана с или . Аритмический шок представлен двумя формами: преобладающей тахисистолической и особенно неблагоприятной – брадисистолической, возникающей на фоне (АВ) в раннем периоде ИМ;
- Истинный кардиогенный шок , дающий летальность около 100%, так как механизмы его развития приводят к необратимым изменениям, несовместимым с жизнью;
- Ареактивный шок по патогенезу является аналогом истинного кардиогенного шока, но несколько отличается большей выраженностью патогенетических факторов, а, следовательно, и особой тяжестью течения ;
- Шок из-за разрыва миокарда , который сопровождается рефлекторным падением АД, тампонадой сердца (кровь изливается в полость перикарда и создает препятствия сердечным сокращениям), перегрузкой левых отделов сердца и падением сократительной функции сердечной мышцы.

Таким образом, можно выделить общепринятые клинические критерии шока при инфаркте миокарда и представить их в следующем виде:
- Снижение систолического ниже допустимого уровня 80 мм рт. ст. (для страдающих артериальной гипертензией – ниже 90 мм рт. ст.);
- Диурез менее 20мл/ч (олигурия);
- Бледность кожных покровов;
- Потеря сознания.
Однако о тяжести состояния пациента, у которого развился кардиогенный шок, можно судить скорее по длительности шока и реакции больного на введение прессорных аминов, чем по уровню артериальной гипотензии. Если длительность шокового состояния превышает 5-6 часов, не купируется лекарственными препаратами, а сам шок сочетается с аритмиями и отеком легких, такой шок называют ареактивным .
Патогенетические механизмы возникновения кардиогенного шока
Ведущая роль в патогенезе кардиогенного шока принадлежит снижению сократительной способности сердечной мышцы и рефлекторным влияниям из зоны поражения. Последовательность изменений в левом отделе можно представить следующим образом:
- Уменьшенный систолический выброс включает каскад приспособительных и компенсаторных механизмов;
- Усиленная продукция катехоламинов приводит к генерализованному сужению сосудов, особенно, артериальных;
- Генерализованный спазм артериол, в свою очередь, вызывает повышение общего периферического сопротивления и способствует централизации кровотока;
- Централизация кровотока создает условия для увеличения объема циркулирующей крови в малом круге кровообращения и дает дополнительную нагрузку на левый желудочек, вызывая его поражение;
- Повышенное конечное диастолическое давление в левом желудочке приводит к развитию левожелудочковой сердечной недостаточности .
Бассейн микроциркуляции при кардиогенном шоке также подвергается значительным изменениям, обусловленным артериоло-венозным шунтированием:
- Капиллярное русло обедняется;
- Развивается метаболический ацидоз;
- Наблюдаются выраженные дистрофические, некробиотические и некротические изменения в тканях и органах (некрозы в печени и почках);
- Повышается проницаемость капилляров, за счет чего происходит массивный выход плазмы из кровяного русла (плазморрагия), объем которой в циркулирующей крови, естественно, падает;
- Плазморрагии приводят к повышению (соотношение между плазмой и красной кровью) и уменьшению притока крови к сердечным полостям;
- Кровенаполнение коронарных артерий снижается.
Происходящие в зоне микроциркуляции события неизбежно приводят к формированию новых участков ишемии с развитием в них дистрофических и некротических процессов.
Кардиогенный шок, как правило, отличается стремительным течением и быстро захватывает весь организм. За счет расстройств эритроцитарного и тромбоцитарного гомеостаза начинается микрополисвертывание крови в других органах:
- В почках с развитием анурии и острой почечной недостаточности – в итоге;
- В легких с формированием синдрома дыхательных расстройств (отек легких);
- В головном мозге с отеком его и развитием мозговой комы .
В результате этих обстоятельств начинает расходоваться фибрин, который идет на образование микротромбов, формирующих (диссеминированное внутрисосудистое свертывание) и приводящих к возникновению кровотечений (чаще в желудочно-кишечном тракте).
Таким образом, совокупность патогенетических механизмов приводит состояние кардиогенного шока к необратимым последствиям.
Видео: медицинская анимация кардиогенного шока (eng)
Диагностика кардиогенного шока
Учитывая тяжесть состояния больного, времени на детальное обследование у врача особенно нет, поэтому первичная (в большинстве случаев догоспитальная) диагностика опирается целиком на объективные данные:
- Цвет кожных покровов (бледная, мраморная, цианоз);
- Температура тела (понижена, липкий холодный пот);
- Дыхание (частое, поверхностное, затрудненное – диспноэ, на фоне падения АД нарастают застойные явления с развитием отека легких);
- Пульс (частый, малого наполнения, тахикардия, при снижении АД становится нитевидным, а потом перестает прощупываться, может развиваться тахи- или брадиаритмия);
- Артериальное давление (систолическое – резко снижено, часто не превышает 60 мм рт. ст., а иногда и вовсе не определяется, пульсовое, если получается измерить диастолическое, оказывается ниже 20 мм рт. ст.);
- Тоны сердца (глухие, иной раз улавливается III тон или мелодия протодиастолического ритма галопа);
- (чаще картина ИМ);
- Функция почек (диурез снижен или возникает анурия);
- Болезненные ощущения в области сердца (могут быть достаточно интенсивными, больные громко стонут, беспокойны).
Естественно, для каждого вида кардиогенного шока присущи свои признаки, здесь приведены лишь общие и самые распространенные.

Диагностические исследования ( , насыщение крови кислородом, электролиты, ЭКГ, УЗИ и др.), которые необходимы для правильной тактики ведения больного, проводятся уже в стационарных условиях, если бригада скорой помощи успевает его туда доставить, поскольку смерть по дороге в больницу не такая уж редкая вещь в подобных случаях.
Кардиогенный шок – состояние неотложное
Прежде чем приступить к оказанию неотложной помощи при кардиогенном шоке, любой человек (не обязательно врач) должен хоть как-то ориентироваться в симптомах кардиогенного шока, не перепутав угрожающее жизни состояние с состоянием алкогольного опьянения, например, ведь инфаркт миокарда и последующий за ним шок может случиться в любом месте. Иной раз приходится видеть на остановках или на газонах лежащих людей, которые, возможно, нуждаются в самой скорой помощи реаниматологов. Некоторые проходят мимо, но многие останавливаются и пытаются оказать первую помощь.
Конечно, при наличии признаков клинической смерти, важно немедленно начать реанимационные мероприятия (непрямой массаж сердца, ) .

Однако, к сожалению, немногие владеют техникой, да и теряются зачастую, поэтому в подобных случаях самой лучшей доврачебной помощью будет телефонный звонок по номеру «103», где очень важно правильно описать диспетчеру состояние больного, опираясь на признаки, которые могут быть характерны для тяжелого сердечного приступа любой этиологии:
- Крайне бледный цвет лица с сероватым оттенком или цианозом;
- Холодный липкий пот покрывает кожу;
- Снижение температуры тела (гипотермия);
- Реакция на окружающие события отсутствует;
- Резкое падение артериального давления (если есть возможность его измерения до приезда бригады скорой помощи).
Догоспитальная помощь при кардиогенном шоке
Алгоритм действий зависит от формы и симптомов кардиогенного шока, реанимационные мероприятия, как правило, начинают немедленно, прямо в реанимобиле:
- Под углом 15° приподнимают ноги больного;
- Дают кислород;
- Если больной находится в бессознательном состоянии, интубируют трахею;
- При отсутствии противопоказаний (набухание шейных вен, отек легких) осуществляют инфузионную терапию раствором реополиглюкина. Кроме того, вводят преднизолон,
Лечение кардиогенного шока должно носить не только патогенетический, но и симптоматический характер:
- При отеке легких назначается , диуретики, адекватное обезболивание, введение спирта для предотвращения образования пенистой жидкости в легких;
- Выраженный болевой синдром купируют промедолом, морфином, фентанилом с дроперидолом.
Срочная госпитализация под постоянным наблюдением в блок интенсивной терапии, минуя приемный покой! Разумеется, если удалось стабилизировать состояние больного (систолическое давление 90-100 мм рт. ст.).
Прогноз и шансы на жизнь
На фоне даже непродолжительного во времени кардиогенного шока могут стремительно развиваться другие осложнения в виде нарушений ритма (тахи- и брадиаритмии), тромбозов крупных артериальных сосудов, инфарктов легких, селезенки, некрозов кожных покровов, геморрагий.
В зависимости от того, как идет снижение артериального давление, насколько выражены признаки периферических нарушений, какая реакция организма больного на лечебные мероприятия принято различать кардиогенный шок средней тяжести и тяжелый, который в классификации обозначен как ареактивный . Легкая степень для такого серьезного заболевания, в общем-то, как-то не предусмотрена.
Однако даже в случае шока средней степени тяжести, особенно обольщаться не приходится . Некоторый позитивный ответ организма на лечебные воздействия и обнадеживающее нарастание артериального давления до 80-90 мм рт. ст. может быстро смениться обратной картиной: на фоне нарастающих периферических проявлений АД начинает падать вновь.
Больные с тяжелой формой кардиогенного шока практически лишены всяких шансов на выживаемость , так как они абсолютно не реагируют на лечебные мероприятия, поэтому подавляющее большинство (около 70%) погибает в первые сутки болезни (обычно в течение 4-6 часов от момента возникновения шока). Отдельные больные могут продержаться 2-3 дня, а потом наступает смерть. Лишь 10 больным из 100 удается преодолеть это состояние и выжить. Но победить по-настоящему эту страшную болезнь суждено лишь единицам, поскольку часть возвратившихся из «мира иного» вскоре погибает от .
График: выживаемость после кардиогенного шока в Европе
Ниже приведена статистика, собранная швейцарскими медиками, по больным, перенесших инфаркт миокарда с (ОКС) и кардиогенным шоком. Как видно из графика, европейском врачам удалось снизить летальность больных ~до 50%. Как было сказано выше, в России и СНГ эти цифры еще более пессимистичны.

Видео: лекция о кардиогенном шоке и осложнениях инфаркта миокарда
часть 1
часть 2
Кардиогенный шок - это одно из наиболее распространенных осложнений инфаркта миокарда, которое становится основной причиной смерти больного. Становится понятно, что патология очень опасна и требует незамедлительных мер. Клиника кардиогенного шока разнообразна и зависит от того, какие причины привели к подобному состоянию.
Сущность патологии
Кардиогенный шок - это следствие острой сердечной недостаточности, которое возникает, если сердце перестает выполнять свою основную функцию, то есть снабжать кровью все жизненно важные органы человека. Кардиогенный шок и его клинические проявления обычно развиваются фактически сразу после инфаркта миокарда. Что такое кардиогенный шок, патогенез, классификация, клиника и лечение, будет освещено далее.
Степени тяжести
Кардиогенный шок по клинике можно разделить на 3 степени тяжести:
- При первой степени тяжести шок может длиться не более 5 часов. Клинические проявления при этом не выраженные. Артериальное давление незначительно снижено, сердцебиение немного учащенное. Кардиогенный шок первой степени легко поддается лечению.
- Приступ при второй степени может продолжаться от 5 до 10 часов, но не более. Артериальное давление сильно понижено, пульс частый, при этом возникает отечность легких, левый желудочек сердца с трудом справляется со своими обязанностями, то есть наблюдается сердечная недостаточность. Данная степень патологии очень медленно реагирует на терапевтические мероприятия.
- Шоковое состояние при третьей степени тяжести длится больше 10 часов. Давление очень низкое, легкие сильно отекают, пульс более 120 ударов в минуту. Положительная реакция на реанимационные мероприятия если и бывает, то кратковременная.
Кардиогенный и клиника

Патология с ее клиническими проявлениями подразделяется на 4 основные формы, зависящие от степени тяжести патологического процесса:
- Рефлекторный. Самая легкая форма патологии, для которой характерно падение артериального давления. Если вовремя не принять меры по устранению симптомов, то данная форма заболевания может перейти в следующую стадию.
- Истинный. Обширный инфаркт миокарда, при котором отмирают ткани левого желудочка сердца. Когда некроз тканей превышает 50%, то, несмотря на все принятые реанимационные мероприятия, больной умирает.
- Ареактивный. Самая тяжелая форма патологии, при которой наблюдается многофакторный патогенез кардиогенного шока с его клиническими проявлениями. Ареактивный кардиогенный шок не поддается никакой терапии и всегда приводит к летальному исходу больного.
- Аритмический. Патология связана с нарушением сердечного ритма, то есть с учащением или замедлением пульса. Если реанимация больного проведена своевременно, то состояние можно нормализовать.
Патогенез кардиогенного шока и клиника в зависимости от причин
Основными причинами развития кардиогенного шока являются:
- Инфаркт миокарда. При таком состоянии наблюдается следующая клиническая картина: колющая боль в грудине, панический страх смерти, одышка и бледность кожи, отсутствие результата от приема нитроглицерина.
- Нарушение работы сердечного ритма. У человека развивается тахикардия, аритмия или брадикардия.
Как понять, что наступил шок

Чем раньше оказана неотложная помощь при клинике кардиогенного шока, тем больше шансов на то, что больной выживет. Клиническое проявление кардиогенного шока всегда зависит от того, какая именно патология послужила причиной его развития:
- При шоке, вызванном инфарктом миокарда, больной всегда испытывает сильное болевое ощущение в области грудной клетки и за ней. В большинстве случаев вслед за болью появляется чувство страха смерти, начинается паника.
- Если причиной кардиогенного шока стало нарушение сердечного ритма, то у больного сразу после появления боли в грудной клетке может начаться тахикардия или брадикардия.
- появляется резкая слабость, больному становится трудно дышать, иногда может появиться кашель с кровью. Кожные покровы на голове, шее и груди больного становятся землистого или серого цвета.
Признаки кардиогенного шока
Независимо от причин, но в разной степени появляются следующие симптомы кардиогенного шока, которые являются результатом пониженного артериального давления: больной начинает сильно потеть, губы и нос принимают синий оттенок, вены на шее сильно набухают, руки и ноги становятся холодными.
Если больному в момент кардиогенного шока не оказана срочная медицинская помощь, то он сначала теряет сознание, так как прекращаются сердечная и мозговая деятельность, а затем умирает.
Диагностика кардиогенного шока

Для диагностики кардиогенного шока в клинике проводятся следующие мероприятия:
- Электрокардиограмма.
- Ультразвуковое исследование сердца.
- Рентгеноскопия органов грудной клетки.
- Биохимический анализ крови и мочи, который проводится на протяжении всего курса лечения.
Первая помощь при кардиогенном шоке

Первое, что нужно сделать при клинике кардиогенного шока - это вызвать скорую неотложную помощь. А до ее прибытия необходимо усадить больного, освободить от всего ненужного шею и грудную клетку, дать ему таблетку нитроглицерина под язык.
По приезде врачей скорой помощи проводятся следующие мероприятия:
- Чтобы облегчить состояние больного и устранить болевые ощущения, применяются болеутоляющие препараты, которые в основном относятся к наркотическим медикаментам. Это "Промедол", "Фентанил".
- Для повышения артериального давления могут быть применены такие препараты, как "Допамин", "Норэпинефрин".
- Больному проводится капельное введение физиологического раствора и глюкозы.
- В качестве используется "Преднизолон".
- Нормализовать пульс помогает "Панангин".
- При необходимости проводятся дефибрилляция или непрямой массаж сердца.
- Для того чтобы устранить отек легких, назначается прием мочегонных препаратов, в частности "Фуросемид".
- Для исключения тромбообразования больному вводится "Гепарин".
- Для того чтобы наладить работу метаболических процессов организма, больному вводят раствор гидрокарбоната натрия.
- Для нормализации уровня кислорода в организме применяются кислородные ингаляции.
Все вышеперечисленные мероприятия проводятся в карете скорой помощи по пути больного в стационар.
Лечебные мероприятия

При поступлении больного в стационар проводится полное обследование для того, чтобы определить клинику кардиогенного шока и лечение. Дальнейшая терапия проводится исходя из того, что послужило толчком к развитию.
Так как основной причиной кардиогенного шока является инфаркт миокарда, то больному проводится тромболитическая терапия с целью устранения "засора" в коронарной артерии. Если пациент находится в коме, то ему проводят интубацию трахеи. Данная процедура помогает поддерживать дыхание больного даже в бессознательном состоянии.
Если состояние больного с кардиогенным шоком и его клиническими проявлениями не улучшается после медикаментозной терапии, то врач может принять решение провести экстренное хирургическое вмешательство с целью спасти жизнь пациента.
Для борьбы с клиническими проявлениями кардиогенного шока применяются такие методы оперативных вмешательств:
- Аортокоронарное шунтирование. Процедура заключается в том, чтобы создать дополнительное кровеносное русло, которое представляет собой мост, используемый перед тем, как будет проведена трансплантация миокарда.
- Чрескожная транслюминальная коронарная ангиопластика. Данная операция подразумевает полное восстановление целостности кровеносных сосудов, обеспечивающих нормализацию сократительной функции сердечной мышцы.
Прогноз выживаемости
Если при кардиогенном шоке первой степени и его клинике была оказана своевременная помощь, а пациент сразу был доставлен в больницу, то можно говорить о том, что больной выживет. При второй и третьей степени кардиогенного шока смертность наступает в 70—80% случаев.
Профилактические меры

Если больному установлен диагноз "кардиогенный шок", то никакими профилактическими мерами ему уже не помочь, поэтому важно заботиться о здоровье и не допускать развития каких-либо патологических процессов. Профилактика заболеваний сердечно-сосудистой системы - это:
- Отказ от вредных привычек. Если человек часто курит и злоупотребляет спиртными напитками, а его питание оставляет желать лучшего, то рано или поздно организм начнет давать сбои. В результате некачественного питания, курения и употребления алкоголя на стенках сосудов начинают образовываться атеросклеротические бляшки, из-за чего нагрузка на сердце значительно увеличивается и, как следствие, ухудшается работа всех жизненно важных органов организма.
- Контроль уровня физической активности. Важно чтобы все физические нагрузки на организм были регулярными и равномерными. Так, чрезмерные нагрузки могут нанести организму колоссальный вред, в то время как малоподвижный образ жизни влияет на него так же пагубно, поэтому необходимо соблюдать баланс, то есть физическую активность нужно чередовать с отдыхом. Если нет возможности заниматься каким-либо видом спорта, то нужно ежедневно совершать пешие прогулки на свежем воздухе, плавать, кататься на велосипеде. Спать нужно не менее восьми часов в сутки, этого времени вполне достаточно, чтобы эффективно отдохнуть после трудового дня.
- Профилактическое обследование. Людям с наследственным факторам или тем, кто подвержен развитию заболеваний сердечно-сосудистой системы, нужно каждые шесть месяцев проходить обследование у лечащего врача со сдачей всех необходимых анализов. Это поможет вовремя обнаружить заболевание и предотвратить развитие серьезных патологий.
- Стрессы и эмоциональное напряжение. Очень важно помнить о том, что во время стрессовых ситуаций или эмоциональных перенапряжений уровень гормона адреналина резко увеличивается, что неблагоприятно сказывается на работе сердечно-сосудистой системы, поэтому очень важно относиться как можно спокойней к любой жизненной ситуации, только так можно добиться того, что сердце долгие годы проработает без отклонений.
- Здоровое питание. В рационе больного должно быть необходимое количество полезных макро- и микроэлементов. Для этого важно придерживаться специальной диеты.
Теперь стали понятны патогенез, клиника и лечение кардиогенного шока. Заболевания сердца часто чреваты летальным исходом пациента, поэтому очень важно следовать всем вышеперечисленным рекомендациям, при малейшем подозрении на какую-либо патологию сразу обращаться за помощью специалистов.




